총 197건
-
 신규 기전 잇단 등장…중증근무력증약 시장 경쟁 가열[데일리팜=손형민 기자] 중증근무력증(gMG) 치료제 시장의 경쟁이 한층 가열되고 있다. 보체(C5) 억제제와 FcRn 억제제가 이미 시장을 넓혀온 가운데 B세포 표적치료제까지 가세하면서 치료 옵션이 다층화되는 흐름이다. 특히 투여 편의성과 유지요법 전략을 앞세운 신약 후보들이 잇따라 임상 성과를 내면서 향후 표준치료(SOC) 구도에도 변화 가능성이 제기된다. 17일 관련 업계에 따르면 식품의약품안전처는 최근 아스트라제네카 희귀질환 계열사 알렉시온의 중증근무력증 치료제 후보물질 '게푸루리맙(gefurulimab)'을 글로벌 혁신제품 신속심사(GIFT) 의약품으로 지정했다. 게푸루리맙은 항아세틸콜린수용체(AChR) 항체 양성(AChR-Ab+) 전신형 중증근무력증을 대상으로 개발 중인 피하주사(SC) 제형 C5 보체 억제제다. 게푸루리맙은 말단 보체 연쇄반응(terminal complement cascade)의 핵심 단백질인 C5에 결합해 보체 활성화를 억제하는 기전이다. 동시에 혈청 알부민 결합을 활용해 반감기를 연장하는 방식이 적용돼 주 1회 자가투여가 가능하도록 설계된 것이 특징이다. 기존 C5 억제제 계열 치료제가 정맥주사 기반 치료로 시장을 구축해 온 만큼 게푸루리맙은 동일 기전 내에서의 편의성 경쟁을 전면에 내세울 수 있다는 평가가 나온다. 임상 성과도 공개됐다. 아스트라제네카는 최근 글로벌 임상3상 PREVAIL 연구 결과에서 게푸루리맙이 1차와 모든 2차 평가변수를 충족했다고 밝혔다. AChR-Ab+ gMG 성인 환자를 대상으로 한 무작위·이중눈가림·위약대조 임상에서 게푸루리맙 투여군은 26주 시점 중증근무력증 일상생활 수행 능력 평가 척도인 MG-ADL(Myasthenia Gravis Activities of Daily Living) 총점이 위약 대비 통계적으로 유의하고 임상적으로 의미 있게 개선된 것으로 나타났다. 또 질환 중증도 감소도 26주 시점에서 유의하게 확인됐다. 안전성 측면에서는 기존 C5 억제제 임상에서 확인된 양상과 대체로 일치했으며 새로운 안전성 신호는 관찰되지 않았다. PREVAIL 임상3상 연구는 20개국 260명 환자를 등록한 글로벌 임상으로 무작위배정 치료기간 26주 이후에는 오픈라벨 연장 연구로 이어지는 구조다. 회사는 향후 학회에서 전체 데이터를 공개하고 글로벌 규제당국과 허가 절차를 논의한다는 방침이다. 다양한 기전 치료제 등장…gMG 시장 경쟁 '다층화' 중증근무력증 치료제 시장은 최근 몇 년간 신약이 집중 유입되며 경쟁이 빠르게 가속화되고 있다. 기존에는 C5 보체 억제제가 시장의 중심축을 형성해 왔다. 대표적으로 '솔리리스(에쿨리주맙)', '울토미리스(라불리주맙)' 등으로 상징되는 C5 억제 전략은 AChR 항체 양성 환자군에서 치료 효과를 축적하며 치료 옵션의 한 축을 담당해 왔다. 여기에 유씨비제약의 '질브리스큐(질루코플란)'도 새롭게 가세한 상황이다. 여기에 FcRn 억제제가 등장하면서 경쟁 구도는 한 차례 확장됐다. FcRn 억제는 IgG 항체의 재활용 경로를 차단해 병인 항체 수준을 낮추는 접근으로 이미 다수 약물이 중증근무력증 치료 적응증을 확보하며 시장을 키우고 있다. FcRn 억제제가 자가면역질환 전반으로 확장 가능한 플랫폼이라는 점에서 향후 적응증 확대 경쟁이 더 거세질 것으로 보고 있다. 현재 벨기에 아르젠엑스의 '비브가트(에프가티지모드)'가 글로벌 시장에 상용화 된 바 있다. 또 존슨앤드존슨의 '니포칼리맙'도 최근 미국에서 승인을 받으며 경쟁이 본격화됐다 국내 기업인 한올바이오파마도 FcRn 신약후보물질 '바토클리맙'과 '아이메로프루바트'를 개발 중이다. 바토클리맙은 중증근무력증 외에도 그레이브스병, 갑상선안병증, 만성염증성다발성신경병증(CIDP) 등으로 임상을 넓히고 있다. 아이메로프루바트는 이들 적응증에 더해 류마티스관절염, 쇼그렌증후군까지 연구 범위를 확장하고 있다. 후발주자인 만큼 추가적인 적응증 확보로 경쟁력을 입증하겠다는 계획이다. 또 다른 축으로는 B세포 표적치료제의 진입이 가시화되고 있다. 최근 암젠이 '업리즈나(이네빌리주맙)'를 앞세워 gMG 치료 영역에 본격 진입한 것도 시장의 변수를 키우는 대목이다. 업리즈나는 CD19 양성 B세포를 표적으로 하는 치료제로, 연 2회 유지요법이라는 투여 전략을 강조한다. 임상3상 MINT 연구에서 26주 시점 MG-ADL 개선 폭이 위약 대비 유의하게 나타났다는 점을 근거로 제시하며, 장기 질병 조절과 스테로이드 부담 완화 가능성을 함께 부각하고 있다. 결국 gMG 치료제 시장은 동일 계열 내에서는 투여 편의성과 유지요법 전략으로 계열 간에는 기전별 포지셔닝으로 경쟁이 재편되는 흐름이다.2026-01-17 06:00:58손형민 기자
신규 기전 잇단 등장…중증근무력증약 시장 경쟁 가열[데일리팜=손형민 기자] 중증근무력증(gMG) 치료제 시장의 경쟁이 한층 가열되고 있다. 보체(C5) 억제제와 FcRn 억제제가 이미 시장을 넓혀온 가운데 B세포 표적치료제까지 가세하면서 치료 옵션이 다층화되는 흐름이다. 특히 투여 편의성과 유지요법 전략을 앞세운 신약 후보들이 잇따라 임상 성과를 내면서 향후 표준치료(SOC) 구도에도 변화 가능성이 제기된다. 17일 관련 업계에 따르면 식품의약품안전처는 최근 아스트라제네카 희귀질환 계열사 알렉시온의 중증근무력증 치료제 후보물질 '게푸루리맙(gefurulimab)'을 글로벌 혁신제품 신속심사(GIFT) 의약품으로 지정했다. 게푸루리맙은 항아세틸콜린수용체(AChR) 항체 양성(AChR-Ab+) 전신형 중증근무력증을 대상으로 개발 중인 피하주사(SC) 제형 C5 보체 억제제다. 게푸루리맙은 말단 보체 연쇄반응(terminal complement cascade)의 핵심 단백질인 C5에 결합해 보체 활성화를 억제하는 기전이다. 동시에 혈청 알부민 결합을 활용해 반감기를 연장하는 방식이 적용돼 주 1회 자가투여가 가능하도록 설계된 것이 특징이다. 기존 C5 억제제 계열 치료제가 정맥주사 기반 치료로 시장을 구축해 온 만큼 게푸루리맙은 동일 기전 내에서의 편의성 경쟁을 전면에 내세울 수 있다는 평가가 나온다. 임상 성과도 공개됐다. 아스트라제네카는 최근 글로벌 임상3상 PREVAIL 연구 결과에서 게푸루리맙이 1차와 모든 2차 평가변수를 충족했다고 밝혔다. AChR-Ab+ gMG 성인 환자를 대상으로 한 무작위·이중눈가림·위약대조 임상에서 게푸루리맙 투여군은 26주 시점 중증근무력증 일상생활 수행 능력 평가 척도인 MG-ADL(Myasthenia Gravis Activities of Daily Living) 총점이 위약 대비 통계적으로 유의하고 임상적으로 의미 있게 개선된 것으로 나타났다. 또 질환 중증도 감소도 26주 시점에서 유의하게 확인됐다. 안전성 측면에서는 기존 C5 억제제 임상에서 확인된 양상과 대체로 일치했으며 새로운 안전성 신호는 관찰되지 않았다. PREVAIL 임상3상 연구는 20개국 260명 환자를 등록한 글로벌 임상으로 무작위배정 치료기간 26주 이후에는 오픈라벨 연장 연구로 이어지는 구조다. 회사는 향후 학회에서 전체 데이터를 공개하고 글로벌 규제당국과 허가 절차를 논의한다는 방침이다. 다양한 기전 치료제 등장…gMG 시장 경쟁 '다층화' 중증근무력증 치료제 시장은 최근 몇 년간 신약이 집중 유입되며 경쟁이 빠르게 가속화되고 있다. 기존에는 C5 보체 억제제가 시장의 중심축을 형성해 왔다. 대표적으로 '솔리리스(에쿨리주맙)', '울토미리스(라불리주맙)' 등으로 상징되는 C5 억제 전략은 AChR 항체 양성 환자군에서 치료 효과를 축적하며 치료 옵션의 한 축을 담당해 왔다. 여기에 유씨비제약의 '질브리스큐(질루코플란)'도 새롭게 가세한 상황이다. 여기에 FcRn 억제제가 등장하면서 경쟁 구도는 한 차례 확장됐다. FcRn 억제는 IgG 항체의 재활용 경로를 차단해 병인 항체 수준을 낮추는 접근으로 이미 다수 약물이 중증근무력증 치료 적응증을 확보하며 시장을 키우고 있다. FcRn 억제제가 자가면역질환 전반으로 확장 가능한 플랫폼이라는 점에서 향후 적응증 확대 경쟁이 더 거세질 것으로 보고 있다. 현재 벨기에 아르젠엑스의 '비브가트(에프가티지모드)'가 글로벌 시장에 상용화 된 바 있다. 또 존슨앤드존슨의 '니포칼리맙'도 최근 미국에서 승인을 받으며 경쟁이 본격화됐다 국내 기업인 한올바이오파마도 FcRn 신약후보물질 '바토클리맙'과 '아이메로프루바트'를 개발 중이다. 바토클리맙은 중증근무력증 외에도 그레이브스병, 갑상선안병증, 만성염증성다발성신경병증(CIDP) 등으로 임상을 넓히고 있다. 아이메로프루바트는 이들 적응증에 더해 류마티스관절염, 쇼그렌증후군까지 연구 범위를 확장하고 있다. 후발주자인 만큼 추가적인 적응증 확보로 경쟁력을 입증하겠다는 계획이다. 또 다른 축으로는 B세포 표적치료제의 진입이 가시화되고 있다. 최근 암젠이 '업리즈나(이네빌리주맙)'를 앞세워 gMG 치료 영역에 본격 진입한 것도 시장의 변수를 키우는 대목이다. 업리즈나는 CD19 양성 B세포를 표적으로 하는 치료제로, 연 2회 유지요법이라는 투여 전략을 강조한다. 임상3상 MINT 연구에서 26주 시점 MG-ADL 개선 폭이 위약 대비 유의하게 나타났다는 점을 근거로 제시하며, 장기 질병 조절과 스테로이드 부담 완화 가능성을 함께 부각하고 있다. 결국 gMG 치료제 시장은 동일 계열 내에서는 투여 편의성과 유지요법 전략으로 계열 간에는 기전별 포지셔닝으로 경쟁이 재편되는 흐름이다.2026-01-17 06:00:58손형민 기자 -
 "더 정교하고 강력하게"…항암 신약의 진화는 계속된다[데일리팜=손형민 기자] 기존 세포독성 항암화학요법과 표적항암제, 면역항암제가 항암 치료 패러다임을 바꿔왔다면 최근 항암신약 개발 트렌드는 차세대로 빠르게 이동하고 있다. 치료 효과를 높이면서도 정상조직 손상을 줄이기 위한 접근이 표적을 더 정교하게 맞히는 방식으로 이동했고 그 과정에서 항체약물접합체(ADC), 이중·다중특이항체, 방사성의약품이 항암 R&D의 핵심 모달리티로 자리 잡는 흐름이 뚜렷해졌다. 여기에 표적단백질분해제(TPD), 세포·유전자치료제(CGT)까지 개발 축이 확장되며, 항암 신약은 더 이상 약물 한 개의 경쟁이 아니라 플랫폼과 전달기술을 포함한 모달리티 경쟁으로 재편되는 양상이다. 이 흐름은 단순한 트렌드가 아니라 글로벌 제약사의 M&A·라이선싱·파트너십이 동시에 몰리는 R&D 자본 배분의 방향이기도 하다. 이 변화는 기술 트렌드 수준을 넘어 글로벌 자본과 거래가 실제로 어디로 쏠리는지를 통해 확인된다. 시장조사기관 이밸류에이트에 따르면 글로벌 처방의약품 시장은 2030년 1조7000억달러 규모에 이를 것으로 전망하면서 성장 동력으로 ADC, 다중특이항체, RNA 기반 치료, 유전자·세포치료, 방사성의약품 등 신규 모달리티의 확산을 지목했다. 결국 빅파마 입장에서 다음 10년의 항암신약의 성장축은 적응증별 파이프라인을 하나씩 채우는 방식이 아니라 상용화 시 여러 암종으로 확장이 가능한 플랫폼을 선점하는 방식으로 설계될 수밖에 없다. 시장에서 존재감을 입증한 ADC, 이중항체, 방사성의약품을 중심으로 항암제 개발 지형이 어떻게 재편되고 있는지 짚어보고자 한다. 약물 '정밀 전달'이 표준요법으로…ADC 시장 경쟁 본격화 가장 먼저 시장을 움직인 축은 ADC다. ADC는 암세포 표면의 특정 항원에 결합하는 항체에 세포독성 약물(페이로드)을 링커로 연결해 약물이 종양에 더 선택적으로 작동하도록 설계한 치료제다. 표적항암제가 가진 선택성과 세포독성항암제가 가진 강력한 살상력을 결합하되 정상세포 손상을 줄이려는 정밀 전달 전략이 핵심이다. 이 분야를 상징하는 약물이 다이이찌산쿄·아스트라제네카의 '엔허투(트라스투주맙데룩스테칸)'다. 엔허투는의 매출은 2023년 3조7200억원에서 2024년 5조6000억원 수준으로 급증하며, ADC가 후기 치료 옵션에 머무는 기술이 아니라 블록버스터로 성장할 수 있음을 증명했다. 엔허투가 유방암·위암·비소세포폐암 등에서 적응증을 넓혀온 흐름은 ADC의 강점을 그대로 보여준다. 한 번 플랫폼과 전달 구조가 시장에서 신뢰를 얻으면 적응증 확장을 통해 파이프라인 가치가 기하급수적으로 커질 수 있기 때문이다. 실제 엔허투는 각 허가된 적응증에 표준요법에 등극하는데 성공했다. HER2 이후 시장의 초점은 또 다른 표적으로 이동했고 그 중심에 TROP-2가 올라섰다. 다이이찌산쿄·아스트레제네카의 '다트로웨이(다토포타맙데룩스테칸)'의 등장과 길리어드의 '트로델비(사시투주맙고비테칸)'가 이미 매출 성장으로 존재감을 키운 점도 시장의 확신을 더했다. 트로델비는 2023년 10억6300만달러에서 2024년 13억1500만달러로 늘며 24% 성장했다. 즉 TROP-2 표적 ADC는 가능성이 아니라 실제 처방과 매출로 검증되는 단계에 들어섰다. 특히 이들은 HR+/HER2-, 삼중음성유방암에서 잇단 성과를 보였다. ADC가 더 이상 특정 회사의 히트 상품에 그치지 않고 산업 전반의 경쟁축이 된 이유는 기술 장벽과 확장성 때문이다. 항체·플랫폼·링커·페이로드 조합이 복합적으로 요구되는 만큼 자체 개발 만으로 모든 퍼즐을 맞추기는 쉽지 않다. 이에 글로벌제약사들은 인수·제휴·라이선싱을 병행하며, 검증된 구성요소를 빠르게 내재화하는 방식을 택한다. 동시에 페이로드 경쟁도 치열해졌다. 미세소관 저해제(MMAE) 계열에서 토모이소머레이즈1(TOP1) 억제제 페이로드가 확산되는 가운데, 아스텔라스의 '파드셉(엔포투맙베도틴)'처럼 MMAE 페이로드를 택해 면역항암제 병용에서 시너지를 노리는 전략도 공고하다. 결국 ADC의 승부처는 정교한 전달이라는 기본기 위에 얼마나 빠르게 적응증과 병용 조합을 확장하느냐로 이동하고 있다. 이중항체, 혈액암에서 고형암으로 확장…'다중항체' 도전도 본격화 이중·다중특이항체는 항암 항체 치료가 다음 단계로 진화하고 있음을 보여주는 대표적인 플랫폼이다. 초기 이중항체 개발은 주로 혈액암 영역에 집중돼 왔다. T세포를 종양세포로 직접 유도하는 구조가 상대적으로 혈액암에서 구현하기 쉬웠고 임상적 유효성을 비교적 빠르게 입증할 수 있었기 때문이다. 실제로 암젠의 '블린사이토(블리나투모맙)'를 시작으로 로슈의 '룬수미오(모수네투주맙)'와 '컬럼비(글로피타맙)' 존슨앤드존슨의 '텍베일리(테클리스타맙)'와 '탈베이(탈쿠에타맙)', 애브비의 '엡킨리(엡코리타맙)' 등 주요 이중항체 치료제들은 대부분 혈액암 적응증에서 먼저 허가를 받으며 시장을 열었다. 다만 최근 흐름은 분명히 달라지고 있다. 혈액암에서 축적된 임상 경험과 제조 기술을 바탕으로 이중항체의 적용 범위가 하나둘씩 고형암으로 확장되는 단계에 접어들고 있기 때문이다. 고형암은 종양 미세환경(TME)이 복잡하고 면역세포 침투가 제한적이며 정상조직 독성 관리가 까다로운 영역으로 꼽혀왔다. 그럼에도 불구하고 일부 이중항체가 고형암에서 허가 또는 후기 임상 단계에 진입하면서, 이중항체는 혈액암에 국한된 플랫폼이라는 인식이 서서히 깨지고 있다. 이를 두고 이중항체가 단일 적응증 기술이 아니라 적응증 확장을 전제로 한 항암 플랫폼으로 자리매김하는 과정으로 해석하는 전문가도 존재한다. 이중항체의 기본 개념은 두 개의 서로 다른 표적을 동시에 겨냥한다는 점에 있다. 하나의 항체가 서로 다른 두 항원에 각각 결합하거나 혹은 동일한 항원에 존재하는 서로 다른 두 항원결정부위(epitope)에 동시에 결합하는 구조를 취한다. 이를 통해 단일항체로는 얻기 어려운 결합력 증가, 신호 차단 강화, 면역세포 유도 효과를 동시에 노릴 수 있다. 특히 항암 영역에서는 종양세포 항원과 면역세포 항원을 동시에 붙잡아 면역 반응을 종양 국소로 끌어들이는 전략이 핵심으로 활용되고 있다. 최근에는 이중항체를 넘어 세 가지 표적을 동시에 겨냥하는 다중항체 개발에도 국내외 제약업계가 본격적으로 뛰어들고 있다. 단순히 표적을 하나 더 늘리는 수준이 아니라 종양세포 표적·면역세포 활성 조절 항원·면역 억제 신호 차단 항원 등을 하나의 분자 안에 조합해 보다 정교한 면역 조절을 구현하려는 시도다. 이는 면역항암제 병용 전략을 한 분자에 내장하려는 접근으로 임상적으로 성공할 경우 치료 편의성과 효율성을 동시에 끌어올릴 수 있다는 기대를 받고 있다. 다중항체가 주목받는 또 다른 이유는 뇌혈관장벽(BBB, blood–brain barrier) 투과 가능성이다. 항암제 개발에서 BBB는 대표적인 난제로 꼽힌다. 중추신경계(CNS) 전이암이나 원발성 뇌종양 치료에서 약물의 뇌 내 도달율이 치료 효과를 좌우하지만 대부분의 항체·저분자 약물은 BBB를 통과하는 데 한계가 있다. 다중항체는 BBB 표면에 존재하는 특정 수용체와 결합하는 구조를 추가함으로써 수용체 매개 전달(receptor-mediated transcytosis)을 통해 BBB를 통과할 수 있는 가능성을 제시한다. 이 때문에 CNS 종양이나 뇌 전이를 겨냥한 차세대 항암 전략으로도 다중항체가 주목받고 있다. 아울러 최근에는 면역세포의 활성을 조절하는 항원과 종양세포의 특이 항원에 각각 결합하는 항체를 조합해, 면역 활성은 강화하되 비특이적 독성은 낮추려는 다중항체 설계도 늘고 있다. 일례로 T세포 활성 신호를 조절하는 항원과 종양 특이 항원을 동시에 겨냥해 종양 미세환경에서만 면역 반응이 증폭되도록 설계하는 방식이다. 이는 기존 면역관문억제제의 전신 독성 문제를 구조적으로 완화하려는 시도로, 고형암 영역에서 특히 의미 있는 접근으로 평가된다. 종합하면 이중·다중항체는 더 이상 혈액암에 국한된 기술이 아니다. 혈액암에서 검증된 기전과 임상 경험을 바탕으로 고형암으로의 적응증 확장을 본격적으로 모색하는 단계에 들어섰다. 동시에 삼중항체를 포함한 다중표적 전략, BBB 투과 설계, 면역세포–종양세포 정밀 연결 구조까지 더해지며 항체 공학 기반 항암 플랫폼의 진화 방향을 보여주고 있다. 이는 항암 치료가 단일 표적을 겨냥하는 시대를 넘어, 종양과 면역, 전달 경로까지 동시에 설계하는 정교한 단계로 이동하고 있음을 상징적으로 보여준다. 방사성의약품, 진단에서 치료로…빅파마 M&A가 만든 성장 궤적 세 번째 항암신약 R&D 축은 방사성의약품이다. 방사성 동위원소를 결합한 화합물을 투여해 표적에 도달한 뒤 방사선을 방출함으로써 종양을 손상시키는 방식이다. 진단용 비중이 높았던 시장이 치료용으로 확장되는 흐름은 최근 몇 년간 가장 급격한 변화 중 하나다. 시장조사기관들의 추정치는 다양하지만 방사성의약품 시장이 중장기적으로 확대될 것이라는 전망은 공통적이며, 일부 리포트에서는 올해 100억달러 안팎 규모까지 성장할 것으로 거론된다. 숫자보다 중요한 것은 이 성장 기대가 실제로 글로벌제약사의 M&A와 파트너십을 촉발하고 있다는 점이다. 베타입자 기반의 리간드 치료제가 상업화 궤도에 올라선 현재 글로벌 업계는 더 높은 에너지, 더 짧은 경로, 더 정밀한 살상력을 가진 알파입자 기반 치료제로 중심축을 옮기고 있다. 대표주자는 악티늄-225, 아스타틴-211 등이다. 이는 베타입자 기반인 기존 루테튬-177보다 짧은 작용 거리와 높은 LET(Linear Energy Transfer)를 지녀 암세포만 정밀 타격하고 주변 조직 손상을 줄일 수 있다는 점에서 차세대 표적치료제로 주목받는다. 루타테라, 플루빅토 등을 개발한 노바티스는 지난해 방사성의약품 개발사 마리아나를 인수했다. 아스트라제네카는 악티늄 파마슈티컬스와 공동개발에 착수했다. 미국, 캐나다, 유럽은 이미 악티늄 생산·정제 인프라 확보를 국가 단위 전략으로 다룬다. BMS는 2023년 말 레이즈바이오를 약 41억달러에 인수하기로 발표했고, 2024년 2월 인수 완료를 공식화하며 방사성의약품 플랫폼을 그룹 내로 편입했다. 특히 릴리는 포인트 바이오파마 인수 이후에도 악티스 온콜로지와 공동개발 계약을 체결했고 최근에는 악티스의 IPO 과정에서 릴리가 앵커 투자자로 참여하며 방사성의약품을 장기 성장축으로 삼겠다는 의지가 재확인됐다. 릴리는 포인트바이오 인수를 통해 전립선암 치료제 후보물질 PNT2002와 신경 내분비 종양 치료제 후보물질 PNT2003를 확보한 바 있다. 방사성의약품이 매력적인 이유는 표적(리간드/항체)과 동위원소 조합을 통해 적응증 확장이 가능하며, 진단-치료(theranostics)로 이어지는 가치사슬이 형성될 경우 플랫폼 잠금효과까지 기대할 수 있기 때문이다. 동시에 동위원소 공급망, 제조(CMC)·물류, 투여 인프라 등 산업 인프라 요건이 까다롭다는 점에, 글로벌제약사가 단순 제휴를 넘어 인수로 역량을 내재화하려는 경향이 강해지는 것으로 해석된다. 결국 항암 개발 지형의 급속한 재편은 특정 회사가 새 약을 하나 더 내놓는 사건의 연속이 아니다. ADC는 정밀 전달로, 이중특이항체는 다중 표적·면역 연결로, 방사성의약품은 표적 방사선으로 각기 다른 해법을 제시하면서도 공통적으로 플랫폼을 가진 쪽이 다음 파이프라인을 설계할 수 있다는 방향으로 수렴하고 있다. 세포독성·표적·면역항암제가 치료의 큰 축을 만들었다면, 이제는 그 축 위에서 어떤 모달리티를 확보해 얼마나 빠르게 확장하느냐가 승부처가 됐다. 항암신약 R&D의 성패는 개별 물질이 아니라 모달리티(플랫폼) 경쟁력에서 갈리고 빅파마의 인수·투자·기술거래는 그 경쟁이 이미 본궤도에 올라섰음을 말해준다.2026-01-15 06:24:35손형민 기자
"더 정교하고 강력하게"…항암 신약의 진화는 계속된다[데일리팜=손형민 기자] 기존 세포독성 항암화학요법과 표적항암제, 면역항암제가 항암 치료 패러다임을 바꿔왔다면 최근 항암신약 개발 트렌드는 차세대로 빠르게 이동하고 있다. 치료 효과를 높이면서도 정상조직 손상을 줄이기 위한 접근이 표적을 더 정교하게 맞히는 방식으로 이동했고 그 과정에서 항체약물접합체(ADC), 이중·다중특이항체, 방사성의약품이 항암 R&D의 핵심 모달리티로 자리 잡는 흐름이 뚜렷해졌다. 여기에 표적단백질분해제(TPD), 세포·유전자치료제(CGT)까지 개발 축이 확장되며, 항암 신약은 더 이상 약물 한 개의 경쟁이 아니라 플랫폼과 전달기술을 포함한 모달리티 경쟁으로 재편되는 양상이다. 이 흐름은 단순한 트렌드가 아니라 글로벌 제약사의 M&A·라이선싱·파트너십이 동시에 몰리는 R&D 자본 배분의 방향이기도 하다. 이 변화는 기술 트렌드 수준을 넘어 글로벌 자본과 거래가 실제로 어디로 쏠리는지를 통해 확인된다. 시장조사기관 이밸류에이트에 따르면 글로벌 처방의약품 시장은 2030년 1조7000억달러 규모에 이를 것으로 전망하면서 성장 동력으로 ADC, 다중특이항체, RNA 기반 치료, 유전자·세포치료, 방사성의약품 등 신규 모달리티의 확산을 지목했다. 결국 빅파마 입장에서 다음 10년의 항암신약의 성장축은 적응증별 파이프라인을 하나씩 채우는 방식이 아니라 상용화 시 여러 암종으로 확장이 가능한 플랫폼을 선점하는 방식으로 설계될 수밖에 없다. 시장에서 존재감을 입증한 ADC, 이중항체, 방사성의약품을 중심으로 항암제 개발 지형이 어떻게 재편되고 있는지 짚어보고자 한다. 약물 '정밀 전달'이 표준요법으로…ADC 시장 경쟁 본격화 가장 먼저 시장을 움직인 축은 ADC다. ADC는 암세포 표면의 특정 항원에 결합하는 항체에 세포독성 약물(페이로드)을 링커로 연결해 약물이 종양에 더 선택적으로 작동하도록 설계한 치료제다. 표적항암제가 가진 선택성과 세포독성항암제가 가진 강력한 살상력을 결합하되 정상세포 손상을 줄이려는 정밀 전달 전략이 핵심이다. 이 분야를 상징하는 약물이 다이이찌산쿄·아스트라제네카의 '엔허투(트라스투주맙데룩스테칸)'다. 엔허투는의 매출은 2023년 3조7200억원에서 2024년 5조6000억원 수준으로 급증하며, ADC가 후기 치료 옵션에 머무는 기술이 아니라 블록버스터로 성장할 수 있음을 증명했다. 엔허투가 유방암·위암·비소세포폐암 등에서 적응증을 넓혀온 흐름은 ADC의 강점을 그대로 보여준다. 한 번 플랫폼과 전달 구조가 시장에서 신뢰를 얻으면 적응증 확장을 통해 파이프라인 가치가 기하급수적으로 커질 수 있기 때문이다. 실제 엔허투는 각 허가된 적응증에 표준요법에 등극하는데 성공했다. HER2 이후 시장의 초점은 또 다른 표적으로 이동했고 그 중심에 TROP-2가 올라섰다. 다이이찌산쿄·아스트레제네카의 '다트로웨이(다토포타맙데룩스테칸)'의 등장과 길리어드의 '트로델비(사시투주맙고비테칸)'가 이미 매출 성장으로 존재감을 키운 점도 시장의 확신을 더했다. 트로델비는 2023년 10억6300만달러에서 2024년 13억1500만달러로 늘며 24% 성장했다. 즉 TROP-2 표적 ADC는 가능성이 아니라 실제 처방과 매출로 검증되는 단계에 들어섰다. 특히 이들은 HR+/HER2-, 삼중음성유방암에서 잇단 성과를 보였다. ADC가 더 이상 특정 회사의 히트 상품에 그치지 않고 산업 전반의 경쟁축이 된 이유는 기술 장벽과 확장성 때문이다. 항체·플랫폼·링커·페이로드 조합이 복합적으로 요구되는 만큼 자체 개발 만으로 모든 퍼즐을 맞추기는 쉽지 않다. 이에 글로벌제약사들은 인수·제휴·라이선싱을 병행하며, 검증된 구성요소를 빠르게 내재화하는 방식을 택한다. 동시에 페이로드 경쟁도 치열해졌다. 미세소관 저해제(MMAE) 계열에서 토모이소머레이즈1(TOP1) 억제제 페이로드가 확산되는 가운데, 아스텔라스의 '파드셉(엔포투맙베도틴)'처럼 MMAE 페이로드를 택해 면역항암제 병용에서 시너지를 노리는 전략도 공고하다. 결국 ADC의 승부처는 정교한 전달이라는 기본기 위에 얼마나 빠르게 적응증과 병용 조합을 확장하느냐로 이동하고 있다. 이중항체, 혈액암에서 고형암으로 확장…'다중항체' 도전도 본격화 이중·다중특이항체는 항암 항체 치료가 다음 단계로 진화하고 있음을 보여주는 대표적인 플랫폼이다. 초기 이중항체 개발은 주로 혈액암 영역에 집중돼 왔다. T세포를 종양세포로 직접 유도하는 구조가 상대적으로 혈액암에서 구현하기 쉬웠고 임상적 유효성을 비교적 빠르게 입증할 수 있었기 때문이다. 실제로 암젠의 '블린사이토(블리나투모맙)'를 시작으로 로슈의 '룬수미오(모수네투주맙)'와 '컬럼비(글로피타맙)' 존슨앤드존슨의 '텍베일리(테클리스타맙)'와 '탈베이(탈쿠에타맙)', 애브비의 '엡킨리(엡코리타맙)' 등 주요 이중항체 치료제들은 대부분 혈액암 적응증에서 먼저 허가를 받으며 시장을 열었다. 다만 최근 흐름은 분명히 달라지고 있다. 혈액암에서 축적된 임상 경험과 제조 기술을 바탕으로 이중항체의 적용 범위가 하나둘씩 고형암으로 확장되는 단계에 접어들고 있기 때문이다. 고형암은 종양 미세환경(TME)이 복잡하고 면역세포 침투가 제한적이며 정상조직 독성 관리가 까다로운 영역으로 꼽혀왔다. 그럼에도 불구하고 일부 이중항체가 고형암에서 허가 또는 후기 임상 단계에 진입하면서, 이중항체는 혈액암에 국한된 플랫폼이라는 인식이 서서히 깨지고 있다. 이를 두고 이중항체가 단일 적응증 기술이 아니라 적응증 확장을 전제로 한 항암 플랫폼으로 자리매김하는 과정으로 해석하는 전문가도 존재한다. 이중항체의 기본 개념은 두 개의 서로 다른 표적을 동시에 겨냥한다는 점에 있다. 하나의 항체가 서로 다른 두 항원에 각각 결합하거나 혹은 동일한 항원에 존재하는 서로 다른 두 항원결정부위(epitope)에 동시에 결합하는 구조를 취한다. 이를 통해 단일항체로는 얻기 어려운 결합력 증가, 신호 차단 강화, 면역세포 유도 효과를 동시에 노릴 수 있다. 특히 항암 영역에서는 종양세포 항원과 면역세포 항원을 동시에 붙잡아 면역 반응을 종양 국소로 끌어들이는 전략이 핵심으로 활용되고 있다. 최근에는 이중항체를 넘어 세 가지 표적을 동시에 겨냥하는 다중항체 개발에도 국내외 제약업계가 본격적으로 뛰어들고 있다. 단순히 표적을 하나 더 늘리는 수준이 아니라 종양세포 표적·면역세포 활성 조절 항원·면역 억제 신호 차단 항원 등을 하나의 분자 안에 조합해 보다 정교한 면역 조절을 구현하려는 시도다. 이는 면역항암제 병용 전략을 한 분자에 내장하려는 접근으로 임상적으로 성공할 경우 치료 편의성과 효율성을 동시에 끌어올릴 수 있다는 기대를 받고 있다. 다중항체가 주목받는 또 다른 이유는 뇌혈관장벽(BBB, blood–brain barrier) 투과 가능성이다. 항암제 개발에서 BBB는 대표적인 난제로 꼽힌다. 중추신경계(CNS) 전이암이나 원발성 뇌종양 치료에서 약물의 뇌 내 도달율이 치료 효과를 좌우하지만 대부분의 항체·저분자 약물은 BBB를 통과하는 데 한계가 있다. 다중항체는 BBB 표면에 존재하는 특정 수용체와 결합하는 구조를 추가함으로써 수용체 매개 전달(receptor-mediated transcytosis)을 통해 BBB를 통과할 수 있는 가능성을 제시한다. 이 때문에 CNS 종양이나 뇌 전이를 겨냥한 차세대 항암 전략으로도 다중항체가 주목받고 있다. 아울러 최근에는 면역세포의 활성을 조절하는 항원과 종양세포의 특이 항원에 각각 결합하는 항체를 조합해, 면역 활성은 강화하되 비특이적 독성은 낮추려는 다중항체 설계도 늘고 있다. 일례로 T세포 활성 신호를 조절하는 항원과 종양 특이 항원을 동시에 겨냥해 종양 미세환경에서만 면역 반응이 증폭되도록 설계하는 방식이다. 이는 기존 면역관문억제제의 전신 독성 문제를 구조적으로 완화하려는 시도로, 고형암 영역에서 특히 의미 있는 접근으로 평가된다. 종합하면 이중·다중항체는 더 이상 혈액암에 국한된 기술이 아니다. 혈액암에서 검증된 기전과 임상 경험을 바탕으로 고형암으로의 적응증 확장을 본격적으로 모색하는 단계에 들어섰다. 동시에 삼중항체를 포함한 다중표적 전략, BBB 투과 설계, 면역세포–종양세포 정밀 연결 구조까지 더해지며 항체 공학 기반 항암 플랫폼의 진화 방향을 보여주고 있다. 이는 항암 치료가 단일 표적을 겨냥하는 시대를 넘어, 종양과 면역, 전달 경로까지 동시에 설계하는 정교한 단계로 이동하고 있음을 상징적으로 보여준다. 방사성의약품, 진단에서 치료로…빅파마 M&A가 만든 성장 궤적 세 번째 항암신약 R&D 축은 방사성의약품이다. 방사성 동위원소를 결합한 화합물을 투여해 표적에 도달한 뒤 방사선을 방출함으로써 종양을 손상시키는 방식이다. 진단용 비중이 높았던 시장이 치료용으로 확장되는 흐름은 최근 몇 년간 가장 급격한 변화 중 하나다. 시장조사기관들의 추정치는 다양하지만 방사성의약품 시장이 중장기적으로 확대될 것이라는 전망은 공통적이며, 일부 리포트에서는 올해 100억달러 안팎 규모까지 성장할 것으로 거론된다. 숫자보다 중요한 것은 이 성장 기대가 실제로 글로벌제약사의 M&A와 파트너십을 촉발하고 있다는 점이다. 베타입자 기반의 리간드 치료제가 상업화 궤도에 올라선 현재 글로벌 업계는 더 높은 에너지, 더 짧은 경로, 더 정밀한 살상력을 가진 알파입자 기반 치료제로 중심축을 옮기고 있다. 대표주자는 악티늄-225, 아스타틴-211 등이다. 이는 베타입자 기반인 기존 루테튬-177보다 짧은 작용 거리와 높은 LET(Linear Energy Transfer)를 지녀 암세포만 정밀 타격하고 주변 조직 손상을 줄일 수 있다는 점에서 차세대 표적치료제로 주목받는다. 루타테라, 플루빅토 등을 개발한 노바티스는 지난해 방사성의약품 개발사 마리아나를 인수했다. 아스트라제네카는 악티늄 파마슈티컬스와 공동개발에 착수했다. 미국, 캐나다, 유럽은 이미 악티늄 생산·정제 인프라 확보를 국가 단위 전략으로 다룬다. BMS는 2023년 말 레이즈바이오를 약 41억달러에 인수하기로 발표했고, 2024년 2월 인수 완료를 공식화하며 방사성의약품 플랫폼을 그룹 내로 편입했다. 특히 릴리는 포인트 바이오파마 인수 이후에도 악티스 온콜로지와 공동개발 계약을 체결했고 최근에는 악티스의 IPO 과정에서 릴리가 앵커 투자자로 참여하며 방사성의약품을 장기 성장축으로 삼겠다는 의지가 재확인됐다. 릴리는 포인트바이오 인수를 통해 전립선암 치료제 후보물질 PNT2002와 신경 내분비 종양 치료제 후보물질 PNT2003를 확보한 바 있다. 방사성의약품이 매력적인 이유는 표적(리간드/항체)과 동위원소 조합을 통해 적응증 확장이 가능하며, 진단-치료(theranostics)로 이어지는 가치사슬이 형성될 경우 플랫폼 잠금효과까지 기대할 수 있기 때문이다. 동시에 동위원소 공급망, 제조(CMC)·물류, 투여 인프라 등 산업 인프라 요건이 까다롭다는 점에, 글로벌제약사가 단순 제휴를 넘어 인수로 역량을 내재화하려는 경향이 강해지는 것으로 해석된다. 결국 항암 개발 지형의 급속한 재편은 특정 회사가 새 약을 하나 더 내놓는 사건의 연속이 아니다. ADC는 정밀 전달로, 이중특이항체는 다중 표적·면역 연결로, 방사성의약품은 표적 방사선으로 각기 다른 해법을 제시하면서도 공통적으로 플랫폼을 가진 쪽이 다음 파이프라인을 설계할 수 있다는 방향으로 수렴하고 있다. 세포독성·표적·면역항암제가 치료의 큰 축을 만들었다면, 이제는 그 축 위에서 어떤 모달리티를 확보해 얼마나 빠르게 확장하느냐가 승부처가 됐다. 항암신약 R&D의 성패는 개별 물질이 아니라 모달리티(플랫폼) 경쟁력에서 갈리고 빅파마의 인수·투자·기술거래는 그 경쟁이 이미 본궤도에 올라섰음을 말해준다.2026-01-15 06:24:35손형민 기자 -
 식약처, 세르비에 희귀의약품 '보라니고정' 허가[데일리팜=이탁순 기자] 식품의약품안전처(처장 오유경)는 세르비에의 수입 희귀의약품 '보라니고정(보라시데닙시트르산)10mg·40mg'를 13일 허가했다고 밝혔다. 이 약은 생검, 대부분 절제 또는 완전 절제를 포함하는 수술 후 40kg 이상의 12세 이상 소아 및 성인의 IDH 1 변이 혹은 IDH 2 변이가 있는 2등급의 성상세포종 또는 희돌기교종의 치료에 사용한다. 생검은 질병을 진단하기 위해 일부 조직이나 세포를 채취해 현미경 등으로 검사하는 것으로 말한다. IDH(Isocitrate Dehydrogenase, 이소시트르산 탈수소효소)는 돌연변이가 생기면 비정상적으로 많은 대사물질(2-HG)을 생성해 암세포의 성장과 생존을 촉진한다. 성상세포종과 희돌기교종 질환은 뇌와 척수에 있는 신경교세포에서 유래한 종양인 신경교종의 일종으로, 신경교종은 뇌종양 중 하나에 해당한다. 이 약은 변이된 IDH 1 및 IDH 2를 억제해 발암성 물질(2-HG) 생성을 감소시킴으로써 종양세포의 증식을 억제하는 IDH 표적치료제다. IDH1 변이 혹은 IDH2 변이 양성 뇌종양 환자에게 새로운 치료 기회를 제공할 것으로 기대된다고 식약처는 설명했다.2026-01-13 14:30:58이탁순 기자
식약처, 세르비에 희귀의약품 '보라니고정' 허가[데일리팜=이탁순 기자] 식품의약품안전처(처장 오유경)는 세르비에의 수입 희귀의약품 '보라니고정(보라시데닙시트르산)10mg·40mg'를 13일 허가했다고 밝혔다. 이 약은 생검, 대부분 절제 또는 완전 절제를 포함하는 수술 후 40kg 이상의 12세 이상 소아 및 성인의 IDH 1 변이 혹은 IDH 2 변이가 있는 2등급의 성상세포종 또는 희돌기교종의 치료에 사용한다. 생검은 질병을 진단하기 위해 일부 조직이나 세포를 채취해 현미경 등으로 검사하는 것으로 말한다. IDH(Isocitrate Dehydrogenase, 이소시트르산 탈수소효소)는 돌연변이가 생기면 비정상적으로 많은 대사물질(2-HG)을 생성해 암세포의 성장과 생존을 촉진한다. 성상세포종과 희돌기교종 질환은 뇌와 척수에 있는 신경교세포에서 유래한 종양인 신경교종의 일종으로, 신경교종은 뇌종양 중 하나에 해당한다. 이 약은 변이된 IDH 1 및 IDH 2를 억제해 발암성 물질(2-HG) 생성을 감소시킴으로써 종양세포의 증식을 억제하는 IDH 표적치료제다. IDH1 변이 혹은 IDH2 변이 양성 뇌종양 환자에게 새로운 치료 기회를 제공할 것으로 기대된다고 식약처는 설명했다.2026-01-13 14:30:58이탁순 기자 -
 심평원장 "초고가 원샷 치료제, 선등재 후평가·기금 설치하자"[데일리팜=이정환 기자]강중구 건강보험심사평가원장이 정은경 보건복지부 장관을 향해 초고가 희귀난치질환 신약에 대한 '건보급여 선등재 후평가' 제도와 '별도 기금' 설치를 통한 환자 접근성 강화를 제안하고 나섰다. 정은경 장관은 강 원장 제안에 공감하면서도 건보재정 영향 분석과 동시에 환자 치료제 접근성 향상을 함께 논의할 필요성을 제시했다. 12일 강 원장은 정부세종청사에서 열린 복지부 산하기관 업무보고에서 이같이 피력했다. 신약 투약 비용이 수 억원~수 십억원에 달하는데도 건보급여 적용이 되지 않아 투여를 포기해야 하는 환자들의 치료제 접근성 강화 정책으로 선등재 후평가와 희귀질환치료제 전담 기금 설치를 해법으로 꺼내든 것이다. 특히 강 원장은 1회 투약 비용이 수십억원에 달하지만, 단회 치료로 완치에 가까운 효과를 보이는 '초고가 원샷 치료제'를 직접 언급하며 선등재 후평가, 별도 기금 신설 타당성을 뒷받침하는 모습도 보였다, 강 원장은 "항암제, 희귀난치질환 문젠데, 환자들의 긴급성 때문에 안 줄 수 없는 그런 입장(상황)이 많다"면서 "희귀난치질환은 유전자 치료가 많이 잘 되는데 최근 졸겐스마가 19억8000만원이다. 혈우병 치료제는 1명의 환자에게 1회 투약하는데 38억원"이라고 설명했다. 그러면서 "1회(투약으)로 (치료가)끝난다. 이런 희귀난치질환 치료제는 3상 환자도 많지 않다"며 "(건보)진입장벽을 낮추고 (먼저 급여 등재한 뒤)사후평가를 하려고 한다"며 "항암제도 마찬가지다. 지금 표적치료제나 면역치료제를 1차 치료에 쓰는데 치료제가 1억원 수준이고 수술은 300만원, 방사선 중립자 치료는 5000~6000만원대"라고 부연했다. 강 원장은 "그래서 아직까지 (급여적정성이)충분히 스터디가 안 된 치료제는 기금화해서 (환자들을) 도와주는 게 어떨까 제한하고 싶다"고 피력했다. 정 장관은 강 원장이 제시한 수 십억원대 치료제가 1회 투약 비용인지, 1회 투여로 환자 치료가 끝나는지 여부를 묻는 등 관심을 보였다. 정 장관은 "희귀질환자 치료제 접근성 개선도 있고 등재 절차 간소화 대책 발표도 했기 때문에 (선등재 후평가)그 부분은 물론 재정이 허락되면 신속하게 많이 해주고 사후평가를 해주면 좋겠지만 재정 영향 분석도 하면서 치료제 접근성 향상을 같이 잘 논의해야 할 것"이라며 "좋은 제안이다. 복지부도 계획을 갖고 있어서 잘 논의하겠다"고 답했다.2026-01-13 06:00:44이정환 기자
심평원장 "초고가 원샷 치료제, 선등재 후평가·기금 설치하자"[데일리팜=이정환 기자]강중구 건강보험심사평가원장이 정은경 보건복지부 장관을 향해 초고가 희귀난치질환 신약에 대한 '건보급여 선등재 후평가' 제도와 '별도 기금' 설치를 통한 환자 접근성 강화를 제안하고 나섰다. 정은경 장관은 강 원장 제안에 공감하면서도 건보재정 영향 분석과 동시에 환자 치료제 접근성 향상을 함께 논의할 필요성을 제시했다. 12일 강 원장은 정부세종청사에서 열린 복지부 산하기관 업무보고에서 이같이 피력했다. 신약 투약 비용이 수 억원~수 십억원에 달하는데도 건보급여 적용이 되지 않아 투여를 포기해야 하는 환자들의 치료제 접근성 강화 정책으로 선등재 후평가와 희귀질환치료제 전담 기금 설치를 해법으로 꺼내든 것이다. 특히 강 원장은 1회 투약 비용이 수십억원에 달하지만, 단회 치료로 완치에 가까운 효과를 보이는 '초고가 원샷 치료제'를 직접 언급하며 선등재 후평가, 별도 기금 신설 타당성을 뒷받침하는 모습도 보였다, 강 원장은 "항암제, 희귀난치질환 문젠데, 환자들의 긴급성 때문에 안 줄 수 없는 그런 입장(상황)이 많다"면서 "희귀난치질환은 유전자 치료가 많이 잘 되는데 최근 졸겐스마가 19억8000만원이다. 혈우병 치료제는 1명의 환자에게 1회 투약하는데 38억원"이라고 설명했다. 그러면서 "1회(투약으)로 (치료가)끝난다. 이런 희귀난치질환 치료제는 3상 환자도 많지 않다"며 "(건보)진입장벽을 낮추고 (먼저 급여 등재한 뒤)사후평가를 하려고 한다"며 "항암제도 마찬가지다. 지금 표적치료제나 면역치료제를 1차 치료에 쓰는데 치료제가 1억원 수준이고 수술은 300만원, 방사선 중립자 치료는 5000~6000만원대"라고 부연했다. 강 원장은 "그래서 아직까지 (급여적정성이)충분히 스터디가 안 된 치료제는 기금화해서 (환자들을) 도와주는 게 어떨까 제한하고 싶다"고 피력했다. 정 장관은 강 원장이 제시한 수 십억원대 치료제가 1회 투약 비용인지, 1회 투여로 환자 치료가 끝나는지 여부를 묻는 등 관심을 보였다. 정 장관은 "희귀질환자 치료제 접근성 개선도 있고 등재 절차 간소화 대책 발표도 했기 때문에 (선등재 후평가)그 부분은 물론 재정이 허락되면 신속하게 많이 해주고 사후평가를 해주면 좋겠지만 재정 영향 분석도 하면서 치료제 접근성 향상을 같이 잘 논의해야 할 것"이라며 "좋은 제안이다. 복지부도 계획을 갖고 있어서 잘 논의하겠다"고 답했다.2026-01-13 06:00:44이정환 기자 -
 항암제 ICER 상한선 5천만원 돌파...중앙값 10년간 미동[데일리팜=정흥준 기자] 경제성평가 제출 약제의 비용효과성 평가결과 지난 10여간 항암제의 ICER 중앙값은 4000만원대에서 미동만 보였다. 다만, 최근 4년간 최대값이 5500만원을 넘어서면서 약제에 따라 견고한 ICER의 문을 더 활짝 열고 있었다. 8일 건강보험심사평가원이 그동안 발표한 ‘경제성평가 제출 약제의 비용효과성 평가결과’를 살펴보니 지난 2014년 ICER 수용 한도를 상향한 이후에도 항암제 중앙값은 크게 변동되지 않았다. 심평원은 2022년 이후 네 차례에 걸쳐 일반약제, 항암제, 희귀질환치료제의 ICER 중앙값·최소값·최대값을 공개했다. 2014년~2021년 항암제 ICER 중앙값은 4532만원이었다. 2018년~2022년은 3999만원, 2019년~2023년은 3993만원, 2020~2024년은 4294만원이다. 서로 겹치는 집계기간을 고려하면 항암제 ICER 중앙값은 4000만원대 초중반에 형성돼 있는 셈이다. 한 번도 5000만원을 넘지 못했던 ICER 최대값은 2020~2024년 집계결과에서 5536만원으로 급상승했다. 꼭 필요한 항암제에 대해서는 탄력적으로 비용효과성을 인정하고 보장성을 강화했다는 뜻이기도 하다. 지난 달 발표한 2020~2024년 항암제 ICER는 8개 성분의 약제에 대한 값이다. 5000만원대 최대값을 뚫은 항암제는 임계값 탄력 적용 약제로 보이는데, 혁신 ICER 도입 전후로 엔허투와 트로델비 등이 있다. 집계 시기와 가격을 고려했을 때 최대값 5000만원을 뚫은 품목은 유방암 표적치료제 엔허투(트라스투주맙데룩스테칸)로 보인다. 지난 10여년간의 ICER 값 상승은 희귀질환치료제에서도 드러났다. 특히 희귀질환 약제는 최소값이 큰 폭으로 증가했다. 과거와 비교해 고가 희귀질환 약제가 많아졌다는 걸 반영하고 있는 통계다. 2014년~2021년 2316만원이었던 최소값은 2020~2024년 3997만원으로 올랐다. 희귀질환약의 ICER 시작점이 4000만원에 육박하며 높은 상승세를 보였다. 2020년~2024년 ICER 평가결과에서 희귀질환치료제는 3개 성분으로 제품이 특정될 수 있어 중앙값을 공개하지 않았다.2026-01-08 06:00:45정흥준 기자
항암제 ICER 상한선 5천만원 돌파...중앙값 10년간 미동[데일리팜=정흥준 기자] 경제성평가 제출 약제의 비용효과성 평가결과 지난 10여간 항암제의 ICER 중앙값은 4000만원대에서 미동만 보였다. 다만, 최근 4년간 최대값이 5500만원을 넘어서면서 약제에 따라 견고한 ICER의 문을 더 활짝 열고 있었다. 8일 건강보험심사평가원이 그동안 발표한 ‘경제성평가 제출 약제의 비용효과성 평가결과’를 살펴보니 지난 2014년 ICER 수용 한도를 상향한 이후에도 항암제 중앙값은 크게 변동되지 않았다. 심평원은 2022년 이후 네 차례에 걸쳐 일반약제, 항암제, 희귀질환치료제의 ICER 중앙값·최소값·최대값을 공개했다. 2014년~2021년 항암제 ICER 중앙값은 4532만원이었다. 2018년~2022년은 3999만원, 2019년~2023년은 3993만원, 2020~2024년은 4294만원이다. 서로 겹치는 집계기간을 고려하면 항암제 ICER 중앙값은 4000만원대 초중반에 형성돼 있는 셈이다. 한 번도 5000만원을 넘지 못했던 ICER 최대값은 2020~2024년 집계결과에서 5536만원으로 급상승했다. 꼭 필요한 항암제에 대해서는 탄력적으로 비용효과성을 인정하고 보장성을 강화했다는 뜻이기도 하다. 지난 달 발표한 2020~2024년 항암제 ICER는 8개 성분의 약제에 대한 값이다. 5000만원대 최대값을 뚫은 항암제는 임계값 탄력 적용 약제로 보이는데, 혁신 ICER 도입 전후로 엔허투와 트로델비 등이 있다. 집계 시기와 가격을 고려했을 때 최대값 5000만원을 뚫은 품목은 유방암 표적치료제 엔허투(트라스투주맙데룩스테칸)로 보인다. 지난 10여년간의 ICER 값 상승은 희귀질환치료제에서도 드러났다. 특히 희귀질환 약제는 최소값이 큰 폭으로 증가했다. 과거와 비교해 고가 희귀질환 약제가 많아졌다는 걸 반영하고 있는 통계다. 2014년~2021년 2316만원이었던 최소값은 2020~2024년 3997만원으로 올랐다. 희귀질환약의 ICER 시작점이 4000만원에 육박하며 높은 상승세를 보였다. 2020년~2024년 ICER 평가결과에서 희귀질환치료제는 3개 성분으로 제품이 특정될 수 있어 중앙값을 공개하지 않았다.2026-01-08 06:00:45정흥준 기자 -
 글로벌 출격과 흥행 신약의 상업화...R&D 성과 쏟아진다[데일리팜=차지현 기자] 올해에도 국내 제약바이오 기업이 글로벌 시장에서 신약 성과를 이어갈 전망이다. HK이노엔은 위식도역류질환 치료제의 미국 시장 진출을 타진한다. 큐로셀은 국산 1호 키메릭항원수용체 T세포(CAR-T) 치료제 상용화에 나선다. 한미약품도 국내 기업 처음으로 글루카곤 유사 펩타이드(GLP-1) 계열 비만 치료제 출시에 도전장을 내민다. 유한양행과 SK바이오팜, GC녹십자 등이 글로벌 시장에서 출시한 신약의 성장도 기대된다. HK이노엔 신약 '케이캡', FDA 허가 추진…'넥스트 렉라자' 자리 노린다 2일 바이오 업계에 따르면 HK이노엔의 미국 파트너사 세벨라 파마슈티컬스는 위식도역류질환 신약 '케이캡'(성분명 테고프라잔)의 미국 식품의약국(FDA) 품목허가를 준비 중이다. 케이캡은 지난 2018년 국내개발 신약 30호로 식약처 품목허가를 받은 칼륨 경쟁적 위산분비억제제(P-CAB) 계열 항궤양제다. 위벽 세포에서 산분비 최종 단계에 위치하는 양성자펌프와 칼륨이온을 경쟁적으로 결합시켜 위산 분비를 저해하는 작용기전을 나타낸다. 엎서 HK이노엔은 지난 2021년 12월 세벨라 자회사 브레인트리 래보라토리스와 케이캡 기술수출 계약을 체결했다. 반환 의무가 없는 선급금(업프론트)으로 250만 달러를 수취하고 임상·허가에 따른 경상 기술료(마일스톤)으로 5억3750만 달러를 추가로 수령하는 조건이다. 상용화 이후 판매에 따라 로열티도 수령한다. 지난 8월 세벨라는 케이캡의 미란성 식도염(EE) 치료 후 유지 요법을 평가한 미국 임상 3상 'TRIUMpH' 주요 결과(톱 라인)를 발표했다. 이에 따르면 1차 평가 지표인 24주간 치료 효과 유지율(관해 유지율)에서 케이캡 모든 용량군이 란소프라졸 투여군 대비 비열등성을 입증했을 뿐만 아니라 통계적으로도 우월한 결과를 보였다. 중등도 이상 식도염 환자군에서는 케이캡 모든 용량군에서 란소프라졸 투여군 대비 의미 있는 개선이 확인됐으며 케이캡 100㎎ 투여군에서는 통계적 우월성을 입증했다.또 케이캡 두 용량 모두 24시간 가슴쓰림 없는 날 비율에서 란소프라졸 대비 비열등성을 확인했다. 연구에서 개별 이상 반응 발생률은 3% 미만으로 대부분 경미하고 일시적이었다. 세벨라는 이 같은 임상 결과를 바탕으로 미란성 식도염과 비미란성 위식도 역류질환 적응증에 대한 FDA 신약허가신청(NDA)을 진행한다는 계획이다. 올 초 NDA가 접수될 경우 통상적인 심사 일정상 올해 하반기 이후 허가 여부가 가시화될 것으로 전망된다. FDA 허가가 이뤄지면 케이캡은 미국 FDA 승인을 받은 10번째 국산 의약품에 이름을 올리게 된다. 주요 해외 시장 진입 속도도 더욱 가팔라질 것으로 기대된다. HK이노엔은 오는 2028년까지 케이캡을 전 세계 100개국에 진출하겠다는 포부다. HK이노엔은 2022년 4월 세계 1위 시장으로 꼽히는 중국에서 '타이신짠'이라는 이름으로 케이캡의 품목허가를 받아 같은 해 5월 현지 발매했다. 타이신짠은 중국에서 ▲미란성식도염 ▲십이지장궤양 ▲헬리코박터파일로리 제균요법 등 세 가지 적응증으로 승인받았고 적응증과 보험급여를 지속 확대 중이다. 지난 9월에는 세계 4위 시장인 인도에서도 케이캡을 출시했다. 인도 소화성 궤양용제 시장은 1조5200억원 규모로 인도 인구의 약 38%가 위식도역류질환을 앓고 있는 것으로 알려져 있다. 앞서 케이캡은 지난 5월 인도 규제당국으로부터 '피캡'이라는 이름으로 품목허가를 획득했다. 글로벌 제약기업 닥터레디가 현지 영업과 마케팅을 담당하고 있다. 일본 시장 공략에도 속도를 내고 있다. HK이노엔은 최근 일본 바이오 기업 라퀄리아 파마로부터 케이캡의 일본 사업권을 인수하고 제3자 배정 유상증자를 통해 라퀄리아 지분 5.98%를 추가 확보했다. 이번 계약으로 HK이노엔은 일본에서 케이캡의 개발·제조·판매 권한을 직접 보유하게 됐으며 라퀄리아에 대한 지분율도 15.59%까지 끌어올렸다. 일본 소화성 궤양용제 시장은 약 2조원 규모로 세계 3위 대형 시장이다. 글로벌 주요 시장 진출과 적응증 확대가 이어지면서 매출 성장세도 더욱 가팔라질 것으로 예상된다. 케이캡의 3분기 누적 처방실적은 1608억원으로 작년 같은 기간보다 13.1% 늘었다. 발매 후 올 11월까지 국내 누적 처방액은 9022억원에 달한다. 한미약품 GLP-1·큐로셀 CAR-T, 국산 1호 상업화 도전장…연내 출시 타진 한미약품은 국내 기업 최초로 GLP-1 계열 비만 치료제 품목허가 절차를 밟고 있다. 한미약품은 지난 17일 식품의약품안전처에 GLP-1 계열 비만치료제 '한미에페글레나타이드오토인젝터주' 품목허가를 신청했다. 허가 신청 적응증은 당뇨병을 동반하지 않은 비만 환자다. 신청 함량은 2·4·6·8·10mg/0.5mL 등 5종이다. 해당 품목은 지난달 글로벌 혁신제품 신속심사(GIFT) 대상으로 지정된 지 약 20일 만에 허가 신청이 이뤄졌다. 에페글레나타이드는 한미약품이 개발한 GLP-1 수용체 작용제로 식욕 억제와 위 배출 지연을 통해 체중 감소를 유도하는 비만 치료제다. 한미약품의 한미약품 장기지속형 플랫폼 '랩스커버리'를 적용해 약물의 체내 지속 시간을 늘린 것이 특징이다. 앞서 한미약품은 2015년 에페글레나타이드를 당뇨병을 적응증으로 해 사노피에 39억유로(약 5조5970억원) 규모로 기술수출했다. 그러나 사노피는 2020년 6월 해당 파이프라인의 권리를 반환했다. 사노피는 당시 에페글레나타이드 반환 이유로 경영 전략 변화 등을 들었다. 한미약품은 2023년 당뇨병 치료제로 개발해 왔던 에페글레나타이드를 비만 치료제로 개발하겠다고 공식화했다. 당뇨 치료제에서 출발해 비만 치료제로 탈바꿈시킨 노보노디스크나 일라이릴리의 전략과 동일하다. 한미약품은 에페글레나타이드 임상 3상에서 체중 감량 효과와 안전성을 확인했다. 당뇨병을 동반하지 않은 성인 비만 환자 448명을 대상으로 진행한 임상에서 40주차 분석 기준 5% 이상 체중 감소 비율은 에페글레나타이드 투여군 79.42%, 위약군 14.49%로 통계적으로 유의미한 차이를 보였다. 평균 체중 변화율은 투여군 -9.75%, 위약군 -0.95%로 나타났다. 10% 이상 체중 감소 환자 비율은 46%(위약 6.62%), 15% 이상 체중 감소는 19.86%(위약 2.90%)로 집계됐다. 안전성 측면에서는 오심·구토·설사 등 위장관계 이상반응이 보고됐으나 전반적으로 관리 가능한 수준이었다. 식약처 허가가 이뤄지면 에페글레나타이드는 국내 기업이 개발한 GLP-1 계열 비만치료제 가운데 첫 상업화 사례가 된다. 한미약품은 에페글레나타이드를 '한국형 GLP-1 비만약'으로 포지셔닝해 고도비만 비율이 상대적으로 낮은 국내 환자 특성을 반영한 용량 설계와 가격 경쟁력, 안정적인 공급망을 앞세워 시장을 공략한다는 구상이다. 한미약품은 당초 계획대로 에페글레나타이드를 당뇨병 치료제로도 개발 중이다. 한미약품은 최근 식약처에 제2형 당뇨병 환자를 대상으로 에페글레나타이드와 SGLT2 저해제, 메트포르민 병용요법 혈당조절 효과를 평가하는 임상 3상 임상시험계획(IND)을 제출했다. 이로써 한미약품은 에페글레나타이드를 혈당 조절은 물론 비만, 심혈관, 신장질환까지 포괄하는 차세대 통합 대사질환 치료제로 발전시키겠다는 계획이다. 큐로셀은 국산 1호 CAR-T 치료제 상업화를 목표로 허가 단계에 들어섰다. 이 회사는 현재 국산 1호 CAR-T 치료제 '안발셀'(제품명 림가토) 국내 허가와 상업화를 추진 중이다. 큐로셀은 작년 말 재발·불응성 미만성 거대 B세포 림프종(DLBCL)을 적응증으로 안발셀 품목허가를 신청했고 올해 건강보험심사평가원에 약제급여평가를 접수해 허가–평가 병행 심사를 진행 중이다. 안발셀은 환자 본인의 T세포를 채취해 암세포 표면의 CD19 항원을 인식하도록 유전자를 조작한 뒤 체내에 다시 주입하는 CD19 CAR-T 치료제다. 안발셀에는 큐로셀이 독자 개발한 OVIS 플랫폼이 적용됐다. OVIS 플랫폼은 CAR-T 치료제를 만들기 위한 세포 분리–활성화–유전자 도입–배양–동결보관 등 전 과정을 표준화·자동화한 제조 플랫폼으로 이를 활용하면 제조 편차를 줄여 품질을 일정하게 유지하고 생산 효율을 높일 수 있다는 게 회사 측 설명이다. 안발셀은 허가를 위한 임상 2상에서 유효성 지표를 확보했다. 큐로셀에 따르면 임상 2상 최종보고서(CSR) 데이터 기준 유효성 분석군 73명에서 객관적 반응률(ORR)은 75.3%로 집계됐다. 이 가운데 완전관해율(CRR)은 67.1%, 부분반응률(PRR)은 8.2%로 확인됐다. 이는 기존 FDA 승인 CAR-T 치료제의 완전관해율(40~54%)과 비교해 높은 수준으로 평가된다. 큐로셀은 안발셀 상업화를 위한 생산 기반도 구축한 상태다. 이 회사는 대전 국제과학비즈니스벨트 거점지구에 CAR-T 치료제 상업용 의약품 제조품질관리기준(GMP) 생산시설을 자체 구축했다. 해당 시설은 완제품 제조소와 바이러스 벡터 제조소, 품질검사 시설 등을 갖췄으며 국내와 주요 선진국 GMP 기준을 충족하도록 설계됐다. 회사에 따르면 5개 완제품 제조실 기준 연간 최대 700명분에 달하는 CAR-T 치료제를 생산할 수 있다. HLB, FDA 재도전 승부수…"리보세라닙 병용 재신청·리라푸그라티닙 단독 신청" HLB도 미국 시장 문을 다시 두드린다. HLB는 이달 중 '리보세라닙·캄렐리주맙' 병용요법에 대해 간암 1차 치료제로 FDA 신약허가 재신청을 진행할 예정이다. 리보세라닙·캄렐리주맙 병용요법이 FDA 허가를 획득할 경우 렉라자에 이어 국내에서 개발된 항암신약 가운데 두 번째로 미국 시장에 진출하는 사례가 된다. 리보세라닙은 종양 내 신생혈관 형성에 관여하는 혈관내피세포성장인자수용체2(VEGFR2) 억제제 계열 표적항암제다. 항서제약이 개발한 캄렐리주맙은 T세포 표면에 발현하는 PD-1 단백질을 억제해 암세포 표면의 PD-L1 수용체와의 결합을 막고 면역세포를 활성화하는 면역항암제다. 리보세라닙·캄렐리주맙 병용요법은 다국가 3상 임상 CARES-310을 통해 간암 1차 치료제로 임상적 유효성을 입증했다. 최종 분석 결과 전체생존기간(OS) 중앙값은 병용요법군 23.8개월, 대조군(소라페닙) 15.2개월로 나타났고 위험비(HR)는 0.64였다. 무진행생존기간(PFS) 중앙값은 병용요법군 5.6개월, 대조군 3.7개월로 HR 0.54를 기록했다. 리보세라닙·캄렐리주맙 병용요법의 미국 허가 도전은 이번이 세 번째다. 리보세라닙·캄렐리주맙 병용요법은 지난해 3월 FDA로부터 최종보완요청서(CRL)를 받았다. CRL은 지적 사항을 보완해 다시 NDA를 제출하라는 통지서다. 사실상 현재 상태로는 품목허가를 내릴 수 없다는 의미다. HLB 측 설명에 따르면 FDA가 지적한 사항은 ▲무균 공정 시스템 및 절차의 미비 ▲의약품 품질 보증을 위한 적절한 유관 검사 미확립 ▲컴퓨터 관련 시스템 비자동화 및 전자 장비 점검 프로세스 부족 등이다. 당시 회사는 해당 지적 사항이 제조 공정의 근본적인 결함이 아닌 운영·관리 프로토콜 차원의 문제로, 문서 보완과 절차 개선을 통해 충분히 해소할 수 있는 경미한 사안이라고 판단했다. 앞서 HLB는 2024년 5월에도 리보세라닙·캄렐리주맙 병용요법에 대해 FDA로부터 CRL을 수령한 바 있다. 이후 보완 작업을 거쳐 같은 해 9월 재심사 서류를 제출했고 바이오리서치 모니터링(BIMO) 실사에서는 보완 사항 없음(NAI) 판정을 받았지만 캄렐리주맙 제조·품질관리(CMC) 이슈가 또다시 발목을 잡았다. 동시에 HLB는 담도암 표적치료제 '리라푸그라티닙'을 단독요법으로 FDA 신약허가 신청에도 나설 계획이다. 리라푸그라티닙은 HLB가 2024년 12월 릴레이 테라퓨틱스로부터 도입한 FGFR2 표적 담관암 치료제 후보물질이다. 리라푸그라티닙은 FGFR2 융합·재배열을 선택적으로 표적하는 저해제다. 미국 FDA로부터 혁신신약(Breakthrough Therapy) 지정과 희귀의약품(ODD) 지정을 받아 신속 심사 경로에 올라 있다. 리라푸그라티닙은 FGFR 저해제 치료 경험이 없는 FGFR2 f/r 담관암 환자를 대상으로 한 임상에서 객관적반응률(ORR) 57.9%를 기록했다. 임상 2상 권장 용량(RP2D)인 70mg 용량군에서는 ORR 82.4%로 높은 반응률을 보였다. HLB는 담관암을 시작으로 위암·췌장암·두경부암 등 FGFR2 융합·재배열이 확인되는 다른 고형암으로 적응증 확대를 추진한다는 목표다. 유한·SK바팜·녹십자, 글로벌 신약 '허가 후 성과' 시험대…적응증·영토 확장 유한양행과 SK바이오팜, GC녹십자 등 이미 글로벌 시장에 진출한 국산 신약이 초기 안착 단계를 지나 매출과 적응증 확장을 통한 실질적 성장 국면에 들어설 수 있을지도 주목된다. 유한양행은 항암신약 '렉라자'(성분명 레이저티닙)를 앞세워 글로벌 시장 공략에 속도를 내고 있다. 렉라자는 상피세포성장인자수용체(EGFR) 변이를 표적으로 하는 3세대 비소세포폐암 치료제다. 렉라자는 국내 바이오기업 오스코텍 자회사 제노스코가 개발해 2015년 유한양행에 기술이전됐고 유한양행은 이후 글로벌 상업화를 위해 2018년 존슨앤드존슨(J&J) 자회사 얀센과 약 1조4000억원 규모 기술수출 계약을 체결했다. 렉라자는 2021년 1월 국내에서 국산 31호 신약으로 허가를 받았다. 렉라자·리브리반트 병용요법은 지난해 8월 FDA로부터 EGFR 엑손 19 결실 또는 엑손 21 L858R 치환 변이가 확인된 국소 진행성 또는 전이성 비소세포폐암(NSCLC) 성인 환자의 1차 치료제로 승인받았다. 렉라자는 지난해 말 유럽연합 집행위원회(EC) 승인을 획득하며 국내 개발 항암신약 중 처음으로 미국과 유럽 시장 진출에 성공했다. 일본 후생노동성은 지난 3월 렉라자의 병용요법을 승인했다. 렉라자의 글로벌 규제당국 승인은 MARIPOSA 3상 연구 결과를 기반으로 이뤄졌다. 렉라자·리브라반트 병용요법군은 타그리소군보다 질병 진행과 사망위험을 30% 낮춘 것으로 나타났다. 렉라자·리브라반트 병용요법의 무진행 생존기간(PFS)은 23.7개월로, 오시머티닙의 16.6개월 보다 길었고 반응 지속 기간(DOR)도 25.8개월로 타그리소의 16.8개월보다 9개월 더 길었다. 얀센이 공개한 렉라자와 리브리반트 합산 글로벌 매출은 2025년 3분기 기준 누적 4억2800만달러다. 특히 투여 편의성을 개선한 리브리반트의 피하주사(SC) 제형이 최근 FDA 승인을 획득한 데 따라 렉라자·리브라반트 병용요법의 실제 처방 확대와 매출 성장 속도도 한층 빨라질 것으로 전망된다. FDA는 지난달 리브리반트 SC제형 치료제 '리브리반트 파스프로'를 승인했다. 리브리반트 파스프로의 가장 큰 강점은 투여 편의성이다. 4~5시간 맞아야 하는 기존 IV 제형과 달리 SC 제형은 5분 내로 주사할 수 있다는 장점을 지닌다. 환자 대기 시간과 의료진의 투약 부담을 동시에 줄일 수 있어 실제 진료 현장에서 활용도가 높아질 것이라는 게 회사 측 기대다. 안전성 측면에서도 개선 효과가 확인됐다. 회사 측에 따르면 임상시험에서 SC 투여군의 투여 관련 반응(ARR) 발생률은 13%로 IV 투여군(66%) 대비 크게 낮았다. 정맥혈전색전증(VTE) 발생률 역시 SC 제형이 IV 대비 낮은 수준을 보였다. 전반적인 안전성 프로파일은 기존 리브리반트와 대체로 유사하다는 평가다. SK바이오팜도 자체개발 뇌전증 신약 '세노바메이트'의 처방 영역과 적응증 확장에 나서며 성장을 가속화하는 모습이다. 이 회사는 지난 2019년 11월 세노바메이트를 '엑스코프리'라는 제품명으로 FDA 허가를 받았다. 2020년 5월부터 SK바이오팜 100% 자회사 SK라이프사이언스를 통해 엑스코프리를 미국 시장에서 직접 판매하고 있다. 세노바메이트는 국내 기업으로서 처음으로 SK바이오팜이 후보물질 발굴부터 임상, 품목허가 획득까지 신약개발 전 과정을 독자적으로 진행했다는 점에서 의미가 있는 물질이다. 소수 전문의 중심으로 처방되는 뇌전증 치료제 특수성을 활용해 국내 기업 최초로 미국 현지에서 직접 판매 체계를 구축했다는 점 역시 상징성이 크다. 가시적인 성과도 뚜렷하다. 세노바메이트 분기 매출은 2020년 5월 출시 이후 21분기 연속 성장했다. 올 3분기 세노바메이트 미국 매출은 1722억원으로 전년 동기 대비 52% 증가했다. 3분기 누적 매출은 4595억원으로 불과 9개월 만에 지난해 연간 매출 4387억원을 추월했다. 세노바메이트 매출 확대를 기반으로 SK바이오팜은 지난해 흑자전환에도 성공했다. 특히 세노바메이트 매출 급증으로 영업 레버리지 효과가 뚜렷하게 나타났다. 세노바메이트는 출시 초기에는 시장 안착을 위한 고정비 부담이 컸지만 처방 확대로 매출이 빠르게 증가하면서 판매·관리비 등 고정성 비용이 사실상 동일한 수준에서 유지되고 있다. 이에 따라 매출 증가분이 고스란히 이익 개선으로 이어지며 매출 증가 속도 대비 이익 개선 폭이 더욱 가팔라지는 전형적인 영업 레버리지 구간에 진입했다는 게 회사 측 설명이다. SK바이오팜은 세노바메이트 영토와 적응증, 연령 확장 등을 통해 글로벌 시장에서 입지를 더욱 넓힌다는 전략이다. 먼저 아시아 지역에서 한국·중국·일본을 중심으로 세노바메이트의 순차적 진출이 예정돼 있다. SK바이오팜은 동아에스티와 세노바메이트 국내외 30개국 기술수출 계약을 맺었다. 동아에스티는 지난해 11월 식약처로부터 '엑스코프리정' 품목허가를 획득했다. SK바이오팜이 글로벌 투자사 6디멘션 캐피탈과 설립한 합작법인 이그니스 테라퓨틱스도 지난달 세노바메이트를 중국명 '이푸루이'로 중국 국가의약품감독관리국(NMPA) 허가를 획득했다. 일본 파트너사 오노약품공업은 지난해 9월 일본 규제당국에 NDA 제출하고 허가 심사 단계에 들어간 상태다. 적응증과 처방 연령층 확대도 지속 추진한다. 이 회사는 지난해 9월 연초 계획보다 앞당겨 세노바메이트 일차성 전신 강직-간대발작(PGTC) 적응증 확대를 위한 임상 3상 톱라인(Top-line) 결과를 확보하며 약효와 안전성을 입증했다. 처방 연령층 확대를 위한 소아 환자 대상 임상시험은 환자 모집을 완료했고 소아용 현탁액(Oral Suspension) 제형에 대한 NDA도 제출할 계획이다. SK바이오팜은 세노바메이트로 벌어들인 막대한 현금흐름을 미래 성장동력 확장에 과감히 투입하겠다는 포부다. 이미 구축된 미국 직판 인프라를 최대한 활용할 수 있도록 상업화 가능한 중추신경계(CNS) 계열 제품을 인수하고 비유기적 성장(M&A)을 통해 신규 플랫폼과 파이프라인을 확보에 힘을 쏟겠다는 구상이다. 이로써 단일 제품 의존도를 해소하고 지속해서 신약을 개발하는 '빅 바이오텍'으로 거듭나겠다는 구상이다. 녹십자의 면역글로불린 제제 '알리글로'도 미국 시장에서 성장을 지속 중이다. 녹십자는 2023년 12월 FDA로부터 혈액제제 알리글로의 품목 허가를 획득했다. 알리글로는 혈장분획으로부터 정제된 액상형 면역글로불린제제다. 선천성 면역결핍증, 면역성 혈소판감소증과 같은 1차성 면역결핍 질환 치료에 사용된다. 알리글로는 국내 기업이 개발한 혈액제제 중 처음으로 미국 시장에 진출했다. 알리글로는 FDA 허가 이후 초도 물량 선적을 완료하고 전문약국(Specialty Pharmacy)을 중심으로 한 유통 채널을 구축하며 미국 시장 공략을 본격화했다. 특히 상온 보관이 가능한 정맥주사용 면역글로불린 제형이라는 강점을 앞세워 처방 확대 기반을 빠르게 마련했다. 녹십자는 대규모 투자를 통해 혈액원을 사들이며 알리글로의 미국 시장 안착을 위한 로드맵도 완성했다. 녹십자는 2024년 12월 1380억원을 들여 ABO홀딩스 지분 전량을 인수했다. ABO홀딩스는 미국 캘리포니아주에 위치한 회사로 뉴저지, 유타, 캘리포니아 등 3개 지역에 6곳의 혈액원을 운영하고 있다. 녹십자는 지난 2020년 미국 현지에 보유한 혈액원을 매각한지 4년 만에 새로운 혈액원을 사들였다. 혈액제제는 혈액을 원료로 사용하는 특성상 원료 확보가 쉽지 않다는 어려움이 있는데 녹십자는 ABO홀딩스 인수로 안정적인 혈액 공급처를 확보했다. 녹십자가 ABO홀딩스로부터 공급받은 혈액으로 국내 오창 공장에서 알리글로를 생산해 미국에서 판매하는 방식이다. 실제 성과도 가시화하고 있다. 알리글로는 작년 3분기 매출이 전년 동기 대비 117% 증가했다. 미국 알리글로 판매를 담당하는 GC바이오파마USA의 작년 3분기 누적 매출은 790억원을 기록했다. 미국에서는 면역글로불린 제제가 다수 적응증에서 허가범위 초과사용(오프라벨)으로 처방되는 특성이 있어 추가 적응증 확대 없이도 처방 저변을 넓힐 수 있다는 점이 성장 요인으로 작용하고 있다는 분석이다.2026-01-07 06:00:59차지현 기자
글로벌 출격과 흥행 신약의 상업화...R&D 성과 쏟아진다[데일리팜=차지현 기자] 올해에도 국내 제약바이오 기업이 글로벌 시장에서 신약 성과를 이어갈 전망이다. HK이노엔은 위식도역류질환 치료제의 미국 시장 진출을 타진한다. 큐로셀은 국산 1호 키메릭항원수용체 T세포(CAR-T) 치료제 상용화에 나선다. 한미약품도 국내 기업 처음으로 글루카곤 유사 펩타이드(GLP-1) 계열 비만 치료제 출시에 도전장을 내민다. 유한양행과 SK바이오팜, GC녹십자 등이 글로벌 시장에서 출시한 신약의 성장도 기대된다. HK이노엔 신약 '케이캡', FDA 허가 추진…'넥스트 렉라자' 자리 노린다 2일 바이오 업계에 따르면 HK이노엔의 미국 파트너사 세벨라 파마슈티컬스는 위식도역류질환 신약 '케이캡'(성분명 테고프라잔)의 미국 식품의약국(FDA) 품목허가를 준비 중이다. 케이캡은 지난 2018년 국내개발 신약 30호로 식약처 품목허가를 받은 칼륨 경쟁적 위산분비억제제(P-CAB) 계열 항궤양제다. 위벽 세포에서 산분비 최종 단계에 위치하는 양성자펌프와 칼륨이온을 경쟁적으로 결합시켜 위산 분비를 저해하는 작용기전을 나타낸다. 엎서 HK이노엔은 지난 2021년 12월 세벨라 자회사 브레인트리 래보라토리스와 케이캡 기술수출 계약을 체결했다. 반환 의무가 없는 선급금(업프론트)으로 250만 달러를 수취하고 임상·허가에 따른 경상 기술료(마일스톤)으로 5억3750만 달러를 추가로 수령하는 조건이다. 상용화 이후 판매에 따라 로열티도 수령한다. 지난 8월 세벨라는 케이캡의 미란성 식도염(EE) 치료 후 유지 요법을 평가한 미국 임상 3상 'TRIUMpH' 주요 결과(톱 라인)를 발표했다. 이에 따르면 1차 평가 지표인 24주간 치료 효과 유지율(관해 유지율)에서 케이캡 모든 용량군이 란소프라졸 투여군 대비 비열등성을 입증했을 뿐만 아니라 통계적으로도 우월한 결과를 보였다. 중등도 이상 식도염 환자군에서는 케이캡 모든 용량군에서 란소프라졸 투여군 대비 의미 있는 개선이 확인됐으며 케이캡 100㎎ 투여군에서는 통계적 우월성을 입증했다.또 케이캡 두 용량 모두 24시간 가슴쓰림 없는 날 비율에서 란소프라졸 대비 비열등성을 확인했다. 연구에서 개별 이상 반응 발생률은 3% 미만으로 대부분 경미하고 일시적이었다. 세벨라는 이 같은 임상 결과를 바탕으로 미란성 식도염과 비미란성 위식도 역류질환 적응증에 대한 FDA 신약허가신청(NDA)을 진행한다는 계획이다. 올 초 NDA가 접수될 경우 통상적인 심사 일정상 올해 하반기 이후 허가 여부가 가시화될 것으로 전망된다. FDA 허가가 이뤄지면 케이캡은 미국 FDA 승인을 받은 10번째 국산 의약품에 이름을 올리게 된다. 주요 해외 시장 진입 속도도 더욱 가팔라질 것으로 기대된다. HK이노엔은 오는 2028년까지 케이캡을 전 세계 100개국에 진출하겠다는 포부다. HK이노엔은 2022년 4월 세계 1위 시장으로 꼽히는 중국에서 '타이신짠'이라는 이름으로 케이캡의 품목허가를 받아 같은 해 5월 현지 발매했다. 타이신짠은 중국에서 ▲미란성식도염 ▲십이지장궤양 ▲헬리코박터파일로리 제균요법 등 세 가지 적응증으로 승인받았고 적응증과 보험급여를 지속 확대 중이다. 지난 9월에는 세계 4위 시장인 인도에서도 케이캡을 출시했다. 인도 소화성 궤양용제 시장은 1조5200억원 규모로 인도 인구의 약 38%가 위식도역류질환을 앓고 있는 것으로 알려져 있다. 앞서 케이캡은 지난 5월 인도 규제당국으로부터 '피캡'이라는 이름으로 품목허가를 획득했다. 글로벌 제약기업 닥터레디가 현지 영업과 마케팅을 담당하고 있다. 일본 시장 공략에도 속도를 내고 있다. HK이노엔은 최근 일본 바이오 기업 라퀄리아 파마로부터 케이캡의 일본 사업권을 인수하고 제3자 배정 유상증자를 통해 라퀄리아 지분 5.98%를 추가 확보했다. 이번 계약으로 HK이노엔은 일본에서 케이캡의 개발·제조·판매 권한을 직접 보유하게 됐으며 라퀄리아에 대한 지분율도 15.59%까지 끌어올렸다. 일본 소화성 궤양용제 시장은 약 2조원 규모로 세계 3위 대형 시장이다. 글로벌 주요 시장 진출과 적응증 확대가 이어지면서 매출 성장세도 더욱 가팔라질 것으로 예상된다. 케이캡의 3분기 누적 처방실적은 1608억원으로 작년 같은 기간보다 13.1% 늘었다. 발매 후 올 11월까지 국내 누적 처방액은 9022억원에 달한다. 한미약품 GLP-1·큐로셀 CAR-T, 국산 1호 상업화 도전장…연내 출시 타진 한미약품은 국내 기업 최초로 GLP-1 계열 비만 치료제 품목허가 절차를 밟고 있다. 한미약품은 지난 17일 식품의약품안전처에 GLP-1 계열 비만치료제 '한미에페글레나타이드오토인젝터주' 품목허가를 신청했다. 허가 신청 적응증은 당뇨병을 동반하지 않은 비만 환자다. 신청 함량은 2·4·6·8·10mg/0.5mL 등 5종이다. 해당 품목은 지난달 글로벌 혁신제품 신속심사(GIFT) 대상으로 지정된 지 약 20일 만에 허가 신청이 이뤄졌다. 에페글레나타이드는 한미약품이 개발한 GLP-1 수용체 작용제로 식욕 억제와 위 배출 지연을 통해 체중 감소를 유도하는 비만 치료제다. 한미약품의 한미약품 장기지속형 플랫폼 '랩스커버리'를 적용해 약물의 체내 지속 시간을 늘린 것이 특징이다. 앞서 한미약품은 2015년 에페글레나타이드를 당뇨병을 적응증으로 해 사노피에 39억유로(약 5조5970억원) 규모로 기술수출했다. 그러나 사노피는 2020년 6월 해당 파이프라인의 권리를 반환했다. 사노피는 당시 에페글레나타이드 반환 이유로 경영 전략 변화 등을 들었다. 한미약품은 2023년 당뇨병 치료제로 개발해 왔던 에페글레나타이드를 비만 치료제로 개발하겠다고 공식화했다. 당뇨 치료제에서 출발해 비만 치료제로 탈바꿈시킨 노보노디스크나 일라이릴리의 전략과 동일하다. 한미약품은 에페글레나타이드 임상 3상에서 체중 감량 효과와 안전성을 확인했다. 당뇨병을 동반하지 않은 성인 비만 환자 448명을 대상으로 진행한 임상에서 40주차 분석 기준 5% 이상 체중 감소 비율은 에페글레나타이드 투여군 79.42%, 위약군 14.49%로 통계적으로 유의미한 차이를 보였다. 평균 체중 변화율은 투여군 -9.75%, 위약군 -0.95%로 나타났다. 10% 이상 체중 감소 환자 비율은 46%(위약 6.62%), 15% 이상 체중 감소는 19.86%(위약 2.90%)로 집계됐다. 안전성 측면에서는 오심·구토·설사 등 위장관계 이상반응이 보고됐으나 전반적으로 관리 가능한 수준이었다. 식약처 허가가 이뤄지면 에페글레나타이드는 국내 기업이 개발한 GLP-1 계열 비만치료제 가운데 첫 상업화 사례가 된다. 한미약품은 에페글레나타이드를 '한국형 GLP-1 비만약'으로 포지셔닝해 고도비만 비율이 상대적으로 낮은 국내 환자 특성을 반영한 용량 설계와 가격 경쟁력, 안정적인 공급망을 앞세워 시장을 공략한다는 구상이다. 한미약품은 당초 계획대로 에페글레나타이드를 당뇨병 치료제로도 개발 중이다. 한미약품은 최근 식약처에 제2형 당뇨병 환자를 대상으로 에페글레나타이드와 SGLT2 저해제, 메트포르민 병용요법 혈당조절 효과를 평가하는 임상 3상 임상시험계획(IND)을 제출했다. 이로써 한미약품은 에페글레나타이드를 혈당 조절은 물론 비만, 심혈관, 신장질환까지 포괄하는 차세대 통합 대사질환 치료제로 발전시키겠다는 계획이다. 큐로셀은 국산 1호 CAR-T 치료제 상업화를 목표로 허가 단계에 들어섰다. 이 회사는 현재 국산 1호 CAR-T 치료제 '안발셀'(제품명 림가토) 국내 허가와 상업화를 추진 중이다. 큐로셀은 작년 말 재발·불응성 미만성 거대 B세포 림프종(DLBCL)을 적응증으로 안발셀 품목허가를 신청했고 올해 건강보험심사평가원에 약제급여평가를 접수해 허가–평가 병행 심사를 진행 중이다. 안발셀은 환자 본인의 T세포를 채취해 암세포 표면의 CD19 항원을 인식하도록 유전자를 조작한 뒤 체내에 다시 주입하는 CD19 CAR-T 치료제다. 안발셀에는 큐로셀이 독자 개발한 OVIS 플랫폼이 적용됐다. OVIS 플랫폼은 CAR-T 치료제를 만들기 위한 세포 분리–활성화–유전자 도입–배양–동결보관 등 전 과정을 표준화·자동화한 제조 플랫폼으로 이를 활용하면 제조 편차를 줄여 품질을 일정하게 유지하고 생산 효율을 높일 수 있다는 게 회사 측 설명이다. 안발셀은 허가를 위한 임상 2상에서 유효성 지표를 확보했다. 큐로셀에 따르면 임상 2상 최종보고서(CSR) 데이터 기준 유효성 분석군 73명에서 객관적 반응률(ORR)은 75.3%로 집계됐다. 이 가운데 완전관해율(CRR)은 67.1%, 부분반응률(PRR)은 8.2%로 확인됐다. 이는 기존 FDA 승인 CAR-T 치료제의 완전관해율(40~54%)과 비교해 높은 수준으로 평가된다. 큐로셀은 안발셀 상업화를 위한 생산 기반도 구축한 상태다. 이 회사는 대전 국제과학비즈니스벨트 거점지구에 CAR-T 치료제 상업용 의약품 제조품질관리기준(GMP) 생산시설을 자체 구축했다. 해당 시설은 완제품 제조소와 바이러스 벡터 제조소, 품질검사 시설 등을 갖췄으며 국내와 주요 선진국 GMP 기준을 충족하도록 설계됐다. 회사에 따르면 5개 완제품 제조실 기준 연간 최대 700명분에 달하는 CAR-T 치료제를 생산할 수 있다. HLB, FDA 재도전 승부수…"리보세라닙 병용 재신청·리라푸그라티닙 단독 신청" HLB도 미국 시장 문을 다시 두드린다. HLB는 이달 중 '리보세라닙·캄렐리주맙' 병용요법에 대해 간암 1차 치료제로 FDA 신약허가 재신청을 진행할 예정이다. 리보세라닙·캄렐리주맙 병용요법이 FDA 허가를 획득할 경우 렉라자에 이어 국내에서 개발된 항암신약 가운데 두 번째로 미국 시장에 진출하는 사례가 된다. 리보세라닙은 종양 내 신생혈관 형성에 관여하는 혈관내피세포성장인자수용체2(VEGFR2) 억제제 계열 표적항암제다. 항서제약이 개발한 캄렐리주맙은 T세포 표면에 발현하는 PD-1 단백질을 억제해 암세포 표면의 PD-L1 수용체와의 결합을 막고 면역세포를 활성화하는 면역항암제다. 리보세라닙·캄렐리주맙 병용요법은 다국가 3상 임상 CARES-310을 통해 간암 1차 치료제로 임상적 유효성을 입증했다. 최종 분석 결과 전체생존기간(OS) 중앙값은 병용요법군 23.8개월, 대조군(소라페닙) 15.2개월로 나타났고 위험비(HR)는 0.64였다. 무진행생존기간(PFS) 중앙값은 병용요법군 5.6개월, 대조군 3.7개월로 HR 0.54를 기록했다. 리보세라닙·캄렐리주맙 병용요법의 미국 허가 도전은 이번이 세 번째다. 리보세라닙·캄렐리주맙 병용요법은 지난해 3월 FDA로부터 최종보완요청서(CRL)를 받았다. CRL은 지적 사항을 보완해 다시 NDA를 제출하라는 통지서다. 사실상 현재 상태로는 품목허가를 내릴 수 없다는 의미다. HLB 측 설명에 따르면 FDA가 지적한 사항은 ▲무균 공정 시스템 및 절차의 미비 ▲의약품 품질 보증을 위한 적절한 유관 검사 미확립 ▲컴퓨터 관련 시스템 비자동화 및 전자 장비 점검 프로세스 부족 등이다. 당시 회사는 해당 지적 사항이 제조 공정의 근본적인 결함이 아닌 운영·관리 프로토콜 차원의 문제로, 문서 보완과 절차 개선을 통해 충분히 해소할 수 있는 경미한 사안이라고 판단했다. 앞서 HLB는 2024년 5월에도 리보세라닙·캄렐리주맙 병용요법에 대해 FDA로부터 CRL을 수령한 바 있다. 이후 보완 작업을 거쳐 같은 해 9월 재심사 서류를 제출했고 바이오리서치 모니터링(BIMO) 실사에서는 보완 사항 없음(NAI) 판정을 받았지만 캄렐리주맙 제조·품질관리(CMC) 이슈가 또다시 발목을 잡았다. 동시에 HLB는 담도암 표적치료제 '리라푸그라티닙'을 단독요법으로 FDA 신약허가 신청에도 나설 계획이다. 리라푸그라티닙은 HLB가 2024년 12월 릴레이 테라퓨틱스로부터 도입한 FGFR2 표적 담관암 치료제 후보물질이다. 리라푸그라티닙은 FGFR2 융합·재배열을 선택적으로 표적하는 저해제다. 미국 FDA로부터 혁신신약(Breakthrough Therapy) 지정과 희귀의약품(ODD) 지정을 받아 신속 심사 경로에 올라 있다. 리라푸그라티닙은 FGFR 저해제 치료 경험이 없는 FGFR2 f/r 담관암 환자를 대상으로 한 임상에서 객관적반응률(ORR) 57.9%를 기록했다. 임상 2상 권장 용량(RP2D)인 70mg 용량군에서는 ORR 82.4%로 높은 반응률을 보였다. HLB는 담관암을 시작으로 위암·췌장암·두경부암 등 FGFR2 융합·재배열이 확인되는 다른 고형암으로 적응증 확대를 추진한다는 목표다. 유한·SK바팜·녹십자, 글로벌 신약 '허가 후 성과' 시험대…적응증·영토 확장 유한양행과 SK바이오팜, GC녹십자 등 이미 글로벌 시장에 진출한 국산 신약이 초기 안착 단계를 지나 매출과 적응증 확장을 통한 실질적 성장 국면에 들어설 수 있을지도 주목된다. 유한양행은 항암신약 '렉라자'(성분명 레이저티닙)를 앞세워 글로벌 시장 공략에 속도를 내고 있다. 렉라자는 상피세포성장인자수용체(EGFR) 변이를 표적으로 하는 3세대 비소세포폐암 치료제다. 렉라자는 국내 바이오기업 오스코텍 자회사 제노스코가 개발해 2015년 유한양행에 기술이전됐고 유한양행은 이후 글로벌 상업화를 위해 2018년 존슨앤드존슨(J&J) 자회사 얀센과 약 1조4000억원 규모 기술수출 계약을 체결했다. 렉라자는 2021년 1월 국내에서 국산 31호 신약으로 허가를 받았다. 렉라자·리브리반트 병용요법은 지난해 8월 FDA로부터 EGFR 엑손 19 결실 또는 엑손 21 L858R 치환 변이가 확인된 국소 진행성 또는 전이성 비소세포폐암(NSCLC) 성인 환자의 1차 치료제로 승인받았다. 렉라자는 지난해 말 유럽연합 집행위원회(EC) 승인을 획득하며 국내 개발 항암신약 중 처음으로 미국과 유럽 시장 진출에 성공했다. 일본 후생노동성은 지난 3월 렉라자의 병용요법을 승인했다. 렉라자의 글로벌 규제당국 승인은 MARIPOSA 3상 연구 결과를 기반으로 이뤄졌다. 렉라자·리브라반트 병용요법군은 타그리소군보다 질병 진행과 사망위험을 30% 낮춘 것으로 나타났다. 렉라자·리브라반트 병용요법의 무진행 생존기간(PFS)은 23.7개월로, 오시머티닙의 16.6개월 보다 길었고 반응 지속 기간(DOR)도 25.8개월로 타그리소의 16.8개월보다 9개월 더 길었다. 얀센이 공개한 렉라자와 리브리반트 합산 글로벌 매출은 2025년 3분기 기준 누적 4억2800만달러다. 특히 투여 편의성을 개선한 리브리반트의 피하주사(SC) 제형이 최근 FDA 승인을 획득한 데 따라 렉라자·리브라반트 병용요법의 실제 처방 확대와 매출 성장 속도도 한층 빨라질 것으로 전망된다. FDA는 지난달 리브리반트 SC제형 치료제 '리브리반트 파스프로'를 승인했다. 리브리반트 파스프로의 가장 큰 강점은 투여 편의성이다. 4~5시간 맞아야 하는 기존 IV 제형과 달리 SC 제형은 5분 내로 주사할 수 있다는 장점을 지닌다. 환자 대기 시간과 의료진의 투약 부담을 동시에 줄일 수 있어 실제 진료 현장에서 활용도가 높아질 것이라는 게 회사 측 기대다. 안전성 측면에서도 개선 효과가 확인됐다. 회사 측에 따르면 임상시험에서 SC 투여군의 투여 관련 반응(ARR) 발생률은 13%로 IV 투여군(66%) 대비 크게 낮았다. 정맥혈전색전증(VTE) 발생률 역시 SC 제형이 IV 대비 낮은 수준을 보였다. 전반적인 안전성 프로파일은 기존 리브리반트와 대체로 유사하다는 평가다. SK바이오팜도 자체개발 뇌전증 신약 '세노바메이트'의 처방 영역과 적응증 확장에 나서며 성장을 가속화하는 모습이다. 이 회사는 지난 2019년 11월 세노바메이트를 '엑스코프리'라는 제품명으로 FDA 허가를 받았다. 2020년 5월부터 SK바이오팜 100% 자회사 SK라이프사이언스를 통해 엑스코프리를 미국 시장에서 직접 판매하고 있다. 세노바메이트는 국내 기업으로서 처음으로 SK바이오팜이 후보물질 발굴부터 임상, 품목허가 획득까지 신약개발 전 과정을 독자적으로 진행했다는 점에서 의미가 있는 물질이다. 소수 전문의 중심으로 처방되는 뇌전증 치료제 특수성을 활용해 국내 기업 최초로 미국 현지에서 직접 판매 체계를 구축했다는 점 역시 상징성이 크다. 가시적인 성과도 뚜렷하다. 세노바메이트 분기 매출은 2020년 5월 출시 이후 21분기 연속 성장했다. 올 3분기 세노바메이트 미국 매출은 1722억원으로 전년 동기 대비 52% 증가했다. 3분기 누적 매출은 4595억원으로 불과 9개월 만에 지난해 연간 매출 4387억원을 추월했다. 세노바메이트 매출 확대를 기반으로 SK바이오팜은 지난해 흑자전환에도 성공했다. 특히 세노바메이트 매출 급증으로 영업 레버리지 효과가 뚜렷하게 나타났다. 세노바메이트는 출시 초기에는 시장 안착을 위한 고정비 부담이 컸지만 처방 확대로 매출이 빠르게 증가하면서 판매·관리비 등 고정성 비용이 사실상 동일한 수준에서 유지되고 있다. 이에 따라 매출 증가분이 고스란히 이익 개선으로 이어지며 매출 증가 속도 대비 이익 개선 폭이 더욱 가팔라지는 전형적인 영업 레버리지 구간에 진입했다는 게 회사 측 설명이다. SK바이오팜은 세노바메이트 영토와 적응증, 연령 확장 등을 통해 글로벌 시장에서 입지를 더욱 넓힌다는 전략이다. 먼저 아시아 지역에서 한국·중국·일본을 중심으로 세노바메이트의 순차적 진출이 예정돼 있다. SK바이오팜은 동아에스티와 세노바메이트 국내외 30개국 기술수출 계약을 맺었다. 동아에스티는 지난해 11월 식약처로부터 '엑스코프리정' 품목허가를 획득했다. SK바이오팜이 글로벌 투자사 6디멘션 캐피탈과 설립한 합작법인 이그니스 테라퓨틱스도 지난달 세노바메이트를 중국명 '이푸루이'로 중국 국가의약품감독관리국(NMPA) 허가를 획득했다. 일본 파트너사 오노약품공업은 지난해 9월 일본 규제당국에 NDA 제출하고 허가 심사 단계에 들어간 상태다. 적응증과 처방 연령층 확대도 지속 추진한다. 이 회사는 지난해 9월 연초 계획보다 앞당겨 세노바메이트 일차성 전신 강직-간대발작(PGTC) 적응증 확대를 위한 임상 3상 톱라인(Top-line) 결과를 확보하며 약효와 안전성을 입증했다. 처방 연령층 확대를 위한 소아 환자 대상 임상시험은 환자 모집을 완료했고 소아용 현탁액(Oral Suspension) 제형에 대한 NDA도 제출할 계획이다. SK바이오팜은 세노바메이트로 벌어들인 막대한 현금흐름을 미래 성장동력 확장에 과감히 투입하겠다는 포부다. 이미 구축된 미국 직판 인프라를 최대한 활용할 수 있도록 상업화 가능한 중추신경계(CNS) 계열 제품을 인수하고 비유기적 성장(M&A)을 통해 신규 플랫폼과 파이프라인을 확보에 힘을 쏟겠다는 구상이다. 이로써 단일 제품 의존도를 해소하고 지속해서 신약을 개발하는 '빅 바이오텍'으로 거듭나겠다는 구상이다. 녹십자의 면역글로불린 제제 '알리글로'도 미국 시장에서 성장을 지속 중이다. 녹십자는 2023년 12월 FDA로부터 혈액제제 알리글로의 품목 허가를 획득했다. 알리글로는 혈장분획으로부터 정제된 액상형 면역글로불린제제다. 선천성 면역결핍증, 면역성 혈소판감소증과 같은 1차성 면역결핍 질환 치료에 사용된다. 알리글로는 국내 기업이 개발한 혈액제제 중 처음으로 미국 시장에 진출했다. 알리글로는 FDA 허가 이후 초도 물량 선적을 완료하고 전문약국(Specialty Pharmacy)을 중심으로 한 유통 채널을 구축하며 미국 시장 공략을 본격화했다. 특히 상온 보관이 가능한 정맥주사용 면역글로불린 제형이라는 강점을 앞세워 처방 확대 기반을 빠르게 마련했다. 녹십자는 대규모 투자를 통해 혈액원을 사들이며 알리글로의 미국 시장 안착을 위한 로드맵도 완성했다. 녹십자는 2024년 12월 1380억원을 들여 ABO홀딩스 지분 전량을 인수했다. ABO홀딩스는 미국 캘리포니아주에 위치한 회사로 뉴저지, 유타, 캘리포니아 등 3개 지역에 6곳의 혈액원을 운영하고 있다. 녹십자는 지난 2020년 미국 현지에 보유한 혈액원을 매각한지 4년 만에 새로운 혈액원을 사들였다. 혈액제제는 혈액을 원료로 사용하는 특성상 원료 확보가 쉽지 않다는 어려움이 있는데 녹십자는 ABO홀딩스 인수로 안정적인 혈액 공급처를 확보했다. 녹십자가 ABO홀딩스로부터 공급받은 혈액으로 국내 오창 공장에서 알리글로를 생산해 미국에서 판매하는 방식이다. 실제 성과도 가시화하고 있다. 알리글로는 작년 3분기 매출이 전년 동기 대비 117% 증가했다. 미국 알리글로 판매를 담당하는 GC바이오파마USA의 작년 3분기 누적 매출은 790억원을 기록했다. 미국에서는 면역글로불린 제제가 다수 적응증에서 허가범위 초과사용(오프라벨)으로 처방되는 특성이 있어 추가 적응증 확대 없이도 처방 저변을 넓힐 수 있다는 점이 성장 요인으로 작용하고 있다는 분석이다.2026-01-07 06:00:59차지현 기자 -
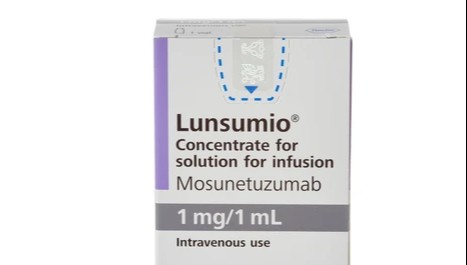 이중항체 SC도 개발…로슈, 신약 제형변경 전략 가속화[데일리팜=손형민 기자] 로슈가 피하주사(SC) 제형을 앞세워 항암 분야 전반에서 패러다임 변화를 이끌고 있다. 이 회사는 투여 편의성을 핵심 경쟁력으로 삼아 신약들의 제형 변경을 적극 추진하고 있다. 실제 고형암과 혈액암 분야 전반에서 여러 SC 제형 개발 성과를 이뤄내며 연구개발(R&D) 경쟁력이 확인됐다. 룬수미오 벨로 FDA 승인…이중항체도 1분 투여 시대 2일 관련 업계에 따르면 로슈는 최근 미국 식품의약국(FDA)으로부터 이중특이항체 '룬수미오(모수네투주맙)'의 SC 제형인 '룬수미오 벨로'를 승인받았다. 적응증은 두 차례 이상 전신 치료를 받은 재발·불응성 여포성 림프종(FL) 성인 환자다. 룬수미오는 재발성 또는 불응성 소포성 림프종 치료서 최초 등장한 CD20·CD3 T세포 관여 이중특이항체다. 이번 허가는 임상 1/2상 GO29781 연구 결과를 근거로 한 가속 승인(accelerated approval)이다. 확증 임상을 통해 임상적 유익성이 추가로 확인될 경우 정식 승인으로 전환된다. 룬수미오 벨로의 허가로 투여 편의성이 크게 개선됐다. 기존 정맥주사(IV) 제형이 2~4시간 소요되던 것과 달리, SC 제형은 약 1분 내 투여가 가능하다. 로슈는 이를 통해 환자가 병원에 머무는 시간을 획기적으로 줄이고, 개인의 임상적 필요와 선호도에 맞춘 치료가 가능해졌다고 설명했다. 이번 FDA 승인 근거가 된 임상 1/2상 GO29781 연구에서 룬수미오 벨로는 치료 선택지가 제한된 3차 이상 여포성 림프종 환자군에서도 의미 있는 항암 효과를 입증했다. 임상 결과, 룬수미오 벨로 투여군의 객관적 반응률(ORR)은 75%로 나타났으며, 이 가운데 완전관해(CR)는 59%를 기록했다. 치료 반응을 보인 환자에서의 반응 지속기간(DOR) 중앙값은 22.4개월로 나타났다. 안전성 측면에서도 관리 가능한 수준으로 평가됐다. 가장 흔한 이상반응은 주사부위 반응, 피로, 발진, 사이토카인 방출 증후군(CRS), 근골격계 통증, 설사 등이었다. CRS 발생률은 30%였으며, 대부분 1~2등급의 경증으로 1주기에서 발생해 중앙 2일 내 모두 회복됐다. 3등급 CRS는 2.1%에 그쳤다. 룬수미오 벨로는 IV제형과 마찬가지로 외래 투여가 가능하고 고정 치료 기간(fixed-duration)을 적용하는 것도 특징이다. 치료 기간은 최단 6개월로 설정될 수 있으며, 질병 진행 시까지 무기한 투여하는 기존 치료 옵션과 차별화된다. 룬수미오 IV 제형은 이미 3차 이상 여포성 림프종 치료에서 최초 승인된 이중항체로 자리 잡았다. 로슈는 SC·IV 제형 장기 추적 데이터를 지난해 열린 미국혈액학회(ASH) 연례학술대회에서 공개했으며, 현재 유럽을 포함한 글로벌 규제기관에도 해당 데이터를 제출한 상태다. 최근 유럽연합 집행위원회(EC)는 룬수미오 SC 제형에 대해 조건부 허가를 부여했다. 로슈는 현재 2차 이상 거대 B세포 림프종에서 '폴라이비(폴라투주맙 베도틴)' 병용(SUNMO 연구), 초치료 여포성 림프종에서 레날리도마이드 병용(MorningLyte 연구) 등으로 룬수미오 벨로의 치료 라인을 앞당기는 임상도 병행하고 있다. 오크레부스·티쎈트릭·페스코까지…로슈 SC 포트폴리오 확장 로슈는 이미 다수의 핵심 제품에서 SC 제형을 개발·확대하며 SC 포트폴리오를 체계적으로 구축해 왔다. 최근에는 다발성경화증 치료제 '오크레부스(오크렐리주맙)'의 SC 제형도 국내 등장했다. 로슈는 지난달 오크레부스 SC 제형의 국내 품목허가를 획득했다. 오크레부스는 CD20 발현 B세포를 선택적으로 표적하는 인간화 단클론항체로, 다발성경화증 환자의 질병 활성을 낮추고 장기 장애 진행을 지연시키는 고효능 치료제로 분류된다. 오크레부스의 SC 제형은 기존 IV 대비 투여 시간이 약 10분 내로 크게 줄었고, IV 인프라가 제한된 의료 환경에서도 활용이 가능하다. 투여 주기는 6개월마다 1회로 기존 제형과 동일해 연 2회 투여만으로 치료가 가능하다는 점도 환자 편의성을 높이는 요소다. 고형암 영역에서도 SC 전환은 본격화되고 있다. 로슈는 면역항암제 '티쎈트릭(아테졸리주맙)'과 HER2 양성 유방암 표적치료제 '페스코(퍼투주맙·트라스투주맙)' 등 주요 항암제에서 이미 SC 제형을 확보했다. 특히 페스코는 기존 병용 IV 치료를 단일 SC로 전환하며, 투여 편의성과 의료 현장 효율을 동시에 개선한 사례로 평가된다. 이 같은 SC 전환의 공통 기반에는 할로자임 테라퓨틱스의 ENHANZE 약물 전달 기술이 자리하고 있다. 로슈의 자회사 주가이(Chugai Pharmaceutical)는 지난 2022년 할로자임과 글로벌 제휴를 맺고 ENHANZE 기술 사용 권리를 확보했다. ENHANZE는 히알루로니다제 효소(rHuPH20)를 활용해 기존 IV 의약품을 SC로 전환하는 약물 전달 플랫폼이다. 피하 조직 내 히알루론산을 일시적으로 분해해 약물 확산을 촉진함으로써 기존에는 IV로만 투여 가능했던 고용량 단백질 의약품도 단회 SC 형태로 투여할 수 있도록 설계됐다. 이를 통해 기존 IV 제형 대비 5분 이내 SC 투여가 가능해져, 환자의 치료 부담을 줄이는 동시에 의료진과 병원 시스템 전반의 효율성을 크게 높일 수 있다.2026-01-02 11:59:24손형민 기자
이중항체 SC도 개발…로슈, 신약 제형변경 전략 가속화[데일리팜=손형민 기자] 로슈가 피하주사(SC) 제형을 앞세워 항암 분야 전반에서 패러다임 변화를 이끌고 있다. 이 회사는 투여 편의성을 핵심 경쟁력으로 삼아 신약들의 제형 변경을 적극 추진하고 있다. 실제 고형암과 혈액암 분야 전반에서 여러 SC 제형 개발 성과를 이뤄내며 연구개발(R&D) 경쟁력이 확인됐다. 룬수미오 벨로 FDA 승인…이중항체도 1분 투여 시대 2일 관련 업계에 따르면 로슈는 최근 미국 식품의약국(FDA)으로부터 이중특이항체 '룬수미오(모수네투주맙)'의 SC 제형인 '룬수미오 벨로'를 승인받았다. 적응증은 두 차례 이상 전신 치료를 받은 재발·불응성 여포성 림프종(FL) 성인 환자다. 룬수미오는 재발성 또는 불응성 소포성 림프종 치료서 최초 등장한 CD20·CD3 T세포 관여 이중특이항체다. 이번 허가는 임상 1/2상 GO29781 연구 결과를 근거로 한 가속 승인(accelerated approval)이다. 확증 임상을 통해 임상적 유익성이 추가로 확인될 경우 정식 승인으로 전환된다. 룬수미오 벨로의 허가로 투여 편의성이 크게 개선됐다. 기존 정맥주사(IV) 제형이 2~4시간 소요되던 것과 달리, SC 제형은 약 1분 내 투여가 가능하다. 로슈는 이를 통해 환자가 병원에 머무는 시간을 획기적으로 줄이고, 개인의 임상적 필요와 선호도에 맞춘 치료가 가능해졌다고 설명했다. 이번 FDA 승인 근거가 된 임상 1/2상 GO29781 연구에서 룬수미오 벨로는 치료 선택지가 제한된 3차 이상 여포성 림프종 환자군에서도 의미 있는 항암 효과를 입증했다. 임상 결과, 룬수미오 벨로 투여군의 객관적 반응률(ORR)은 75%로 나타났으며, 이 가운데 완전관해(CR)는 59%를 기록했다. 치료 반응을 보인 환자에서의 반응 지속기간(DOR) 중앙값은 22.4개월로 나타났다. 안전성 측면에서도 관리 가능한 수준으로 평가됐다. 가장 흔한 이상반응은 주사부위 반응, 피로, 발진, 사이토카인 방출 증후군(CRS), 근골격계 통증, 설사 등이었다. CRS 발생률은 30%였으며, 대부분 1~2등급의 경증으로 1주기에서 발생해 중앙 2일 내 모두 회복됐다. 3등급 CRS는 2.1%에 그쳤다. 룬수미오 벨로는 IV제형과 마찬가지로 외래 투여가 가능하고 고정 치료 기간(fixed-duration)을 적용하는 것도 특징이다. 치료 기간은 최단 6개월로 설정될 수 있으며, 질병 진행 시까지 무기한 투여하는 기존 치료 옵션과 차별화된다. 룬수미오 IV 제형은 이미 3차 이상 여포성 림프종 치료에서 최초 승인된 이중항체로 자리 잡았다. 로슈는 SC·IV 제형 장기 추적 데이터를 지난해 열린 미국혈액학회(ASH) 연례학술대회에서 공개했으며, 현재 유럽을 포함한 글로벌 규제기관에도 해당 데이터를 제출한 상태다. 최근 유럽연합 집행위원회(EC)는 룬수미오 SC 제형에 대해 조건부 허가를 부여했다. 로슈는 현재 2차 이상 거대 B세포 림프종에서 '폴라이비(폴라투주맙 베도틴)' 병용(SUNMO 연구), 초치료 여포성 림프종에서 레날리도마이드 병용(MorningLyte 연구) 등으로 룬수미오 벨로의 치료 라인을 앞당기는 임상도 병행하고 있다. 오크레부스·티쎈트릭·페스코까지…로슈 SC 포트폴리오 확장 로슈는 이미 다수의 핵심 제품에서 SC 제형을 개발·확대하며 SC 포트폴리오를 체계적으로 구축해 왔다. 최근에는 다발성경화증 치료제 '오크레부스(오크렐리주맙)'의 SC 제형도 국내 등장했다. 로슈는 지난달 오크레부스 SC 제형의 국내 품목허가를 획득했다. 오크레부스는 CD20 발현 B세포를 선택적으로 표적하는 인간화 단클론항체로, 다발성경화증 환자의 질병 활성을 낮추고 장기 장애 진행을 지연시키는 고효능 치료제로 분류된다. 오크레부스의 SC 제형은 기존 IV 대비 투여 시간이 약 10분 내로 크게 줄었고, IV 인프라가 제한된 의료 환경에서도 활용이 가능하다. 투여 주기는 6개월마다 1회로 기존 제형과 동일해 연 2회 투여만으로 치료가 가능하다는 점도 환자 편의성을 높이는 요소다. 고형암 영역에서도 SC 전환은 본격화되고 있다. 로슈는 면역항암제 '티쎈트릭(아테졸리주맙)'과 HER2 양성 유방암 표적치료제 '페스코(퍼투주맙·트라스투주맙)' 등 주요 항암제에서 이미 SC 제형을 확보했다. 특히 페스코는 기존 병용 IV 치료를 단일 SC로 전환하며, 투여 편의성과 의료 현장 효율을 동시에 개선한 사례로 평가된다. 이 같은 SC 전환의 공통 기반에는 할로자임 테라퓨틱스의 ENHANZE 약물 전달 기술이 자리하고 있다. 로슈의 자회사 주가이(Chugai Pharmaceutical)는 지난 2022년 할로자임과 글로벌 제휴를 맺고 ENHANZE 기술 사용 권리를 확보했다. ENHANZE는 히알루로니다제 효소(rHuPH20)를 활용해 기존 IV 의약품을 SC로 전환하는 약물 전달 플랫폼이다. 피하 조직 내 히알루론산을 일시적으로 분해해 약물 확산을 촉진함으로써 기존에는 IV로만 투여 가능했던 고용량 단백질 의약품도 단회 SC 형태로 투여할 수 있도록 설계됐다. 이를 통해 기존 IV 제형 대비 5분 이내 SC 투여가 가능해져, 환자의 치료 부담을 줄이는 동시에 의료진과 병원 시스템 전반의 효율성을 크게 높일 수 있다.2026-01-02 11:59:24손형민 기자 -
 ADC, 폐암서 새 가능성 확인…잇단 실패 이후 첫 성과[데일리팜=손형민 기자] TROP-2를 표적한 항체약물접합체(ADC)가 비소세포폐암에서 새로운 가능성을 확인했다. 트로델비, 다트로웨이 등 주요 신약들이 폐암 임상에서 잇따라 고배를 마신 가운데, 이번 성과가 TROP-2 ADC 재평가의 분기점이 될 수 있을지 주목된다. 29일 관련 업계에 따르면 MSD의 파트너사인 중국 켈룬바이오텍은 최근 TROP-2 표적 항체약물접합체(ADC) '사시투주맙 티루모테칸'과 면역항암제 '키트루다(펨브롤리주맙)' 병용요법으로 비소세포폐암(NSCLC) 1차 치료 임상 3상에서 유의미한 성과를 확보했다. MSD는 지난 2022년 켈룬바이오텍으로부터 ADC 후보물질 사시투주맙 티모루테칸을 도입한 바 있다. 사시투주맙 티루모테칸은 ▲TROP2 표적 단클론 항체인 사시투주맙 ▲토포이소머레이스1(TOP1) 억제 계열의 페이로드 ▲가수분해가 가능한 신규 링커로 구성된 ADC다. 평균 약물-항체 비율(DAR)은 약 7.4로, 비교적 높은 페이로드 탑재를 통해 종양 내 약물 전달 효율을 끌어올린 것이 특징이다. 이번 결과는 중국에서 진행 중인 임상 3상 OptiTROP-Lung05 연구의 중간 분석에서 도출됐다. OptiTROP-Lung05는 PD-L1 발현 종양비율(TPS) 1% 이상인 이전 치료 경험이 없는 비소세포폐암 환자를 대상으로, 사시투주맙 티루모테칸과 키트루다 병용요법을 키트루다 단독요법과 비교 평가하는 연구다. 켈룬에 따르면 이번 중간 분석에서 1차 평가변수인 무진행생존기간(PFS) 개선을 충족했으며, 전체생존(OS)에서도 긍정적인 경향이 관찰됐다. 켈룬은 중국 규제당국과 폐암 적응증에 대한 허가 가능성에 대한 논의를 진행할 계획이다. 이번 성과는 ADC와 면역항암제 병용요법이 1차 비소세포폐암 임상 3상에서 1차 평가변수를 충족한 첫 사례라는 점에서 의미가 크다. 다만 연구 설계상 비교군이 키트루다 단독요법이라는 점은 해석에 주의가 필요하다는 지적도 나온다. 현재 글로벌 표준치료는 키트루다+항암화학요법 병용이 주를 이루고 있어 향후 병용 화학요법과의 직접 비교 데이터가 확보돼야 임상적 위치를 명확히 할 수 있다는 분석도 나온다. 켈룬과 MSD는 사시투주맙 티루모테칸의 폐암 적응증 확대를 공격적으로 추진하고 있다. 실제로 해당 ADC는 최근 중국에서 EGFR 변이 비소세포폐암 2차 치료 적응증으로 허가를 획득하며, 중국 내에서만 세 번째 적응증을 확보했다. 해당 적응증 역시 임상 3상에서 화학요법 대비 PFS와 OS를 모두 개선한 결과를 바탕으로 승인됐다. 다만 OptiTROP-Lung05는 중국 환자만을 대상으로 진행된 연구인 만큼, 미국이나 글로벌 1차 폐암 치료 환경을 직접적으로 반영하기에는 한계가 있다. 이에 따라 MSD는 글로벌 개발 전략을 별도로 전개 중이다. MSD는 현재 사시투주맙 티루모테칸을 대상으로 10건 이상의 허가 목적(registrational) 임상을 진행하고 있으며, 이 중 5건은 글로벌 3상이다. 아직까지는 키트루다+항암화학요법을 직접 비교군으로 설정한 1차 폐암 임상에 대해서는 공식적인 계획을 밝히지 않았다. 보다 정교한 환자군을 겨냥한 임상도 병행되고 있다. MSD가 주도하는 TroFuse-007 연구는 PD-L1 TPS 50% 이상인 1차 비소세포폐암 환자를 대상으로, 키트루다 단독요법 대비 사시투주맙 티루모테칸 병용의 유효성을 평가하고 있다. 이 환자군은 기존에도 항암화학요법 병용의 추가 효과가 제한적인 집단으로 분류돼, ADC 병용 전략의 차별성이 시험대에 오를 전망이다. MSD와 켈룬은 사시투주맙 티루모테칸을 TROP-2 ADC 계열의 '워크호스(workhorse)'로 키운다는 전략 아래 개발 속도를 끌어올리고 있다. MSD는 최근 사시투주맙 티루모테칸 개발 자금을 확보하기 위해 블랙스톤과 최대 7억 달러 규모의 로열티 계약을 체결하기도 했다. 폐암서 개발 난항 겪었던 TROP-2 ADC 사시투주맙 티루모테칸의 임상 성과에도 불구하고, 업계에서는 TROP-2 ADC가 폐암에서 일관된 생존 혜택을 입증할 수 있을지에 대해서는 여전히 검증이 필요하다는 시각이 지배적이다. 실제로 앞서 길리어드와 아스트라제네카·다이이찌산쿄의 TROP-2 ADC들이 폐암 임상에서 잇따라 고배를 마신 만큼, 사시투주맙 티루모테칸 역시 기존 실패의 벽을 완전히 넘을 수 있을지가 향후 관건이 될 전망이다. TROP-2는 삼중음성유방암을 포함한 다양한 상피 유래 고형암에서 과발현되는 세포막 단백질로, 종양의 증식·침윤·전이에 관여하는 것으로 알려져 있다. TROP-2 ADC는 이 단백질을 발현하는 암세포에 선택적으로 결합해, 세포 내부로 세포독성 물질을 전달하는 방식으로 항암 효과를 유도한다. 다만, TROP-2 ADC들은 유방암에서는 속속 효과를 나타내며 허가를 획득한 것과 달리 폐암에서는 유효성 입증에 거듭 실패한 바 있다. 길리어드의 TROP-2 ADC '트로델비(사시투주맙 고비테칸)'는 TNBC 치료에서 생존 이점을 입증하며 글로벌 블록버스터로 자리 잡았지만, 폐암에서는 동일한 성과를 재현하지 못했다. EVOKE-01로 명명된 임상 3상 연구는 이전 치료를 받은 4기 전이성 비소세포폐암 환자를 대상으로 트로델비와 도세탁셀을 비교 평가했으며, 1차 평가변수는 전체생존(OS)이었다. 결과적으로 트로델비는 OS에서 통계적 유의성을 확보하지 못했고, 일부 하위 지표에서 유효성 경향만 확인하는 데 그쳤다. 길리어드는 해당 결과를 바탕으로 폐암 적응증 확대 전략을 사실상 중단했다. 아스트라제네카와 다이이찌산쿄 역시 비슷한 난관을 겪었다. 양사가 공동 개발한 '다르토웨이(다토포타맙 데룩스테칸)'는 ;엔허투(트라스투주맙 데룩스테칸)'로 ADC 시장을 재편한 다이이찌산쿄의 두 번째 야심작으로 평가받았지만, 폐암 임상에서 기대만큼의 성과를 내지 못했다. 임상 3상 TROPION-Lung01 연구는 이전 치료를 받은 진행성·전이성 비소세포폐암 환자를 대상으로 다토포타맙과 도세탁셀을 1대1로 비교했다. 연구 결과, 무진행생존(PFS)에서는 일부 환자군에서 개선이 관찰됐으나, OS에서 유의미한 차이를 입증하는 데 실패했다. 특히 비편평(non-squamous) 환자군에서만 제한적인 효과가 나타나면서, 광범위한 적응증 확장에는 한계가 드러났다. 이 결과를 토대로 양사는 미국에 이어 유럽에서도 허가 신청을 철회했다. 규제당국과의 사전 협의 과정에서 임상적 유의성이 불충분하다는 판단이 내려진 것이다. 이후 아스트라제네카와 다이이찌산쿄는 바이오마커 기반 환자 선별 전략을 새롭게 검토하며, 표적치료제와의 병용 가능성도 확인 중이다. 이 실패를 두고 유방암에서의 성공 공식을 폐암에 그대로 적용한 한계라는 평가도 나온다. 폐암은 종양 내 이질성이 크고, TROP-2 발현 정도와 치료 반응 간의 상관관계가 유방암만큼 명확하지 않다는 점이 주요 원인으로 지목된다. 여기에 반복 투여 시 누적 독성 관리 역시 부담으로 작용했다는 분석이다. 결과적으로 TROP-2 ADC는 모든 고형암으로 확장 가능한 범용 플랫폼이라는 초기 기대와 달리, 적응증별로 성패가 극명하게 갈리는 영역임이 확인되고 있다. 이런 상황에서 최근 사시투주맙 티루모테칸이 중국에서 유효성을 확보한 결과는 TROP-2 ADC의 새 가능성을 증명한 사례로 평가된다.2025-12-29 06:00:45손형민 기자
ADC, 폐암서 새 가능성 확인…잇단 실패 이후 첫 성과[데일리팜=손형민 기자] TROP-2를 표적한 항체약물접합체(ADC)가 비소세포폐암에서 새로운 가능성을 확인했다. 트로델비, 다트로웨이 등 주요 신약들이 폐암 임상에서 잇따라 고배를 마신 가운데, 이번 성과가 TROP-2 ADC 재평가의 분기점이 될 수 있을지 주목된다. 29일 관련 업계에 따르면 MSD의 파트너사인 중국 켈룬바이오텍은 최근 TROP-2 표적 항체약물접합체(ADC) '사시투주맙 티루모테칸'과 면역항암제 '키트루다(펨브롤리주맙)' 병용요법으로 비소세포폐암(NSCLC) 1차 치료 임상 3상에서 유의미한 성과를 확보했다. MSD는 지난 2022년 켈룬바이오텍으로부터 ADC 후보물질 사시투주맙 티모루테칸을 도입한 바 있다. 사시투주맙 티루모테칸은 ▲TROP2 표적 단클론 항체인 사시투주맙 ▲토포이소머레이스1(TOP1) 억제 계열의 페이로드 ▲가수분해가 가능한 신규 링커로 구성된 ADC다. 평균 약물-항체 비율(DAR)은 약 7.4로, 비교적 높은 페이로드 탑재를 통해 종양 내 약물 전달 효율을 끌어올린 것이 특징이다. 이번 결과는 중국에서 진행 중인 임상 3상 OptiTROP-Lung05 연구의 중간 분석에서 도출됐다. OptiTROP-Lung05는 PD-L1 발현 종양비율(TPS) 1% 이상인 이전 치료 경험이 없는 비소세포폐암 환자를 대상으로, 사시투주맙 티루모테칸과 키트루다 병용요법을 키트루다 단독요법과 비교 평가하는 연구다. 켈룬에 따르면 이번 중간 분석에서 1차 평가변수인 무진행생존기간(PFS) 개선을 충족했으며, 전체생존(OS)에서도 긍정적인 경향이 관찰됐다. 켈룬은 중국 규제당국과 폐암 적응증에 대한 허가 가능성에 대한 논의를 진행할 계획이다. 이번 성과는 ADC와 면역항암제 병용요법이 1차 비소세포폐암 임상 3상에서 1차 평가변수를 충족한 첫 사례라는 점에서 의미가 크다. 다만 연구 설계상 비교군이 키트루다 단독요법이라는 점은 해석에 주의가 필요하다는 지적도 나온다. 현재 글로벌 표준치료는 키트루다+항암화학요법 병용이 주를 이루고 있어 향후 병용 화학요법과의 직접 비교 데이터가 확보돼야 임상적 위치를 명확히 할 수 있다는 분석도 나온다. 켈룬과 MSD는 사시투주맙 티루모테칸의 폐암 적응증 확대를 공격적으로 추진하고 있다. 실제로 해당 ADC는 최근 중국에서 EGFR 변이 비소세포폐암 2차 치료 적응증으로 허가를 획득하며, 중국 내에서만 세 번째 적응증을 확보했다. 해당 적응증 역시 임상 3상에서 화학요법 대비 PFS와 OS를 모두 개선한 결과를 바탕으로 승인됐다. 다만 OptiTROP-Lung05는 중국 환자만을 대상으로 진행된 연구인 만큼, 미국이나 글로벌 1차 폐암 치료 환경을 직접적으로 반영하기에는 한계가 있다. 이에 따라 MSD는 글로벌 개발 전략을 별도로 전개 중이다. MSD는 현재 사시투주맙 티루모테칸을 대상으로 10건 이상의 허가 목적(registrational) 임상을 진행하고 있으며, 이 중 5건은 글로벌 3상이다. 아직까지는 키트루다+항암화학요법을 직접 비교군으로 설정한 1차 폐암 임상에 대해서는 공식적인 계획을 밝히지 않았다. 보다 정교한 환자군을 겨냥한 임상도 병행되고 있다. MSD가 주도하는 TroFuse-007 연구는 PD-L1 TPS 50% 이상인 1차 비소세포폐암 환자를 대상으로, 키트루다 단독요법 대비 사시투주맙 티루모테칸 병용의 유효성을 평가하고 있다. 이 환자군은 기존에도 항암화학요법 병용의 추가 효과가 제한적인 집단으로 분류돼, ADC 병용 전략의 차별성이 시험대에 오를 전망이다. MSD와 켈룬은 사시투주맙 티루모테칸을 TROP-2 ADC 계열의 '워크호스(workhorse)'로 키운다는 전략 아래 개발 속도를 끌어올리고 있다. MSD는 최근 사시투주맙 티루모테칸 개발 자금을 확보하기 위해 블랙스톤과 최대 7억 달러 규모의 로열티 계약을 체결하기도 했다. 폐암서 개발 난항 겪었던 TROP-2 ADC 사시투주맙 티루모테칸의 임상 성과에도 불구하고, 업계에서는 TROP-2 ADC가 폐암에서 일관된 생존 혜택을 입증할 수 있을지에 대해서는 여전히 검증이 필요하다는 시각이 지배적이다. 실제로 앞서 길리어드와 아스트라제네카·다이이찌산쿄의 TROP-2 ADC들이 폐암 임상에서 잇따라 고배를 마신 만큼, 사시투주맙 티루모테칸 역시 기존 실패의 벽을 완전히 넘을 수 있을지가 향후 관건이 될 전망이다. TROP-2는 삼중음성유방암을 포함한 다양한 상피 유래 고형암에서 과발현되는 세포막 단백질로, 종양의 증식·침윤·전이에 관여하는 것으로 알려져 있다. TROP-2 ADC는 이 단백질을 발현하는 암세포에 선택적으로 결합해, 세포 내부로 세포독성 물질을 전달하는 방식으로 항암 효과를 유도한다. 다만, TROP-2 ADC들은 유방암에서는 속속 효과를 나타내며 허가를 획득한 것과 달리 폐암에서는 유효성 입증에 거듭 실패한 바 있다. 길리어드의 TROP-2 ADC '트로델비(사시투주맙 고비테칸)'는 TNBC 치료에서 생존 이점을 입증하며 글로벌 블록버스터로 자리 잡았지만, 폐암에서는 동일한 성과를 재현하지 못했다. EVOKE-01로 명명된 임상 3상 연구는 이전 치료를 받은 4기 전이성 비소세포폐암 환자를 대상으로 트로델비와 도세탁셀을 비교 평가했으며, 1차 평가변수는 전체생존(OS)이었다. 결과적으로 트로델비는 OS에서 통계적 유의성을 확보하지 못했고, 일부 하위 지표에서 유효성 경향만 확인하는 데 그쳤다. 길리어드는 해당 결과를 바탕으로 폐암 적응증 확대 전략을 사실상 중단했다. 아스트라제네카와 다이이찌산쿄 역시 비슷한 난관을 겪었다. 양사가 공동 개발한 '다르토웨이(다토포타맙 데룩스테칸)'는 ;엔허투(트라스투주맙 데룩스테칸)'로 ADC 시장을 재편한 다이이찌산쿄의 두 번째 야심작으로 평가받았지만, 폐암 임상에서 기대만큼의 성과를 내지 못했다. 임상 3상 TROPION-Lung01 연구는 이전 치료를 받은 진행성·전이성 비소세포폐암 환자를 대상으로 다토포타맙과 도세탁셀을 1대1로 비교했다. 연구 결과, 무진행생존(PFS)에서는 일부 환자군에서 개선이 관찰됐으나, OS에서 유의미한 차이를 입증하는 데 실패했다. 특히 비편평(non-squamous) 환자군에서만 제한적인 효과가 나타나면서, 광범위한 적응증 확장에는 한계가 드러났다. 이 결과를 토대로 양사는 미국에 이어 유럽에서도 허가 신청을 철회했다. 규제당국과의 사전 협의 과정에서 임상적 유의성이 불충분하다는 판단이 내려진 것이다. 이후 아스트라제네카와 다이이찌산쿄는 바이오마커 기반 환자 선별 전략을 새롭게 검토하며, 표적치료제와의 병용 가능성도 확인 중이다. 이 실패를 두고 유방암에서의 성공 공식을 폐암에 그대로 적용한 한계라는 평가도 나온다. 폐암은 종양 내 이질성이 크고, TROP-2 발현 정도와 치료 반응 간의 상관관계가 유방암만큼 명확하지 않다는 점이 주요 원인으로 지목된다. 여기에 반복 투여 시 누적 독성 관리 역시 부담으로 작용했다는 분석이다. 결과적으로 TROP-2 ADC는 모든 고형암으로 확장 가능한 범용 플랫폼이라는 초기 기대와 달리, 적응증별로 성패가 극명하게 갈리는 영역임이 확인되고 있다. 이런 상황에서 최근 사시투주맙 티루모테칸이 중국에서 유효성을 확보한 결과는 TROP-2 ADC의 새 가능성을 증명한 사례로 평가된다.2025-12-29 06:00:45손형민 기자 -
 올해 의약품 특허 등재 10% 증가...다국적사↑· 국내사↓[데일리팜=김진구 기자] 올해 신규로 등재된 제약바이오 특허는 총 264건으로, 전년대비 10% 증가한 것으로 나타났다. 다국적제약사 한국법인과 국내제약사가 대조적인 모습을 보였다. 다국적사의 경우 신규 등재 특허가 1년 새 187건에서 215건으로 늘었다. 한국화이자제약이 코로나 백신 코미나티 관련 특허를 대거 등재했다. 반면 국내제약사의 경우 작년 54건에서 올해 49건으로 감소했다. 한미약품과 종근당, 대웅제약, 제일약품이 5건 이상 특허를 신규 등재했다. 올해 신규 특허 264건…5건 중 4건은 다국적사 등재 26일 식품의약품안전처에 따르면 올해 들어 특허목록집에 신규 등재된 특허는 264건이다. 지난해 241건 대비 10% 증가했다. 올해가 아직 닷새가량 남은 점을 감안하면 이미 지난해의 신규 특허 등재건수를 뛰어넘은 상태다. 최근 10년 가운데 2022년을 제외하고 특허 등재가 가장 활발했다. 2022년의 경우 코로나 팬데믹의 영향으로 신약과 약물재창출 연구개발이 활발하게 전개됐고, 이 과정에서 278건의 특허가 신규 등재된 바 있다. 전반적으로 다국적제약사 한국법인의 특허 등재가 증가한 반면, 국내제약사는 저조한 경향을 보였다. 올해 등재된 특허 중 81%인 215건은 다국적제약사 한국법인이 특허권 등재자로 이름을 올렸다. 총 31개 다국적사가 신규로 특허를 1건 이상 등재했으며, 총 등재건수는 작년 187건 대비 15% 증가했다. 국내제약사는 17개 업체가 총 49건의 특허를 등재했다. 이들이 등재한 특허는 49건으로 지난해 54건 대비 9% 감소했다. 최근 10년 가운데 세 번째로 등재건수가 적다. 화이자 ‘코미나티’·릴리 ‘마운자로’ 특허 등재 집중 다국적사 중 특허를 가장 많이 등재한 업체는 한국화이자제약이다. 올해만 49건의 특허를 신규로 등재했다. 화이자는 코로나 백신 코미나티 특허 등재에 집중했다. 올해만 코미나티 관련 특허 36건이 신규 등재됐다. 화이자는 지난해도 코미나티 특허 13건을 등재한 바 있다. 이와 함께 올해는 차세대 폐렴구균 백신 프리베나20 관련 특허 8건을 추가로 등재했다. 프리베나20은 기존 폐렴구균 백신 프리베나13의 후속 제품이다. 예방 혈청형이 13개에서 20개로 늘었다. 이밖에 편두통 치료제 너텍 특허 3건과 전립선암 치료제 탈제나, 코로나 치료제 팍스로비드 특허 각 1건을 등재했다. 이어 한국릴리가 18건의 특허를 등재했다. 릴리는 GLP-1 계열 비만·당뇨 특허 등재에 주력했다. 올해 발매한 비만 치료제 마운자로 관련 특허 12건과 당뇨 치료제 트루리시티 특허 4건을 등재했다. 중증 건선 치료제 탈츠 관련 특허도 1건 등재했다. 알보젠코리아는 지속형 치매치료 패취제 애드라리티 특허 14건을 포함해 총 17건을 신규로 등재했다. 한국로슈도 유방암 표적치료제 이토베비 특허 6건과 척수성 근위축증(SMA) 치료제 에브리스디, 허셉틴+퍼제타 피하주사 제형 페스코 특허 각 4건 등 17건을 등재했다. 이밖에 한국아스텔라스제약과 한국얀센 각 13건, 한국애브비가 12건, 한국MSD 8건, 레코르다티코리아·한독테바 각 7건, 한국BMS제약·한국노바티스 각 6건 등의 순으로 나타났다. 국내제약, 자사 간판제품 후속 특허 등재 잇달아…한미>종근당>대웅·제일 순 국내제약사 가운데선 한미약품과 종근당, 대웅제약, 제일약품의 특허 등재가 두드러졌다. 한미약품은 올해 7건의 특허를 신규 등재했다. 시타글립틴·다파글리플로진 성분 당뇨병 복합제 실다파 관련 특허 2건과 시타글립틴·다파글리플로진·메트포르민 당뇨병 3제 복합제 관련 특허 3건, 케토프로펜 성분 소염진통제 루마겔 특허 1건, 구강붕해서방정 제형 탐스로신 성분 전립선비대증 치료제 한미탐스오디 1건 등이다. 이어 종근당이 칸데사르탄·암로디핀·아토르바스타틴 조합의 고혈압·고지혈증 복합제 칸타벨에이 관련 특허 5건을 비롯해 총 6건의 특허를 등재했다. 대웅제약은 자체개발 신약 펙수클루 관련 특허 5건을 등재했다. 제일약품은 세팔로스포린 계열 항생제 페트로자 특허 3건과 전이성 대장암·위암 치료제 론서프 특허 2건을 각각 등재했다. 페트로자는 일본 시오노기제약이 개발한 세파 계열 항생제로, 다제내성균에 효과를 보인다. 제일약품은 이 제품을 국내 도입, 올해 2월 품목허가를 받고 6월 특허를 등재했다. 이밖에 JW중외제약과 태준제약이 각 4건, 삼오제약·한국유나이티드제약 각 3건, HK이노엔·듀켐바이오 각 2건을 등재했다. LG화학과 비보존제약, 사이넥스, 신풍제약, 한국코러스, 한국팜비오, 한독, 현대약품은 각 1건씩 등재했다.2025-12-26 06:00:57김진구 기자
올해 의약품 특허 등재 10% 증가...다국적사↑· 국내사↓[데일리팜=김진구 기자] 올해 신규로 등재된 제약바이오 특허는 총 264건으로, 전년대비 10% 증가한 것으로 나타났다. 다국적제약사 한국법인과 국내제약사가 대조적인 모습을 보였다. 다국적사의 경우 신규 등재 특허가 1년 새 187건에서 215건으로 늘었다. 한국화이자제약이 코로나 백신 코미나티 관련 특허를 대거 등재했다. 반면 국내제약사의 경우 작년 54건에서 올해 49건으로 감소했다. 한미약품과 종근당, 대웅제약, 제일약품이 5건 이상 특허를 신규 등재했다. 올해 신규 특허 264건…5건 중 4건은 다국적사 등재 26일 식품의약품안전처에 따르면 올해 들어 특허목록집에 신규 등재된 특허는 264건이다. 지난해 241건 대비 10% 증가했다. 올해가 아직 닷새가량 남은 점을 감안하면 이미 지난해의 신규 특허 등재건수를 뛰어넘은 상태다. 최근 10년 가운데 2022년을 제외하고 특허 등재가 가장 활발했다. 2022년의 경우 코로나 팬데믹의 영향으로 신약과 약물재창출 연구개발이 활발하게 전개됐고, 이 과정에서 278건의 특허가 신규 등재된 바 있다. 전반적으로 다국적제약사 한국법인의 특허 등재가 증가한 반면, 국내제약사는 저조한 경향을 보였다. 올해 등재된 특허 중 81%인 215건은 다국적제약사 한국법인이 특허권 등재자로 이름을 올렸다. 총 31개 다국적사가 신규로 특허를 1건 이상 등재했으며, 총 등재건수는 작년 187건 대비 15% 증가했다. 국내제약사는 17개 업체가 총 49건의 특허를 등재했다. 이들이 등재한 특허는 49건으로 지난해 54건 대비 9% 감소했다. 최근 10년 가운데 세 번째로 등재건수가 적다. 화이자 ‘코미나티’·릴리 ‘마운자로’ 특허 등재 집중 다국적사 중 특허를 가장 많이 등재한 업체는 한국화이자제약이다. 올해만 49건의 특허를 신규로 등재했다. 화이자는 코로나 백신 코미나티 특허 등재에 집중했다. 올해만 코미나티 관련 특허 36건이 신규 등재됐다. 화이자는 지난해도 코미나티 특허 13건을 등재한 바 있다. 이와 함께 올해는 차세대 폐렴구균 백신 프리베나20 관련 특허 8건을 추가로 등재했다. 프리베나20은 기존 폐렴구균 백신 프리베나13의 후속 제품이다. 예방 혈청형이 13개에서 20개로 늘었다. 이밖에 편두통 치료제 너텍 특허 3건과 전립선암 치료제 탈제나, 코로나 치료제 팍스로비드 특허 각 1건을 등재했다. 이어 한국릴리가 18건의 특허를 등재했다. 릴리는 GLP-1 계열 비만·당뇨 특허 등재에 주력했다. 올해 발매한 비만 치료제 마운자로 관련 특허 12건과 당뇨 치료제 트루리시티 특허 4건을 등재했다. 중증 건선 치료제 탈츠 관련 특허도 1건 등재했다. 알보젠코리아는 지속형 치매치료 패취제 애드라리티 특허 14건을 포함해 총 17건을 신규로 등재했다. 한국로슈도 유방암 표적치료제 이토베비 특허 6건과 척수성 근위축증(SMA) 치료제 에브리스디, 허셉틴+퍼제타 피하주사 제형 페스코 특허 각 4건 등 17건을 등재했다. 이밖에 한국아스텔라스제약과 한국얀센 각 13건, 한국애브비가 12건, 한국MSD 8건, 레코르다티코리아·한독테바 각 7건, 한국BMS제약·한국노바티스 각 6건 등의 순으로 나타났다. 국내제약, 자사 간판제품 후속 특허 등재 잇달아…한미>종근당>대웅·제일 순 국내제약사 가운데선 한미약품과 종근당, 대웅제약, 제일약품의 특허 등재가 두드러졌다. 한미약품은 올해 7건의 특허를 신규 등재했다. 시타글립틴·다파글리플로진 성분 당뇨병 복합제 실다파 관련 특허 2건과 시타글립틴·다파글리플로진·메트포르민 당뇨병 3제 복합제 관련 특허 3건, 케토프로펜 성분 소염진통제 루마겔 특허 1건, 구강붕해서방정 제형 탐스로신 성분 전립선비대증 치료제 한미탐스오디 1건 등이다. 이어 종근당이 칸데사르탄·암로디핀·아토르바스타틴 조합의 고혈압·고지혈증 복합제 칸타벨에이 관련 특허 5건을 비롯해 총 6건의 특허를 등재했다. 대웅제약은 자체개발 신약 펙수클루 관련 특허 5건을 등재했다. 제일약품은 세팔로스포린 계열 항생제 페트로자 특허 3건과 전이성 대장암·위암 치료제 론서프 특허 2건을 각각 등재했다. 페트로자는 일본 시오노기제약이 개발한 세파 계열 항생제로, 다제내성균에 효과를 보인다. 제일약품은 이 제품을 국내 도입, 올해 2월 품목허가를 받고 6월 특허를 등재했다. 이밖에 JW중외제약과 태준제약이 각 4건, 삼오제약·한국유나이티드제약 각 3건, HK이노엔·듀켐바이오 각 2건을 등재했다. LG화학과 비보존제약, 사이넥스, 신풍제약, 한국코러스, 한국팜비오, 한독, 현대약품은 각 1건씩 등재했다.2025-12-26 06:00:57김진구 기자 -
 새로운 심근병증 치료제 가세…캄지오스와 경쟁 본격화[데일리팜=손형민 기자] 미국에서 폐쇄성 비대성 심근병증(oHCM) 치료제 시장에 새로운 선택지가 추가됐다. 브리스톨마이어스스퀴브(BMS)의 '캄지오스(마바캄텐)'가 사실상 독점해 온 심장 마이오신 억제제 영역에 경쟁 약물이 등장하면서 치료 패러다임과 시장 구도 변화 가능성에 관심이 쏠린다. 22일 미국 바이오기업 싸이토키네틱스는 성인 증상성 폐색성 비대성 심근병증(obstructive hypertrophic cardiomyopathy, oHCM) 환자의 운동 능력과 증상 개선을 위한 치료제로 '마이쿼조(MYQORZO, 아피캄텐)'가 미국 식품의약국(FDA)의 허가를 획득했다고 밝혔다. 이 회사가 설립 이후 처음으로 받아든 FDA 승인이다. 마이쿼조는 심장 마이오신의 운동 활성을 가역적으로 억제하는 알로스테릭(allosteric) 기전의 약물이다. 과도한 심근 수축과 좌심실 유출로(LVOT) 폐색을 완화하는 방식으로, 이미 시장에 진입한 캄지오스와 동일한 계열에 속한다. 아이러니하게도 이 경쟁 구도에는 과거 인연이 있다. 사이토키네틱스는 2012년 마이오카디아(MyoKardia)와의 협력을 통해 캄지오스 개발에 관여했고, 이후 마이오카디아는 BMS에 131억 달러에 인수됐다. 그 결과 캄지오스는 2022년 FDA 승인을 받아 oHCM 치료의 첫 마이오신 억제제로 자리 잡았다. 이번 허가는 3상 임상시험 SEQUOIA-HCM 결과를 근거로 이뤄졌다. 24주 치료 후 마이조 투여군은 최대 산소섭취량(pVO₂)이 기저치 대비 1.8 mL/kg/min 증가해 위약군 0.0 mL/kg/min 대비 유의한 개선을 보였다. 연령, 성별, 베타차단제 병용 여부 등 주요 하위군 전반에서 일관된 효과가 확인됐다. 안전성 측면에서는 치료 중 중증 심부전 악화나 저좌심실박출률(LVEF)로 인한 치료 중단 사례가 보고되지 않았다. 다만 심근 수축을 억제하는 기전 특성상 심부전 위험에 대한 경고는 유지됐다. 마이쿼조는 캄지오스와 마찬가지로 심부전 위험에 대한 박스 경고(Boxed Warning)를 포함하고 있으며, REMS(위험평가·완화전략) 프로그램을 통해서만 처방이 가능하다. 치료 전과 치료 중 심초음파를 통해 LVEF를 모니터링해야 한다는 점도 동일하다. "독점 깨질까"…표적치료 시장서 경쟁 본격화 현재 oHCM 치료제 표적치료제 시장은 캄지오스가 사실상 독점하고 있다. 캄지오스는 2022년 FDA 승인을 받은 세계 최초의 심장 미오신 억제제로, 약물 치료가 제한적이었던 oHCM 치료 패러다임을 바꾼 약물로 평가된다. 그동안 HCM 치료에서 선택할 수 있는 약물 옵션은 베타차단제, 칼슘채널차단제 등 만성질환 치료제가 전부였다. 해당 약물로 HCM의 증상을 간접적으로 관리할 수 있었으나 증상이 개선되지 않으면 수술 외 치료옵션이 전무했다. 캄지오스의 등장으로 HCM 표적치료의 길이 새롭게 열렸다. 상업적 성과도 뚜렷하다. BMS에 따르면 캄지오스는 2024년 연 매출 6억 달러를 돌파했으며, 올해도 성장세를 이어가고 있다. 현재까지 oHCM 적응증에서 허가받은 유일한 미오신 억제제라는 점이 시장 독점의 배경이다. 그럼에도 불구하고 시장에서는 두 약물 간 미묘한 차별성에 주목하고 있다. 마이쿼조는 ▲단순하고 유연한 용량 조절 ▲약물 간 상호작용 모니터링 불필요 ▲예측 가능한 약동학적 특성을 강점으로 내세운다. 일부 투자 분석가들은 이를 근거로 초기 치료 환자에서 더 사용하기 쉬운 약물이라는 평가를 내놓고 있다. 시장에서는 마이쿼조가 캄지오스의 독점 구도를 단기간에 흔들기는 쉽지 않지만, 신규 진단·초기 치료 환자군을 중심으로 점진적인 경쟁이 시작될 것으로 보고 있다. 특히 장기 복용이 필요한 만성 질환 특성상, 투여 편의성과 모니터링 부담은 실제 처방 선택에 중요한 변수로 작용할 수 있다. 마이쿼조는 2026년 1월 미국 시장에 출시될 예정이다. 가격은 아직 공개되지 않았으나 연간 약가가 약 10만 달러 수준인 캄지오스와의 가격 전략도 향후 시장 침투 속도를 좌우할 핵심 요소로 꼽힌다. oHCM 치료제 시장이 캄지오스 단일 체제에서 마이오신 억제제 간 경쟁 구도로 전환될 수 있을지, 마이쿼조의 실제 임상 현장 안착 여부가 주목된다.2025-12-24 06:00:47손형민 기자
새로운 심근병증 치료제 가세…캄지오스와 경쟁 본격화[데일리팜=손형민 기자] 미국에서 폐쇄성 비대성 심근병증(oHCM) 치료제 시장에 새로운 선택지가 추가됐다. 브리스톨마이어스스퀴브(BMS)의 '캄지오스(마바캄텐)'가 사실상 독점해 온 심장 마이오신 억제제 영역에 경쟁 약물이 등장하면서 치료 패러다임과 시장 구도 변화 가능성에 관심이 쏠린다. 22일 미국 바이오기업 싸이토키네틱스는 성인 증상성 폐색성 비대성 심근병증(obstructive hypertrophic cardiomyopathy, oHCM) 환자의 운동 능력과 증상 개선을 위한 치료제로 '마이쿼조(MYQORZO, 아피캄텐)'가 미국 식품의약국(FDA)의 허가를 획득했다고 밝혔다. 이 회사가 설립 이후 처음으로 받아든 FDA 승인이다. 마이쿼조는 심장 마이오신의 운동 활성을 가역적으로 억제하는 알로스테릭(allosteric) 기전의 약물이다. 과도한 심근 수축과 좌심실 유출로(LVOT) 폐색을 완화하는 방식으로, 이미 시장에 진입한 캄지오스와 동일한 계열에 속한다. 아이러니하게도 이 경쟁 구도에는 과거 인연이 있다. 사이토키네틱스는 2012년 마이오카디아(MyoKardia)와의 협력을 통해 캄지오스 개발에 관여했고, 이후 마이오카디아는 BMS에 131억 달러에 인수됐다. 그 결과 캄지오스는 2022년 FDA 승인을 받아 oHCM 치료의 첫 마이오신 억제제로 자리 잡았다. 이번 허가는 3상 임상시험 SEQUOIA-HCM 결과를 근거로 이뤄졌다. 24주 치료 후 마이조 투여군은 최대 산소섭취량(pVO₂)이 기저치 대비 1.8 mL/kg/min 증가해 위약군 0.0 mL/kg/min 대비 유의한 개선을 보였다. 연령, 성별, 베타차단제 병용 여부 등 주요 하위군 전반에서 일관된 효과가 확인됐다. 안전성 측면에서는 치료 중 중증 심부전 악화나 저좌심실박출률(LVEF)로 인한 치료 중단 사례가 보고되지 않았다. 다만 심근 수축을 억제하는 기전 특성상 심부전 위험에 대한 경고는 유지됐다. 마이쿼조는 캄지오스와 마찬가지로 심부전 위험에 대한 박스 경고(Boxed Warning)를 포함하고 있으며, REMS(위험평가·완화전략) 프로그램을 통해서만 처방이 가능하다. 치료 전과 치료 중 심초음파를 통해 LVEF를 모니터링해야 한다는 점도 동일하다. "독점 깨질까"…표적치료 시장서 경쟁 본격화 현재 oHCM 치료제 표적치료제 시장은 캄지오스가 사실상 독점하고 있다. 캄지오스는 2022년 FDA 승인을 받은 세계 최초의 심장 미오신 억제제로, 약물 치료가 제한적이었던 oHCM 치료 패러다임을 바꾼 약물로 평가된다. 그동안 HCM 치료에서 선택할 수 있는 약물 옵션은 베타차단제, 칼슘채널차단제 등 만성질환 치료제가 전부였다. 해당 약물로 HCM의 증상을 간접적으로 관리할 수 있었으나 증상이 개선되지 않으면 수술 외 치료옵션이 전무했다. 캄지오스의 등장으로 HCM 표적치료의 길이 새롭게 열렸다. 상업적 성과도 뚜렷하다. BMS에 따르면 캄지오스는 2024년 연 매출 6억 달러를 돌파했으며, 올해도 성장세를 이어가고 있다. 현재까지 oHCM 적응증에서 허가받은 유일한 미오신 억제제라는 점이 시장 독점의 배경이다. 그럼에도 불구하고 시장에서는 두 약물 간 미묘한 차별성에 주목하고 있다. 마이쿼조는 ▲단순하고 유연한 용량 조절 ▲약물 간 상호작용 모니터링 불필요 ▲예측 가능한 약동학적 특성을 강점으로 내세운다. 일부 투자 분석가들은 이를 근거로 초기 치료 환자에서 더 사용하기 쉬운 약물이라는 평가를 내놓고 있다. 시장에서는 마이쿼조가 캄지오스의 독점 구도를 단기간에 흔들기는 쉽지 않지만, 신규 진단·초기 치료 환자군을 중심으로 점진적인 경쟁이 시작될 것으로 보고 있다. 특히 장기 복용이 필요한 만성 질환 특성상, 투여 편의성과 모니터링 부담은 실제 처방 선택에 중요한 변수로 작용할 수 있다. 마이쿼조는 2026년 1월 미국 시장에 출시될 예정이다. 가격은 아직 공개되지 않았으나 연간 약가가 약 10만 달러 수준인 캄지오스와의 가격 전략도 향후 시장 침투 속도를 좌우할 핵심 요소로 꼽힌다. oHCM 치료제 시장이 캄지오스 단일 체제에서 마이오신 억제제 간 경쟁 구도로 전환될 수 있을지, 마이쿼조의 실제 임상 현장 안착 여부가 주목된다.2025-12-24 06:00:47손형민 기자 -
 "아뎀파스, PDE5i 반응 불충분 환자에 효과적 대안"[데일리팜=손형민 기자] "폐동맥고혈압의 궁극적인 치료 목표는 저위험군에 도달해 이를 유지하는 것이다. 그 목표에 미치지 못하거나 위험도가 충분히 낮아지지 않았다면 빠른 치료 전략 전환이 필수다." PDE5 억제제에 충분한 반응을 보이지 않는 폐동맥고혈압 환자에서 sGC 자극제 바이엘의 '아뎀파스(리오시구앗)'로의 전환이 현실적인 치료 전략으로 부상하고 있다. 국내에서도 최근 급여 기준이 신설되며, 단독요법 후 순차적 병용요법 중심이던 치료 흐름에 변화의 계기가 마련됐다는 평가가 나온다. 밸레리 맥러플린(Vallerie McLaughlin) 미국 미시간대학교 병원 심장내과 교수와 정욱진 가천대 길병원 심장내과 교수는 최근 데일리팜과 만난 자리에서 폐동맥고혈압 치료에서 아뎀파스의 임상적 활용 가능성을 강조했다. 폐동맥압이 비정상적으로 높아지는 폐고혈압은 원인에 따라 5개 군으로 나뉜다. 이 가운데 1군인 폐동맥고혈압(PAH)과 4군인 만성 혈전색전성 폐고혈압(CTEPH) 은 전체 폐고혈압 환자의 각각 약 3%에 불과한 희귀질환으로 분류된다. 호흡곤란, 피로, 어지럼증 등 비특이적 증상으로 시작되는 경우가 많아 환자가 이를 나이 탓으로 넘기거나, 1차 의료기관에서 다른 질환으로 오인되면서 진단이 지연되는 사례도 적지 않다. 폐동맥고혈압은 적절한 치료가 이뤄지지 않을 경우 2~3년 내 사망할 수 있는 중증 질환으로 알려져 있다. 국내에서는 의료진 인식 변화와 조기 발견 노력, 우심도관삽입술 시행 확대 등이 맞물리며 환자 수가 증가해 왔지만, 치료 환경은 글로벌 가이드라인과 일정 부분 괴리를 보인다는 지적도 나온다. 글로벌 가이드라인이 치료 초기부터 엔도텔린 수용체 차단제(ERA)와 PDE5 억제제(PDE5i) 병용요법을 권고하는 것과 달리, 국내에서는 여전히 단독요법으로 시작해 순차적으로 약제를 추가해나가는 치료 전략이 흔하게 적용되고 있기 때문이다. 폐동맥고혈압 치료제는 작용 기전에 따라 ▲엔도텔린 경로 표적치료제(ERA) ▲산화질소 경로 표적치료제(PDE5 억제제, sGC 자극제) ▲프로스타사이클린 유사체(PCA) ▲프로스타글라딘 수용체 작용제(PRA) 등으로 나뉜다. 글로벌 가이드라인에서는 초기부터 ERA와 PDE5 억제제 병용요법을 권고하고, 반응이 불충분할 경우 PCA나 PRA 등 다른 기전의 약제를 추가하는 방식으로 치료를 확장한다. 이는 여러 병태생리 경로를 동시에 표적해 치료 효과를 극대화하려는 전략이다. 반면 국내에서는 ERA 단독요법으로 치료를 시작한 뒤 반응이 부족할 경우 PDE5 억제제를 추가하고, 이후에도 개선이 없을 경우 PCA나 PRA를 병용하는 방식이 주로 적용돼 왔다. 그러나 연구에 따르면 ERA와 PDE5 억제제 병용에도 불구하고 일부 환자에서는 PDE5 억제제에 대한 반응 부족이나 내약성 문제로 임상적 악화가 발생하는 것으로 보고됐다. 이러한 상황에서 sGC 자극제인 '아뎀파스(리오시구앗)'는 PDE5 억제제를 대체할 수 있는 치료 옵션으로 주목받고 있다. 실제로 PDE5 억제제 치료에도 임상 반응이 불충분한 성인 증상성 폐동맥고혈압 환자를 대상으로 한 REPLACE 연구에서, PDE5 억제제를 아뎀파스로 전환한 환자군은 기존 PDE5 억제제 유지군 대비 24주 시점의 임상적 개선 도달률이 2.78배 높았고, 임상 악화 발생 위험은 90% 감소했다. 이러한 근거를 바탕으로 2022년 ESC/ERS (유럽심장학회/유럽호흡기학회) 폐고혈압 치료 가이드라인에서도 ERA와 PDE5 억제제 병용에도 치료 목표에 도달하지 못한 환자에서 PDE5 억제제를 sGC 자극제로 전환할 것을 권고하고 있다. 이에 따라 국내에서도 올해 6월부터 아뎀파스의 급여 기준이 신설됐다. WHO 기능분류 2~3단계의 폐동맥고혈압 환자(WHO Group 1) 가운데 ▲ERA 및/또는 PDE5 억제제에 반응이 충분하지 않거나 ▲ERA와 PDE5 억제제 모두에 금기인 경우 급여 투여가 인정된다. 이는 3제 병용요법으로 넘어가기 전, 환자 상태를 개선할 수 있는 새로운 치료 전략으로 활용될 수 있을 것으로 기대된다. 이 같은 변화 속에서 두 교수는 "폐고혈압은 의심이 출발점"이라며 "조기 진단의 중요성과 함께, 치료 목표를 저위험군에 도달·유지하는 데 두고 환자 반응에 따라 치료 전략을 유연하게 조정해야 한다"고 강조했다. Q. 폐동맥고혈압의 주요 증상 및 원인과 함께 폐동맥고혈압의 심각성에 대해 설명 부탁드린다. 밸레리 맥러플린 교수: 폐동맥고혈압은 운동이나 활동 시 호흡곤란이 두드러지게 나타난다. 환자마다 시점의 차이는 있지만 공통적으로 호흡곤란을 경험하게 된다. 실제로 많은 환자들이 호흡곤란을 주된 이유로 병원을 찾는다. 이외에도 피로감, 어지럼증, 흉통, 하지 부종 등이 발생한다. 이러한 증상은 비특이적이며, 다른 질환에서도 흔히 나타날 수 있어 진단이 지연되는 경우가 많다. 폐동맥고혈압은 희귀질환이다. 명확한 원인을 찾지 못하는 특발성인 경우도 있으나, 유전적 요인, 특정 약물 복용이나 식습관 등이 있으며, 결체조직(connective tissue) 질환, 간 질환, 심부전 등에 의해 발생하기도 한다. 정욱진 교수: 폐동맥고혈압의 대표적인 증상은 계단이나 언덕을 오를 때 나타나는 호흡곤란이다. 평지에서는 숨이 차지 않지만 계단이나 언덕을 조금만 올라가도 숨이 차는 양상이 두드러진다. 폐동맥고혈압 진단이 지연되는 이유는 피로감, 어지럼증, 흉통 등 증상이 비특이적이기 때문이다. 폐동맥고혈압은 다양한 치료제가 개발되며 치료를 통해 조절 가능한 질환이 되고 있지만, 여전히 예후가 좋지 않다는 특성이 있다. 따라서 전문 의료진의 신속한 진료를 통해 정확한 진단과 적절한 치료를 받는 것이 무엇보다 중요하다. Q. 미국과 한국의 폐동맥고혈압 치료 환경은 어떠한가? 밸레리 맥러플린 교수: 미국에서는 13종의 폐동맥고혈압 치료제가 이미 FDA 승인을 받아 사용이 가능하며, 실제로 많은 환자들이 엔도텔린 경로 표적치료제(ERA), 프로스타사이클린 경로 표적치료제(PCA, PRA), 일산화질소 경로 표적치료제(PDE5 억제제, sGC 자극제) 등 다앙한 계열의 약제를 사용하고 있다. 고위험군으로 분류될 경우 보다 집중적인 치료가 필요하다. 고위험군은 정맥투여 프로스타사이클린 경로 표적치료제를 투여하면서 엔도텔린 경로 표적치료제나 일산화질소 경로 표적치료제를 병행하는 3제 요법까지 고려할 수 있다. 중간 위험군이나 저위험군 환자들은 경구 제제를 기반으로 한 2제 요법을 시행하며, ERA나 일산화질소 경로 표적치료제인 PDE-5 억제제, sGC 자극제 등이 활용된다. 이러한 초기 치료는 첫 단계에 불과하다. 치료 시작 후 3~4개월이 지나면 객관적 평가 도구를 통해 환자의 위험도를 주기적으로 재평가해야 한다. 치료 목표에 도달했다면 기존 치료를 유지하면 되지만, 위험도가 충분히 낮아지지 않았다면 치료 강도를 높여야 한다. 3제 병용요법이나 기존에 사용하던 PDE-5 억제제를 sGC 자극제로 교체하는 전략을 고려할 수 있다. 이후에도 재평가 과정을 반복하며, 궁극적인 치료 목표는 환자를 저위험군에 도달하게 하고 그 상태를 지속적으로 유지하는 것이다. 정욱진 교수: 전 세계적으로는 1995년 에포프로스테놀이 출시되면서 폐동맥고혈압 치료제 개발이 본격화되었다. 국내에서는 2005년 바이엘의 벤타비스(일로프로스트)가 급여 적용 되면서 비로소 치료제를 제대로 사용할 수 있게 되었다. 과거에는 환자 상태가 악화되면 약제를 추가하는 방식으로 치료가 이루어졌다. 그러나 폐동맥고혈압은 완치가 어려운 질환이기 때문에 상태가 나빠진 후 치료 강도를 높이는 접근은 매우 위험하며 사망률을 낮추는 데도 충분하지 않다. 이에 최근의 치료 전략은 목표 지향적으로 초기부터 위험도를 낮춰 저위험군 상태로 도달하게 하고, 그 상태를 유지하는 것에 초점을 두는 가이드라인 기반 약물치료(GDMT) 원칙을 따른다. 환자를 저위험군으로 유도하는 동시에, 혈역학적 지표를 가능한 한 정상에 가까운 수준으로 조절하는 것도 중요한 치료 목표다. 최소 목표는 평균 폐동맥압 40 mmHg, 폐혈관저항 4 Wood units 이하를 유지하며 저위험군 상태를 지속하는 것이며, 일부 환자는 평균 폐동맥압 20 mmHg, 폐혈관저항 2 Wood units와 같이 정상에 가까운 수준까지 도달하기도 한다 주사 치료는 전체 환자의 약 10% 에서만 필요하며, 대다수 환자는 경구 약제만으로도 혈역학적 목표에 도달할 수 있다. Q. 임상 현장에서 느끼는 치료 상의 어려움이 있다면 말씀 부탁드린다. 정욱진 교수: 치료 과정에서의 어려움은 국내에 도입되지 않은 약제가 여전히 존재한다는 점이다. 전 세계적으로 13종의 약제가 사용되고 있으나, 그 중 4종은 국내에 도입되지 않았다. 도입된 약제 중에서도 일부는 보험급여가 적용되지 않아 접근성이 제한되고 있다. 국립암정보센터에 따르면 우리나라의 전체 암 5년 생존율(2018년~2022년)은 약 72.9%이며, 폐동맥고혈압의 5년 생존율은 71.9%로 나타났다. 폐동맥고혈압은 암보다 낮은 예후를 보이는 질환이라는 점에서 정부 지원이 필수적이다. 폐동맥고혈압 환자 중 일부만이 산정특례 대상자에 해당하며, 그마저도 특발성 폐동맥고혈압(IPAH)에 한정되어 있다. 폐동맥고혈압은 보험 지원 없이는 치료가 사실상 불가능한 고비용 질환이다. 따라서 특발성 폐동맥고혈압뿐만 아니라 다른 원인에 의해 발생하는 폐동맥고혈압에도 정확한 분류와 함께 특례 지원을 확대할 필요가 있다. 일반적으로 우리나라에서의 폐동맥고혈압 치료는 ERA를 먼저 사용하고, 반응이 충분하지 않을 경우 PDE-5 억제제를 추가하는 방식으로 진행된다. 그러나 PDE-5 억제제에 반응이 충분하지 않은 환자들을 위한 그 다음 대체제가 없었고, 국내에는 정맥투여 제제가 도입되지 않았기 때문에 피하주사 및 흡입 제형의 프로스타사이클린 경로 표적치료제를 사용하고 있었다. 이번에 급여권에 진입한 아뎀파스는 sGC 자극제로, 적은 용량으로도 강한 혈관 확장 효과를 나타내기 때문에 PDE-5 억제제에 반응하지 않는 환자까지 치료할 수 있는 강력한 옵션으로 평가된다. PDE-5 억제제 반응이 낮은 경우 바로 아뎀파스로 전환할 수 있으며, PDE-5 억제제 금기 상황에서도 사용가능하기 때문에, 임상적으로 매우 유용한 치료 옵션이 생겼다는 점에서 중요한 의미를 갖는다. Q. 미국에서는 아뎀파스가 이미 오랜기간 임상 현장에서 사용되고 있다. 임상적 가치를 평가한다면? 밸레리 맥러플린 교수: 아뎀파스는 미국에서 10년 전부터 폐동맥고혈압 치료제로 사용되어오면서 오랜 기간 충분한 임상 데이터를 확보했다. 아뎀파스는 체내 일산화질소 수준과 무관하게 cGMP 생성을 직접 촉진하는 약제다. PDE-5 억제제와 달리 일산화질소(NO)에 비의존적으로, NO라는 전구 물질이 없어도 혈관 확장 반응을 유도해 폐동맥고혈압 치료 효과를 낸다. 아뎀파스는 위약 대비 치료 효능 및 안전성을 확인한 PATENT 임상 연구에서 위약군 대비 6분 보행검사 등 운동 능력과 폐혈관 저항, NT-proBNP를 포함한 심혈관 지표에서 유의한 개선이 확인됐다. 또한 REPLACE 임상 연구에서는 기존에 ERA와 PDE-5 억제제를 병용하던 환자들을 두 그룹으로 나누어, 한 그룹은 기존 치료를 유지하고 다른 그룹은 PDE-5 억제제를 아뎀파스로 교체한 치료 효과를 비교했다. 연구 결과 아뎀파스로의 전환 투여 시의 임상적 개선 도달률이 PDE-5 억제제 유지 투여군보다 2.78배 유의하게 높게 나타났다. 치료제가 제한적으로 도입되어 있는 한국의 상황을 고려할 때, PDE-5 억제제에 충분한 반응을 보이지 않는다면 아뎀파스로 대체하는 방식이 효과적인 대안이 될 수 있다. Q. 아뎀파스의 CTEPH 치료 적응증에서의 활용 가치는 어떠한가? 정욱진 교수: 아뎀파스는 만성 혈전색전성 폐고혈압(CTEPH) 환자에게 사용할 수 있는 유일한 약제로, 이미 10년 전부터 전 세계적으로 사용되어 왔다. 그러나 국내에서는 급여가 적용되지 않아 환자의 접근성이 낮은 상황이다. CTEPH 환자 수는 폐동맥고혈압 환자와 거의 비슷한 수준으로 추정되지만, 수술이나 시술을 시행하는 등 실제로 치료를 받고 있는 환자는 약 300~400명 정도에 그치고 있다. 아뎀파스는 CTEPH 환자 중에서도 시술 후 폐동맥압이 잔존하거나, 수술 또는 시술이 불가능한 환자들에게 도움이 된다. 아뎀파스는 명확한 임상 근거가 있는 약제인만큼, KCD 코드를 신설하고 보험 급여를 통해 접근성을 보장할 필요가 있다. 학회에서도 국회, 심평원과 논의를 이어갈 예정이다. 밸레리 맥러플린 교수: 아뎀파스는 미국 FDA로부터 승인 받은 유일한 CTEPH 치료제로, 실제 임상 현장에서 10년 전부터 사용되고 있다. 아뎀파스는 CTEPH 환자 중 폐색 부위의 혈관이 지나치게 작아 폐동맥 내막절제술이나 풍선확장술과 같은 수술 또는 시술이 불가능하거나, 시술 후 폐동맥압이 잔존하는 환자에게 사용할 수 있는 약제이다. 폐동맥 내막절제술을 시행한 환자들 중에서도 수술 후 폐동맥압이 충분히 낮아지지 않고 높은 상태로 지속되는 경우가 있다. 압력이 과도하게 높게 유지되면 예후에 부정적인 영향을 미치기 때문에, 수술 후 6개월 시점에 우도관삽입술을 통해 폐동맥압을 다시 평가하고 있다. 영국 연구 결과에 따르면, 수술 후 평균 폐동맥압이 35mmHg 이하로 감소하지 않는 환자는 예후가 매우 불량한 것으로 알려져 있다. 이러한 환자들에게는 아뎀파스를 사용하여 폐동맥압을 낮추는 조치를 시행하고 있다. 이와 더불어 풍선확장술을 앞둔 환자가 아뎀파스를 먼저 투여하면 수술 위험도를 낮출 수 있다는 연구 결과도 있다. 이러한 근거를 바탕으로 다양한 유형의 CTEPH 환자들에게 아뎀파스를 적극적으로 활용하고 있으며, 임상 경험도 성공적이다. Q. 수술이나 시술이 불가한 CTEPH 환자에게는 어떤 치료 방법을 적용하고 있는지? 정욱진 교수: 일부 환자들은 비급여로 PDE-5 억제제를 사용하고 있으나, 이는 아뎀파스를 사용할 수 없기 때문에 발생하고 있는 치료 공백이라고 볼 수 있다. CTEPH에 대한 KCD 코드 신설과 보험 적용을 조속히 추진해야 하는 이유다. 밸레리 맥러플린 교수: ERA 계열 약물도 과거 CTEPH 환자를 대상으로 연구가 진행되었으나, 성공적이지 못했다. 아뎀파스만이 CTEPH에서 유의한 치료 효과를 입증했고, 다른 대체 약제가 없는 상황이기 때문에 그 필요성이 더욱 절실하다. Q. 폐고혈압 치료 환경 개선을 위한 제언이 있다면? 밸레리 맥러플린 교수: 질환에 대한 인지도를 높이는 것이 무엇보다 중요하다. 폐고혈압은 증상이 매우 비특이적이어서 진단이 지연되는 경우가 많기 때문이다. 이 과정에서 언론의 역할도 중요하다. 폐고혈압을 의심할 수 있는 주요 증상 등의 정보를 국민에게 효과적으로 전달한다면 조기 진단과 치료에 큰 도움이 될 것이다. 전문가들이 이미 탄탄한 진료 네트워크를 구축하고 있는 만큼, 전문 의료기관들이 폐고혈압 전문 진료센터로서 중심 역할을 수행하길 바란다. 이를 통해 1차 의료기관에서 의심 환자를 조기에 발견하고 신속히 의뢰할 수 있는 효율적인 협진 체계가 마련될 수 있을 것이다. 의료진은 환자가 병원을 방문할 때마다 적절한 위험도 평가를 시행하고, 필요한 경우 치료를 단계적으로 강화하여 위험도를 낮추고 장기적인 사망률을 줄여야 한다. 정욱진 교수: 국내에서는 우선 약제 도입의 확대가 필요하다. 새로운 약제가 도입되고, 이를 가이드라인에 따라 적절히 사용하는 것이 치료 향상에 매우 중요하다. 그리고 폐고혈압 전문 센터 지정 운영이 필요하다. 소위 'Center of Excellence'라고 부르는 전문 센터의 지정 여부는 치료 성과에 큰 차이를 만든다. 따라서 정부 차원의 지원이 반드시 필요하다. 폐동맥고혈압뿐 아니라 다섯 개 군 전체를 아우르는 폐고혈압 전문센터가 마련되어야 한다는 점을 강조하고 싶다. '폐, 미리 캠페인'을 지속 진행하며 국민, 의료진, 정부의 폐고혈압 인식 개선을 위해 노력하고, 신약의 국내 도입을 위해 제약사 및 정부와의 논의를 지속할 계획이다. 국내 환자 맞춤형 치료 환경 구축을 위한 데이터 수집 및 연구 역시 진행 중에 있어, 폐동맥고혈압을 포함한 전체 폐고혈압 치료 환경 개선을 위한 활동도 꾸준히 전개할 예정이다.2025-12-22 06:00:45손형민 기자
"아뎀파스, PDE5i 반응 불충분 환자에 효과적 대안"[데일리팜=손형민 기자] "폐동맥고혈압의 궁극적인 치료 목표는 저위험군에 도달해 이를 유지하는 것이다. 그 목표에 미치지 못하거나 위험도가 충분히 낮아지지 않았다면 빠른 치료 전략 전환이 필수다." PDE5 억제제에 충분한 반응을 보이지 않는 폐동맥고혈압 환자에서 sGC 자극제 바이엘의 '아뎀파스(리오시구앗)'로의 전환이 현실적인 치료 전략으로 부상하고 있다. 국내에서도 최근 급여 기준이 신설되며, 단독요법 후 순차적 병용요법 중심이던 치료 흐름에 변화의 계기가 마련됐다는 평가가 나온다. 밸레리 맥러플린(Vallerie McLaughlin) 미국 미시간대학교 병원 심장내과 교수와 정욱진 가천대 길병원 심장내과 교수는 최근 데일리팜과 만난 자리에서 폐동맥고혈압 치료에서 아뎀파스의 임상적 활용 가능성을 강조했다. 폐동맥압이 비정상적으로 높아지는 폐고혈압은 원인에 따라 5개 군으로 나뉜다. 이 가운데 1군인 폐동맥고혈압(PAH)과 4군인 만성 혈전색전성 폐고혈압(CTEPH) 은 전체 폐고혈압 환자의 각각 약 3%에 불과한 희귀질환으로 분류된다. 호흡곤란, 피로, 어지럼증 등 비특이적 증상으로 시작되는 경우가 많아 환자가 이를 나이 탓으로 넘기거나, 1차 의료기관에서 다른 질환으로 오인되면서 진단이 지연되는 사례도 적지 않다. 폐동맥고혈압은 적절한 치료가 이뤄지지 않을 경우 2~3년 내 사망할 수 있는 중증 질환으로 알려져 있다. 국내에서는 의료진 인식 변화와 조기 발견 노력, 우심도관삽입술 시행 확대 등이 맞물리며 환자 수가 증가해 왔지만, 치료 환경은 글로벌 가이드라인과 일정 부분 괴리를 보인다는 지적도 나온다. 글로벌 가이드라인이 치료 초기부터 엔도텔린 수용체 차단제(ERA)와 PDE5 억제제(PDE5i) 병용요법을 권고하는 것과 달리, 국내에서는 여전히 단독요법으로 시작해 순차적으로 약제를 추가해나가는 치료 전략이 흔하게 적용되고 있기 때문이다. 폐동맥고혈압 치료제는 작용 기전에 따라 ▲엔도텔린 경로 표적치료제(ERA) ▲산화질소 경로 표적치료제(PDE5 억제제, sGC 자극제) ▲프로스타사이클린 유사체(PCA) ▲프로스타글라딘 수용체 작용제(PRA) 등으로 나뉜다. 글로벌 가이드라인에서는 초기부터 ERA와 PDE5 억제제 병용요법을 권고하고, 반응이 불충분할 경우 PCA나 PRA 등 다른 기전의 약제를 추가하는 방식으로 치료를 확장한다. 이는 여러 병태생리 경로를 동시에 표적해 치료 효과를 극대화하려는 전략이다. 반면 국내에서는 ERA 단독요법으로 치료를 시작한 뒤 반응이 부족할 경우 PDE5 억제제를 추가하고, 이후에도 개선이 없을 경우 PCA나 PRA를 병용하는 방식이 주로 적용돼 왔다. 그러나 연구에 따르면 ERA와 PDE5 억제제 병용에도 불구하고 일부 환자에서는 PDE5 억제제에 대한 반응 부족이나 내약성 문제로 임상적 악화가 발생하는 것으로 보고됐다. 이러한 상황에서 sGC 자극제인 '아뎀파스(리오시구앗)'는 PDE5 억제제를 대체할 수 있는 치료 옵션으로 주목받고 있다. 실제로 PDE5 억제제 치료에도 임상 반응이 불충분한 성인 증상성 폐동맥고혈압 환자를 대상으로 한 REPLACE 연구에서, PDE5 억제제를 아뎀파스로 전환한 환자군은 기존 PDE5 억제제 유지군 대비 24주 시점의 임상적 개선 도달률이 2.78배 높았고, 임상 악화 발생 위험은 90% 감소했다. 이러한 근거를 바탕으로 2022년 ESC/ERS (유럽심장학회/유럽호흡기학회) 폐고혈압 치료 가이드라인에서도 ERA와 PDE5 억제제 병용에도 치료 목표에 도달하지 못한 환자에서 PDE5 억제제를 sGC 자극제로 전환할 것을 권고하고 있다. 이에 따라 국내에서도 올해 6월부터 아뎀파스의 급여 기준이 신설됐다. WHO 기능분류 2~3단계의 폐동맥고혈압 환자(WHO Group 1) 가운데 ▲ERA 및/또는 PDE5 억제제에 반응이 충분하지 않거나 ▲ERA와 PDE5 억제제 모두에 금기인 경우 급여 투여가 인정된다. 이는 3제 병용요법으로 넘어가기 전, 환자 상태를 개선할 수 있는 새로운 치료 전략으로 활용될 수 있을 것으로 기대된다. 이 같은 변화 속에서 두 교수는 "폐고혈압은 의심이 출발점"이라며 "조기 진단의 중요성과 함께, 치료 목표를 저위험군에 도달·유지하는 데 두고 환자 반응에 따라 치료 전략을 유연하게 조정해야 한다"고 강조했다. Q. 폐동맥고혈압의 주요 증상 및 원인과 함께 폐동맥고혈압의 심각성에 대해 설명 부탁드린다. 밸레리 맥러플린 교수: 폐동맥고혈압은 운동이나 활동 시 호흡곤란이 두드러지게 나타난다. 환자마다 시점의 차이는 있지만 공통적으로 호흡곤란을 경험하게 된다. 실제로 많은 환자들이 호흡곤란을 주된 이유로 병원을 찾는다. 이외에도 피로감, 어지럼증, 흉통, 하지 부종 등이 발생한다. 이러한 증상은 비특이적이며, 다른 질환에서도 흔히 나타날 수 있어 진단이 지연되는 경우가 많다. 폐동맥고혈압은 희귀질환이다. 명확한 원인을 찾지 못하는 특발성인 경우도 있으나, 유전적 요인, 특정 약물 복용이나 식습관 등이 있으며, 결체조직(connective tissue) 질환, 간 질환, 심부전 등에 의해 발생하기도 한다. 정욱진 교수: 폐동맥고혈압의 대표적인 증상은 계단이나 언덕을 오를 때 나타나는 호흡곤란이다. 평지에서는 숨이 차지 않지만 계단이나 언덕을 조금만 올라가도 숨이 차는 양상이 두드러진다. 폐동맥고혈압 진단이 지연되는 이유는 피로감, 어지럼증, 흉통 등 증상이 비특이적이기 때문이다. 폐동맥고혈압은 다양한 치료제가 개발되며 치료를 통해 조절 가능한 질환이 되고 있지만, 여전히 예후가 좋지 않다는 특성이 있다. 따라서 전문 의료진의 신속한 진료를 통해 정확한 진단과 적절한 치료를 받는 것이 무엇보다 중요하다. Q. 미국과 한국의 폐동맥고혈압 치료 환경은 어떠한가? 밸레리 맥러플린 교수: 미국에서는 13종의 폐동맥고혈압 치료제가 이미 FDA 승인을 받아 사용이 가능하며, 실제로 많은 환자들이 엔도텔린 경로 표적치료제(ERA), 프로스타사이클린 경로 표적치료제(PCA, PRA), 일산화질소 경로 표적치료제(PDE5 억제제, sGC 자극제) 등 다앙한 계열의 약제를 사용하고 있다. 고위험군으로 분류될 경우 보다 집중적인 치료가 필요하다. 고위험군은 정맥투여 프로스타사이클린 경로 표적치료제를 투여하면서 엔도텔린 경로 표적치료제나 일산화질소 경로 표적치료제를 병행하는 3제 요법까지 고려할 수 있다. 중간 위험군이나 저위험군 환자들은 경구 제제를 기반으로 한 2제 요법을 시행하며, ERA나 일산화질소 경로 표적치료제인 PDE-5 억제제, sGC 자극제 등이 활용된다. 이러한 초기 치료는 첫 단계에 불과하다. 치료 시작 후 3~4개월이 지나면 객관적 평가 도구를 통해 환자의 위험도를 주기적으로 재평가해야 한다. 치료 목표에 도달했다면 기존 치료를 유지하면 되지만, 위험도가 충분히 낮아지지 않았다면 치료 강도를 높여야 한다. 3제 병용요법이나 기존에 사용하던 PDE-5 억제제를 sGC 자극제로 교체하는 전략을 고려할 수 있다. 이후에도 재평가 과정을 반복하며, 궁극적인 치료 목표는 환자를 저위험군에 도달하게 하고 그 상태를 지속적으로 유지하는 것이다. 정욱진 교수: 전 세계적으로는 1995년 에포프로스테놀이 출시되면서 폐동맥고혈압 치료제 개발이 본격화되었다. 국내에서는 2005년 바이엘의 벤타비스(일로프로스트)가 급여 적용 되면서 비로소 치료제를 제대로 사용할 수 있게 되었다. 과거에는 환자 상태가 악화되면 약제를 추가하는 방식으로 치료가 이루어졌다. 그러나 폐동맥고혈압은 완치가 어려운 질환이기 때문에 상태가 나빠진 후 치료 강도를 높이는 접근은 매우 위험하며 사망률을 낮추는 데도 충분하지 않다. 이에 최근의 치료 전략은 목표 지향적으로 초기부터 위험도를 낮춰 저위험군 상태로 도달하게 하고, 그 상태를 유지하는 것에 초점을 두는 가이드라인 기반 약물치료(GDMT) 원칙을 따른다. 환자를 저위험군으로 유도하는 동시에, 혈역학적 지표를 가능한 한 정상에 가까운 수준으로 조절하는 것도 중요한 치료 목표다. 최소 목표는 평균 폐동맥압 40 mmHg, 폐혈관저항 4 Wood units 이하를 유지하며 저위험군 상태를 지속하는 것이며, 일부 환자는 평균 폐동맥압 20 mmHg, 폐혈관저항 2 Wood units와 같이 정상에 가까운 수준까지 도달하기도 한다 주사 치료는 전체 환자의 약 10% 에서만 필요하며, 대다수 환자는 경구 약제만으로도 혈역학적 목표에 도달할 수 있다. Q. 임상 현장에서 느끼는 치료 상의 어려움이 있다면 말씀 부탁드린다. 정욱진 교수: 치료 과정에서의 어려움은 국내에 도입되지 않은 약제가 여전히 존재한다는 점이다. 전 세계적으로 13종의 약제가 사용되고 있으나, 그 중 4종은 국내에 도입되지 않았다. 도입된 약제 중에서도 일부는 보험급여가 적용되지 않아 접근성이 제한되고 있다. 국립암정보센터에 따르면 우리나라의 전체 암 5년 생존율(2018년~2022년)은 약 72.9%이며, 폐동맥고혈압의 5년 생존율은 71.9%로 나타났다. 폐동맥고혈압은 암보다 낮은 예후를 보이는 질환이라는 점에서 정부 지원이 필수적이다. 폐동맥고혈압 환자 중 일부만이 산정특례 대상자에 해당하며, 그마저도 특발성 폐동맥고혈압(IPAH)에 한정되어 있다. 폐동맥고혈압은 보험 지원 없이는 치료가 사실상 불가능한 고비용 질환이다. 따라서 특발성 폐동맥고혈압뿐만 아니라 다른 원인에 의해 발생하는 폐동맥고혈압에도 정확한 분류와 함께 특례 지원을 확대할 필요가 있다. 일반적으로 우리나라에서의 폐동맥고혈압 치료는 ERA를 먼저 사용하고, 반응이 충분하지 않을 경우 PDE-5 억제제를 추가하는 방식으로 진행된다. 그러나 PDE-5 억제제에 반응이 충분하지 않은 환자들을 위한 그 다음 대체제가 없었고, 국내에는 정맥투여 제제가 도입되지 않았기 때문에 피하주사 및 흡입 제형의 프로스타사이클린 경로 표적치료제를 사용하고 있었다. 이번에 급여권에 진입한 아뎀파스는 sGC 자극제로, 적은 용량으로도 강한 혈관 확장 효과를 나타내기 때문에 PDE-5 억제제에 반응하지 않는 환자까지 치료할 수 있는 강력한 옵션으로 평가된다. PDE-5 억제제 반응이 낮은 경우 바로 아뎀파스로 전환할 수 있으며, PDE-5 억제제 금기 상황에서도 사용가능하기 때문에, 임상적으로 매우 유용한 치료 옵션이 생겼다는 점에서 중요한 의미를 갖는다. Q. 미국에서는 아뎀파스가 이미 오랜기간 임상 현장에서 사용되고 있다. 임상적 가치를 평가한다면? 밸레리 맥러플린 교수: 아뎀파스는 미국에서 10년 전부터 폐동맥고혈압 치료제로 사용되어오면서 오랜 기간 충분한 임상 데이터를 확보했다. 아뎀파스는 체내 일산화질소 수준과 무관하게 cGMP 생성을 직접 촉진하는 약제다. PDE-5 억제제와 달리 일산화질소(NO)에 비의존적으로, NO라는 전구 물질이 없어도 혈관 확장 반응을 유도해 폐동맥고혈압 치료 효과를 낸다. 아뎀파스는 위약 대비 치료 효능 및 안전성을 확인한 PATENT 임상 연구에서 위약군 대비 6분 보행검사 등 운동 능력과 폐혈관 저항, NT-proBNP를 포함한 심혈관 지표에서 유의한 개선이 확인됐다. 또한 REPLACE 임상 연구에서는 기존에 ERA와 PDE-5 억제제를 병용하던 환자들을 두 그룹으로 나누어, 한 그룹은 기존 치료를 유지하고 다른 그룹은 PDE-5 억제제를 아뎀파스로 교체한 치료 효과를 비교했다. 연구 결과 아뎀파스로의 전환 투여 시의 임상적 개선 도달률이 PDE-5 억제제 유지 투여군보다 2.78배 유의하게 높게 나타났다. 치료제가 제한적으로 도입되어 있는 한국의 상황을 고려할 때, PDE-5 억제제에 충분한 반응을 보이지 않는다면 아뎀파스로 대체하는 방식이 효과적인 대안이 될 수 있다. Q. 아뎀파스의 CTEPH 치료 적응증에서의 활용 가치는 어떠한가? 정욱진 교수: 아뎀파스는 만성 혈전색전성 폐고혈압(CTEPH) 환자에게 사용할 수 있는 유일한 약제로, 이미 10년 전부터 전 세계적으로 사용되어 왔다. 그러나 국내에서는 급여가 적용되지 않아 환자의 접근성이 낮은 상황이다. CTEPH 환자 수는 폐동맥고혈압 환자와 거의 비슷한 수준으로 추정되지만, 수술이나 시술을 시행하는 등 실제로 치료를 받고 있는 환자는 약 300~400명 정도에 그치고 있다. 아뎀파스는 CTEPH 환자 중에서도 시술 후 폐동맥압이 잔존하거나, 수술 또는 시술이 불가능한 환자들에게 도움이 된다. 아뎀파스는 명확한 임상 근거가 있는 약제인만큼, KCD 코드를 신설하고 보험 급여를 통해 접근성을 보장할 필요가 있다. 학회에서도 국회, 심평원과 논의를 이어갈 예정이다. 밸레리 맥러플린 교수: 아뎀파스는 미국 FDA로부터 승인 받은 유일한 CTEPH 치료제로, 실제 임상 현장에서 10년 전부터 사용되고 있다. 아뎀파스는 CTEPH 환자 중 폐색 부위의 혈관이 지나치게 작아 폐동맥 내막절제술이나 풍선확장술과 같은 수술 또는 시술이 불가능하거나, 시술 후 폐동맥압이 잔존하는 환자에게 사용할 수 있는 약제이다. 폐동맥 내막절제술을 시행한 환자들 중에서도 수술 후 폐동맥압이 충분히 낮아지지 않고 높은 상태로 지속되는 경우가 있다. 압력이 과도하게 높게 유지되면 예후에 부정적인 영향을 미치기 때문에, 수술 후 6개월 시점에 우도관삽입술을 통해 폐동맥압을 다시 평가하고 있다. 영국 연구 결과에 따르면, 수술 후 평균 폐동맥압이 35mmHg 이하로 감소하지 않는 환자는 예후가 매우 불량한 것으로 알려져 있다. 이러한 환자들에게는 아뎀파스를 사용하여 폐동맥압을 낮추는 조치를 시행하고 있다. 이와 더불어 풍선확장술을 앞둔 환자가 아뎀파스를 먼저 투여하면 수술 위험도를 낮출 수 있다는 연구 결과도 있다. 이러한 근거를 바탕으로 다양한 유형의 CTEPH 환자들에게 아뎀파스를 적극적으로 활용하고 있으며, 임상 경험도 성공적이다. Q. 수술이나 시술이 불가한 CTEPH 환자에게는 어떤 치료 방법을 적용하고 있는지? 정욱진 교수: 일부 환자들은 비급여로 PDE-5 억제제를 사용하고 있으나, 이는 아뎀파스를 사용할 수 없기 때문에 발생하고 있는 치료 공백이라고 볼 수 있다. CTEPH에 대한 KCD 코드 신설과 보험 적용을 조속히 추진해야 하는 이유다. 밸레리 맥러플린 교수: ERA 계열 약물도 과거 CTEPH 환자를 대상으로 연구가 진행되었으나, 성공적이지 못했다. 아뎀파스만이 CTEPH에서 유의한 치료 효과를 입증했고, 다른 대체 약제가 없는 상황이기 때문에 그 필요성이 더욱 절실하다. Q. 폐고혈압 치료 환경 개선을 위한 제언이 있다면? 밸레리 맥러플린 교수: 질환에 대한 인지도를 높이는 것이 무엇보다 중요하다. 폐고혈압은 증상이 매우 비특이적이어서 진단이 지연되는 경우가 많기 때문이다. 이 과정에서 언론의 역할도 중요하다. 폐고혈압을 의심할 수 있는 주요 증상 등의 정보를 국민에게 효과적으로 전달한다면 조기 진단과 치료에 큰 도움이 될 것이다. 전문가들이 이미 탄탄한 진료 네트워크를 구축하고 있는 만큼, 전문 의료기관들이 폐고혈압 전문 진료센터로서 중심 역할을 수행하길 바란다. 이를 통해 1차 의료기관에서 의심 환자를 조기에 발견하고 신속히 의뢰할 수 있는 효율적인 협진 체계가 마련될 수 있을 것이다. 의료진은 환자가 병원을 방문할 때마다 적절한 위험도 평가를 시행하고, 필요한 경우 치료를 단계적으로 강화하여 위험도를 낮추고 장기적인 사망률을 줄여야 한다. 정욱진 교수: 국내에서는 우선 약제 도입의 확대가 필요하다. 새로운 약제가 도입되고, 이를 가이드라인에 따라 적절히 사용하는 것이 치료 향상에 매우 중요하다. 그리고 폐고혈압 전문 센터 지정 운영이 필요하다. 소위 'Center of Excellence'라고 부르는 전문 센터의 지정 여부는 치료 성과에 큰 차이를 만든다. 따라서 정부 차원의 지원이 반드시 필요하다. 폐동맥고혈압뿐 아니라 다섯 개 군 전체를 아우르는 폐고혈압 전문센터가 마련되어야 한다는 점을 강조하고 싶다. '폐, 미리 캠페인'을 지속 진행하며 국민, 의료진, 정부의 폐고혈압 인식 개선을 위해 노력하고, 신약의 국내 도입을 위해 제약사 및 정부와의 논의를 지속할 계획이다. 국내 환자 맞춤형 치료 환경 구축을 위한 데이터 수집 및 연구 역시 진행 중에 있어, 폐동맥고혈압을 포함한 전체 폐고혈압 치료 환경 개선을 위한 활동도 꾸준히 전개할 예정이다.2025-12-22 06:00:45손형민 기자 -
 "유방암 수술 전 보조요법서도 ADC 활용 가능성 충분"[데일리팜=손형민 기자] 항체약물접합체(ADC) 엔허투의 활용 가능성이 수술 전 보조요법(Neoadjuvant) 영역에서도 확인되고 있다. 최근 싱가포르에서 열린 유럽종양학회 연례학술대회 ESMO ASIA 2025에서는 '엔허투(트라스투주맙데룩스테칸)'의 진행성 HER2 양성 유방암 환자를 대상으로 한 엔허투의 임상 성과가 공개됐다. 학회 현장에서 만난 윤창익 서울성모병원 유방외과 교수는 엔허투는 전이성 유방암뿐만 아니라 수술 전 치료가 필요한 진행성 HER2 양성 유방암에서도 충분한 임상적 가치를 지닌 옵션이라며 기존 표준요법의 한계를 보완할 수 있는 가능성을 보여줬다고 평가했다. 진행성 유방암 치료에서 병리학적 완전관해(pCR)는 재발 위험을 낮추고 장기 생존을 높이는 핵심 지표다. 다만, 허셉틴(트라스투주맙)·퍼제타(퍼투주맙)와 세포독성 항암제를 병용하는 기존 표준요법(TCHP)을 적용하더라도, 실제 임상에서는 환자의 절반가량이 pCR에 도달하지 못하는 한계가 지적돼 왔다. 이 같은 미충족 수요를 겨냥해 설계된 임상 3상 DESTINY-Breast11 연구는 진행성 HER2 양성 유방암 환자 927명을 대상으로 수술 전 보조요법에서 엔허투의 가능성을 평가했다. 그 결과, 엔허투 병용군의 pCR 달성률은 67.3%로, 기존 표준치료인 ddAC-THP군 56.3% 대비 11.2%p 높게 나타났다. 조기·진행성 유방암 영역에서 두 자릿수 격차는 임상적으로 의미 있는 차이라는 평가다. 세부 분석에서도 일관된 개선 효과가 확인됐다. 호르몬수용체(HR) 양성 환자군에서는 엔허투 병용군의 pCR이 61.4%로, 대조군 52.3%보다 9.1%p 높았다. 특히 HR 음성 환자군에서는 격차가 더욱 확대되며, 고위험군에서의 치료 가치가 부각됐다. 윤 교수는 "치료를 앞당겨 사용하더라도 부작용 측면에서 뚜렷한 불이익은 없었고, 오히려 안전성은 더 안정적인 양상을 보였다"며 "향후 수술 전 치료 전략에서 엔허투의 활용 범위는 더욱 넓어질 것"이라고 전망했다. Q. 오늘 이 자리가 마련된 배경부터 여쭙고 싶다. ESMO에서 발표된 수술 전 보조요법 데이터에 대해 종양내과 전문의들 사이에서는 임상적 의미가 크지 않다는 의견도 있었는데, 교수님께서는 어떻게 보고 계신지 궁금하다. 사실 이 질문은 어느 관점에서 보느냐에 따라 답이 달라질 수밖에 없다. 기존에 이미 선행돼 왔던 연구들이 몇 가지 있다. 이 연구들에서 공통적으로 중요하게 봤던 지표는 pCR이었다. HER2 양성 유방암은 전체 유방암의 약 20~25%를 차지하는데, 기존 항암치료 이후 pCR이 오는 비율을 보면 호르몬 수용체 양성 HER2 양성에서는 약 50% 정도, 호르몬 음성 HER2 양성에서는 80%까지 보고가 된다. 이를 합치면 대략 65% 정도에서 pCR을 달성하고 반대로 약 3분의 1, 즉 35% 정도에서는 pCR이 오지 않는다. 이번 DESTINY-Breast11 연구를 보면 pCR 비율이 약 67% 정도로 보고됐는데, 이 수치 자체만 놓고 보면 기존 데이터와 비교해 드라마틱하게 차이가 나는 것은 아니다. 다만 대조군, 즉 안트라사이클린+아드리아마이신(AC) 항암 이후 THP를 사용한 군과 비교했을 때는 분명히 더 나은 결과를 보여준 것은 사실이다. 다만 한국 현실과 맞지 않는 지점도 있다. AC 요법에 포함된 아드리아마이신은 심장 독성이 있는 약제이고, HER2 표적치료제 역시 심장 독성 이슈가 있다. 이 두 가지를 함께 쓰면 심장 부작용 위험이 올라가기 때문에 한국에서는 실제 임상에서 AC를 가능한 한 피하려는 경향이 있다. 반면 해외에서는 여전히 사용하는 경우가 많습니다. 그런 점에서 AC를 쓰지 않고도 비슷하거나 더 나은 결과를 보여줬다는 점은 분명한 장점이라고 볼 수 있다. Q. 심장 독성이 있음에도 불구하고 해외에서는 AC를 계속 사용하는 이유는 무엇인가? AC는 유방암 치료에서 전통적으로 생존율과 재발률을 개선해왔던 대표적인 항암제 중 하나다. 탁산 계열과 함께 생존 이득을 입증한 약제다. 다만 HER2 표적치료제가 등장하면서 심장 독성 문제 때문에 점차 사용이 줄어든 측면이 있다. 그럼에도 불구하고 누적 용량이 크지 않은 경우에는 심각한 문제가 발생하지 않는다는 인식도 있고, HER2 표적치료제들의 심장 독성이 상대적으로 관리 가능하다는 점 때문에 해외에서는 여전히 병용하는 경우가 있다. Q. 그렇다면 국내에서는 왜 TCHP 요법이 더 많이 사용돼 왔던 건가? HER2 양성 유방암에서 pCR 비율의 차이가 크지 않다면 굳이 심장 독성 위험을 감수할 필요가 없다는 인식이 기본적으로 깔려 있었다. 그래서 아드리아마이신이 빠진 TCHP 요법을 6회 사용하는 방식이 가장 많이 사용돼 왔다. 하지만 엔허투가 등장하면서 항암 횟수를 6회에서 4회로 줄일 수 있고, 치료를 앞당겨 사용해도 부작용 측면에서 크게 손해를 보지 않으면서 오히려 안전성은 더 좋게 나왔다는 점이 이번 데이터의 의미라고 볼 수 있다. Q. pCR이 약 10% 정도 차이가 나는 점은 임상적으로 어느 정도 의미가 있다고 보나? 대부분의 연구에서 pCR은 재발률 감소와 생존율 증가와 연관돼 있는 지표로 받아들여진다. 실제 생존 데이터는 시간이 지나야 나오기 때문에, pCR은 이를 미리 예측할 수 있는 중요한 대리표지(surrogate marker)로 활용된다. 특히 HER2 양성이나 삼중음성 유방암에서는 pCR이 곧 재발 위험 감소와 생존 개선을 의미한다고 거의 동의어처럼 받아들여지고 있다. 다만 이미 pCR 비율이 70~80%에 육박하는 상황에서 이를 10% 더 올리는 것이 얼마나 의미가 있느냐는 질문은 충분히 나올 수 있다. pCR이 조금 떨어지더라도, 이후 보조요법에서 추가 치료가 들어가기 때문에 장기 생존에서는 큰 차이가 없을 수 있다는 해석도 가능하다. Q. 종양내과 입장에서는 선행 단계에서 강력한 옵션을 미리 써버리는 것에 대한 고민도 있을 것 같다. 맞다. pCR이 오지 않은 환자들은 재발 고위험군이기 때문에 이후 보조요법에서 어떤 치료를 할 것인가가 문제가 된다. 선행 단계에서 이미 좋은 옵션을 써버렸다면 그 다음에 무엇을 쓸 것인가에 대한 고민이 생길 수밖에 없다. 다만 현재까지는 후속 치료에 대한 전향적 데이터가 충분하지 않을 뿐이지, 옵션 자체가 없는 것은 아니다. 시간이 지나면서 후속 연구들이 나오면 이 부분은 점차 정리될 것이라고 본다. Q. 이번 결과만으로도 선행 세팅에서 엔허투 사용은 충분하다고 평가하나? pCR을 달성한 환자들은 충분하다고 생각한다. 이 경우 5년 재발 위험이 10% 미만이기 때문에 기존 표준 치료만으로도 충분하다. 문제는 잔존암이 남은 환자이다. 과거 KATHERINE 연구를 보면, 선행치료 후 잔존암이 남은 HER2 양성 유방암 환자에서 기존 표준치료를 했을 때도 8년 재발 위험이 약 20% 정도였다. 그런데 DESTINY-Breast05 결과에서는 이 재발 위험이 3년 기준으로 약 8%까지 줄어들 가능성이 보였다. 위험비로 보면 거의 절반 수준이다. 즉, pCR에만 너무 집착할 필요가 없는 이유는 후속 치료 옵션이 좋아졌기 때문에 한 번 더 개입해서 재발 위험을 낮출 수 있기 때문이다. Q. 그렇다면 엔허투를 선행으로 쓰고, 이후 다시 사용하는 것도 가능한가? 충분히 가능하다고 본다. 캐싸일라보다 엔허투가 더 좋은 약이라는 것은 이미 알고 있고, 필요하다면 다시 사용하는 전략도 고려될 수 있다. 다만 비용과 급여 문제는 별개의 이슈가 될 것이다. pCR을 달성한 환자들은 치료 강도를 줄여도 되고, 잔존암이 남는 환자들은 치료를 강화하는 맞춤형 전략이 핵심이 된다. 일례로 기존 표준 치료에서는 pCR이 온 환자도 이후에 엔허투를 14회 사용해야 했는데 선행 단계에서 엔허투 4회만으로 pCR이 왔다면 그 환자는 추가 10회를 하지 않아도 되는 셈이다. 분명히 이득을 보는 환자군이 존재한다. Q. 이번 연구 디자인에 대해, 왜 수술 전만 보고 수술전후로 보지 않았는지에 대한 지적도 있었다. 최근 연구 흐름을 보면, 모든 환자에게 동일하게 항암을 끝까지 해야 하느냐는 질문이 계속 나오고 있다. 반응이 좋은 환자라면 치료를 줄일 수 있지 않느냐는 접근이다. 대표적으로 PHERGain 같은 연구에서는 중간 반응 평가를 통해 치료를 조정한다. 이런 맥락에서 보면, 엔허투를 앞당겨 사용해 반응이 좋은 환자들을 조기에 선별하려는 이번 디자인은 충분히 의미 있는 시도라고 생각한다. 다만 잔존암 환자에 대한 후속 전략을 명확히 제시하지 못한 점은 혼란을 줄 수 있고, 이는 향후 연구로 보완돼야 할 부분이다.2025-12-16 06:00:45손형민 기자
"유방암 수술 전 보조요법서도 ADC 활용 가능성 충분"[데일리팜=손형민 기자] 항체약물접합체(ADC) 엔허투의 활용 가능성이 수술 전 보조요법(Neoadjuvant) 영역에서도 확인되고 있다. 최근 싱가포르에서 열린 유럽종양학회 연례학술대회 ESMO ASIA 2025에서는 '엔허투(트라스투주맙데룩스테칸)'의 진행성 HER2 양성 유방암 환자를 대상으로 한 엔허투의 임상 성과가 공개됐다. 학회 현장에서 만난 윤창익 서울성모병원 유방외과 교수는 엔허투는 전이성 유방암뿐만 아니라 수술 전 치료가 필요한 진행성 HER2 양성 유방암에서도 충분한 임상적 가치를 지닌 옵션이라며 기존 표준요법의 한계를 보완할 수 있는 가능성을 보여줬다고 평가했다. 진행성 유방암 치료에서 병리학적 완전관해(pCR)는 재발 위험을 낮추고 장기 생존을 높이는 핵심 지표다. 다만, 허셉틴(트라스투주맙)·퍼제타(퍼투주맙)와 세포독성 항암제를 병용하는 기존 표준요법(TCHP)을 적용하더라도, 실제 임상에서는 환자의 절반가량이 pCR에 도달하지 못하는 한계가 지적돼 왔다. 이 같은 미충족 수요를 겨냥해 설계된 임상 3상 DESTINY-Breast11 연구는 진행성 HER2 양성 유방암 환자 927명을 대상으로 수술 전 보조요법에서 엔허투의 가능성을 평가했다. 그 결과, 엔허투 병용군의 pCR 달성률은 67.3%로, 기존 표준치료인 ddAC-THP군 56.3% 대비 11.2%p 높게 나타났다. 조기·진행성 유방암 영역에서 두 자릿수 격차는 임상적으로 의미 있는 차이라는 평가다. 세부 분석에서도 일관된 개선 효과가 확인됐다. 호르몬수용체(HR) 양성 환자군에서는 엔허투 병용군의 pCR이 61.4%로, 대조군 52.3%보다 9.1%p 높았다. 특히 HR 음성 환자군에서는 격차가 더욱 확대되며, 고위험군에서의 치료 가치가 부각됐다. 윤 교수는 "치료를 앞당겨 사용하더라도 부작용 측면에서 뚜렷한 불이익은 없었고, 오히려 안전성은 더 안정적인 양상을 보였다"며 "향후 수술 전 치료 전략에서 엔허투의 활용 범위는 더욱 넓어질 것"이라고 전망했다. Q. 오늘 이 자리가 마련된 배경부터 여쭙고 싶다. ESMO에서 발표된 수술 전 보조요법 데이터에 대해 종양내과 전문의들 사이에서는 임상적 의미가 크지 않다는 의견도 있었는데, 교수님께서는 어떻게 보고 계신지 궁금하다. 사실 이 질문은 어느 관점에서 보느냐에 따라 답이 달라질 수밖에 없다. 기존에 이미 선행돼 왔던 연구들이 몇 가지 있다. 이 연구들에서 공통적으로 중요하게 봤던 지표는 pCR이었다. HER2 양성 유방암은 전체 유방암의 약 20~25%를 차지하는데, 기존 항암치료 이후 pCR이 오는 비율을 보면 호르몬 수용체 양성 HER2 양성에서는 약 50% 정도, 호르몬 음성 HER2 양성에서는 80%까지 보고가 된다. 이를 합치면 대략 65% 정도에서 pCR을 달성하고 반대로 약 3분의 1, 즉 35% 정도에서는 pCR이 오지 않는다. 이번 DESTINY-Breast11 연구를 보면 pCR 비율이 약 67% 정도로 보고됐는데, 이 수치 자체만 놓고 보면 기존 데이터와 비교해 드라마틱하게 차이가 나는 것은 아니다. 다만 대조군, 즉 안트라사이클린+아드리아마이신(AC) 항암 이후 THP를 사용한 군과 비교했을 때는 분명히 더 나은 결과를 보여준 것은 사실이다. 다만 한국 현실과 맞지 않는 지점도 있다. AC 요법에 포함된 아드리아마이신은 심장 독성이 있는 약제이고, HER2 표적치료제 역시 심장 독성 이슈가 있다. 이 두 가지를 함께 쓰면 심장 부작용 위험이 올라가기 때문에 한국에서는 실제 임상에서 AC를 가능한 한 피하려는 경향이 있다. 반면 해외에서는 여전히 사용하는 경우가 많습니다. 그런 점에서 AC를 쓰지 않고도 비슷하거나 더 나은 결과를 보여줬다는 점은 분명한 장점이라고 볼 수 있다. Q. 심장 독성이 있음에도 불구하고 해외에서는 AC를 계속 사용하는 이유는 무엇인가? AC는 유방암 치료에서 전통적으로 생존율과 재발률을 개선해왔던 대표적인 항암제 중 하나다. 탁산 계열과 함께 생존 이득을 입증한 약제다. 다만 HER2 표적치료제가 등장하면서 심장 독성 문제 때문에 점차 사용이 줄어든 측면이 있다. 그럼에도 불구하고 누적 용량이 크지 않은 경우에는 심각한 문제가 발생하지 않는다는 인식도 있고, HER2 표적치료제들의 심장 독성이 상대적으로 관리 가능하다는 점 때문에 해외에서는 여전히 병용하는 경우가 있다. Q. 그렇다면 국내에서는 왜 TCHP 요법이 더 많이 사용돼 왔던 건가? HER2 양성 유방암에서 pCR 비율의 차이가 크지 않다면 굳이 심장 독성 위험을 감수할 필요가 없다는 인식이 기본적으로 깔려 있었다. 그래서 아드리아마이신이 빠진 TCHP 요법을 6회 사용하는 방식이 가장 많이 사용돼 왔다. 하지만 엔허투가 등장하면서 항암 횟수를 6회에서 4회로 줄일 수 있고, 치료를 앞당겨 사용해도 부작용 측면에서 크게 손해를 보지 않으면서 오히려 안전성은 더 좋게 나왔다는 점이 이번 데이터의 의미라고 볼 수 있다. Q. pCR이 약 10% 정도 차이가 나는 점은 임상적으로 어느 정도 의미가 있다고 보나? 대부분의 연구에서 pCR은 재발률 감소와 생존율 증가와 연관돼 있는 지표로 받아들여진다. 실제 생존 데이터는 시간이 지나야 나오기 때문에, pCR은 이를 미리 예측할 수 있는 중요한 대리표지(surrogate marker)로 활용된다. 특히 HER2 양성이나 삼중음성 유방암에서는 pCR이 곧 재발 위험 감소와 생존 개선을 의미한다고 거의 동의어처럼 받아들여지고 있다. 다만 이미 pCR 비율이 70~80%에 육박하는 상황에서 이를 10% 더 올리는 것이 얼마나 의미가 있느냐는 질문은 충분히 나올 수 있다. pCR이 조금 떨어지더라도, 이후 보조요법에서 추가 치료가 들어가기 때문에 장기 생존에서는 큰 차이가 없을 수 있다는 해석도 가능하다. Q. 종양내과 입장에서는 선행 단계에서 강력한 옵션을 미리 써버리는 것에 대한 고민도 있을 것 같다. 맞다. pCR이 오지 않은 환자들은 재발 고위험군이기 때문에 이후 보조요법에서 어떤 치료를 할 것인가가 문제가 된다. 선행 단계에서 이미 좋은 옵션을 써버렸다면 그 다음에 무엇을 쓸 것인가에 대한 고민이 생길 수밖에 없다. 다만 현재까지는 후속 치료에 대한 전향적 데이터가 충분하지 않을 뿐이지, 옵션 자체가 없는 것은 아니다. 시간이 지나면서 후속 연구들이 나오면 이 부분은 점차 정리될 것이라고 본다. Q. 이번 결과만으로도 선행 세팅에서 엔허투 사용은 충분하다고 평가하나? pCR을 달성한 환자들은 충분하다고 생각한다. 이 경우 5년 재발 위험이 10% 미만이기 때문에 기존 표준 치료만으로도 충분하다. 문제는 잔존암이 남은 환자이다. 과거 KATHERINE 연구를 보면, 선행치료 후 잔존암이 남은 HER2 양성 유방암 환자에서 기존 표준치료를 했을 때도 8년 재발 위험이 약 20% 정도였다. 그런데 DESTINY-Breast05 결과에서는 이 재발 위험이 3년 기준으로 약 8%까지 줄어들 가능성이 보였다. 위험비로 보면 거의 절반 수준이다. 즉, pCR에만 너무 집착할 필요가 없는 이유는 후속 치료 옵션이 좋아졌기 때문에 한 번 더 개입해서 재발 위험을 낮출 수 있기 때문이다. Q. 그렇다면 엔허투를 선행으로 쓰고, 이후 다시 사용하는 것도 가능한가? 충분히 가능하다고 본다. 캐싸일라보다 엔허투가 더 좋은 약이라는 것은 이미 알고 있고, 필요하다면 다시 사용하는 전략도 고려될 수 있다. 다만 비용과 급여 문제는 별개의 이슈가 될 것이다. pCR을 달성한 환자들은 치료 강도를 줄여도 되고, 잔존암이 남는 환자들은 치료를 강화하는 맞춤형 전략이 핵심이 된다. 일례로 기존 표준 치료에서는 pCR이 온 환자도 이후에 엔허투를 14회 사용해야 했는데 선행 단계에서 엔허투 4회만으로 pCR이 왔다면 그 환자는 추가 10회를 하지 않아도 되는 셈이다. 분명히 이득을 보는 환자군이 존재한다. Q. 이번 연구 디자인에 대해, 왜 수술 전만 보고 수술전후로 보지 않았는지에 대한 지적도 있었다. 최근 연구 흐름을 보면, 모든 환자에게 동일하게 항암을 끝까지 해야 하느냐는 질문이 계속 나오고 있다. 반응이 좋은 환자라면 치료를 줄일 수 있지 않느냐는 접근이다. 대표적으로 PHERGain 같은 연구에서는 중간 반응 평가를 통해 치료를 조정한다. 이런 맥락에서 보면, 엔허투를 앞당겨 사용해 반응이 좋은 환자들을 조기에 선별하려는 이번 디자인은 충분히 의미 있는 시도라고 생각한다. 다만 잔존암 환자에 대한 후속 전략을 명확히 제시하지 못한 점은 혼란을 줄 수 있고, 이는 향후 연구로 보완돼야 할 부분이다.2025-12-16 06:00:45손형민 기자 -
 "1차 치료 전면에 선 ADC…'엔허투·다트로웨이' 두각"[싱가포르=손형민 기자] "전이 단계에서는 여전히 절반 가까운 유방암 환자의 생존기간이 5년을 넘기지 못합니다. HER2 과발현 환자의 상당수는 1차 치료 후 2년 안에 질병이 진행되고, 삼중음성유방암에는 표적치료제가 부재해 더 빨리 재발합니다. 결국 더 앞선 치료에서 더 강력한 옵션을 제공하는 것이 환자 생존의 핵심입니다." 김성배 서울아산병원 종양내과 교수와 박경화 고려대 안암병원 종양내과 교수는 최근 싱가포르에서 열린 ESMO ASIA 2025 현장에서 기자들과 만나 전이성 유방암의 가장 큰 미충족 수요는 효과적인 1차 치료 전략의 재정의라며 이렇게 강조했다. 전이성 유방암은 여전히 완치보다는 얼마나 오래, 잘 버티게 하느냐가 현실적인 목표로 거론된다. 조기 유방암의 5년 생존율이 99%를 넘는 반면, 전이 단계에서 진단된 유방암 환자의 5년 생존율은 약 49% 수준에 그치기 때문이다. 특히 전이성 유방암은 HER2, 호르몬 수용체(HR) 발현 여부에 따라 아형과 치료 전략이 완전히 갈리며, 각 아형마다 뚜렷한 미충족 수요가 남아 있다. HER2가 과발현된 HER2 양성 유방암의 경우 지난 10여 년간 1차 표준치료로 자리해 온 탁센계열 약물+허셉틴(트라스투주맙)+퍼제타(터투주맙) 등의 이른바 'THP 요법'으로 생존 연장은 이뤄졌지만, 실제로는 상당수 환자에서 2년 이내 질병이 진행되고 약 25%에서 뇌전이가 발생하는 한계가 있었다. HER2와 HR, 에스트로겐 모두 발현되지 않는 삼중음성유방암(TNBC)은 진단 5년 이내 원격 전이 빈도가 높고, 진단 후 1~3년 사이 재발 위험이 급격히 치솟는 가장 공격적인 아형이지만, 여전히 타깃 가능한 표적이 제한적이라는 점이 문제로 지적돼 왔다. 이에 앞단 치료의 중요성이 부각되고 있다. 전이성 유방암에서 약물치료는 치료 라인이 뒤로 갈수록 효과가 떨어지는 경향이 뚜렷하다. 환자 상태가 비교적 양호한 초반 시퀀스에 얼마나 효과적인 치료제를 배치하느냐가 전체 생존 곡선을 좌우할 수 있다는 의미다. 이런 상황에서 HER2 표적 항체약물접합체(ADC)인 '엔허투(트라스투주맙데룩스테칸)'는 DESTINY-Breast09 임상 3상 연구를 통해 지난 10년 이상 HER2 양성 전이성 유방암의 1차 표준으로 자리해 온 THP 요법보다 무진행생존기간(PFS)을 약 1.5배(40.7개월) 연장시키며 1차 치료 패러다임 변화를 예고했다. 특히 뇌전이나 PIK3CA 변이 등 고위험군에서도 일관된 혜택을 보인 점이 주목을 받고 있다. TNBC 영역에서도 변화의 조짐이 나타났다. 지금까지 면역항암제를 쓸 수 있는 PD-L1 양성 환자는 전체 TNBC의 일부에 그쳤고, 나머지 60~70% 환자는 독성이 높고 내성 발생이 잦은 세포독성항암제에 의존해야 했다. Trop-2 표적 ADC '다트로웨이(다토포테 데룩스테칸)'는 TROPION-Breast02 임상3상에서 면역치료가 불가능한 전이성 TNBC 1차 치료에서 기존 세포독성항암제 대비 PFS와 전체생존기간(OS_)모두를 유의하게 개선하며, 이 영역의 주요 ADC 기반 1차 옵션으로 부상했다. 김 교수와 박 교수는 주요 유방암 영역에서 ADC들이 좋은 효과를 나타내고 있다며 치료 전략을 다시 설계해야 하는 시점이라고 입을 모았다. Q. 엔허투가 DESTINY-Breast09 연구를 통해 1차 치료까지 앞당겨지게 되었는데, 해당 연구에는 어떠한 임상적 가치가 있는지 궁금하다. 박경화 교수: HER2 양성 전이성 유방암 환자의 약 25%에서는 뇌 전이가 발생하는데, THP 요법은 이를 막거나 치료하기는 다소 어려운 상황이다. 또 바이오마커 관련 임상 연구를 해보면 PIK3CA 변이와 같은 내성 유전자가 있는 경우에는 변이가 없는 환자들에 비해 PFS가 조금 더 짧게 나타난다. 이러한 상황에서 HER2 양성 전이성 유방암 2차 치료에서 큰 성공을 이루었던 엔허투가 1차 치료로 앞당겨지게 된 것이다. 번번 연구에서 엔허투는 1차 치료 시 PFS에 있어 40.7개월이라는 역사적인 결과를 나타냈다. 또 해당 연구에는 이미 뇌 전이가 있는 환자가 약 10% 정도 포함이 됐고, PIK3CA 변이가 있는 환자도 포함이 되었는데, 모든 환자에서 기존 1차 치료 대비 일관되게 우월한 효과를 보여줬다. 기존 의학적 미충족 요구가 있던 환자군에서 확실한 치료 이점이 있을 것으로 생각된다. Q. 엔허투가 실제 임상 현장에 1차 치료로 도입된다면, 치료 전략을 어떻게 수립해야 하는가? 김성배 교수: 효과가 증명된 치료제를 써야 하는 것이 맞다. 다만 THP 요법 또한 효과가 좋기도 하고, 엔허투는 약 10%의 환자에서 간질성폐질환(ILD)의 우려가 있기도 하다. 최대한 종양을 감소시키기 위한 목적으로는 세포독성항암제인 탁산이 포함된 THP 요법을 보통 6-8 사이클로 사용하는데, 6 사이클 치료 후 트라스투주맙과 퍼투주맙 치료만 유지되어도 생존기간이 12개월 이상은 더 유지가 된다. 그럼에도 기존 THP요법의 벽을 엔허투가 무너뜨렸다는 점에서는 의미가 크다. 또한 HER2 양성 유방암은 질환 자체가 공격적인 타입이기 때문에 일단 처음에는 엔허투를 사용하게 될 것이라고 본다. 그 이후 유지를 위한 치료 전략을 어떻게 수립할 것인지는 별개의 문제라고 생각한다. 박경화 교수: THP 요법의 효과가 좋은 환자에서는 삶의 질이 굉장히 좋게 나타난다. 국내에는 허가가 되어 있지 않지만, HER2 양성이면서 호르몬 수용체 양성인 경우에는 허셉틴과 퍼제타를 유지하면서 호르몬 치료를 추가할 수 있기 때문이다. 또 최근 발표된 PATINA 연구에서는 CDK4/6 억제제를 추가하면 굉장히 긴 PFS를 나타낼 수 있는 것으로 확인되면서 기대를 받고 있다. 반면 엔허투는 치료 효과가 좋지만, 삶의 질에 있어서는 약간의 우려도 존재한다. 만약 실제 임상 현장에 엔허투가 1차 치료 급여로 도입이 된다 하더라도, 꼭 모든 환자의 1차 치료에 엔허투가 필요하다고 보지 않을 수 있다. 결국 전략적으로 적용을 해야 될 것으로 생각된다. Q. 엔허투+퍼제타 병용요법을 어떤 환자에게 우선적으로 사용해야 할 지도 궁금하다. 박경화 교수: 처음부터 중추신경계 전이가 있거나 PIK3CA 변이가 있는 환자들은 반응이 더디거나 내성이 빨리 생기는 것으로 알려져 있는데, 이처럼 진단 시 전이가 여러 곳에 많이 되어서 종양 부담이 큰 환자들은 빠르게 종양을 줄여줄 필요가 있다. 따라서 이러한 경우 엔허투+퍼투주맙 병용요법이 기존 THP 요법 대비 더 빠른 종양 감소 효과를 볼 수 있기 때문에, 해당 환자군에서 좀 더 선호하는 요법이 될 것으로 생각한다. 김성배 교수: THP 요법의 피보탈 임상인 CLEOPATRA 연구에서는 참여자 중 보조요법으로 트라스투주맙을 이미 사용했던 환자가 전체의 약 10% 미만이었다. 기존 보조요법으로 허셉틴을 이미 사용했는데 재발을 했다면 질병의 성질이 더 공격적인 것으로 여길 수 있는데, DESTINY-Breast09연구는 이러한 환자군이 포함되고도 PFS가 40.7개월로 나타난 것이라 그 의미가 더 크다고 본다. Q. 엔허투 병용요법이 국내 허가·급여될 경우 1차 표준치료는 어떻게 바뀌게 될 지, 또한 급여 가능성은 어떻게 보는지 궁금하다. 박경화 교수: 만약 엔허투가 1차 치료로 인정이 된다면 결국 환자 상황에 따라 결정이 되어야 한다. 국내의 경우 엔허투가 1차 치료에서 보험이 된다면 모든 환자분들이 쓰지 않으면 손해를 본다고 생각하고 모두 사용 하고싶어 할 것 같다. 다만 1차에 THP 요법을 쓴다고 해서 엔허투를 사용할 기회가 사라지는 것은 아니기 때문에, 환자 그리고 보호자와 충분히 상의해서 어떤 치료제를 먼저 사용하는 것이 환자에게 유리할지, 기저질환 또는 삶의 질과 같은 요소들을 고려해 판단할 필요가 있다. 개인적으로는 뇌 전이나 PIK3CA 변이가 있거나 종양 부담이 큰 특수한 경우 외에는 HER2 양성이면서 호르몬 수용체 양성인 환자에서는 THP 요법을 먼저 사용할 것 같다. THP 요법이 효과가 있다면 입랜스(팔보시클립) 유지요법인 PATINA 요법까지 더해 상당히 오랜 기간 효과를 유지할 수 있기 때문이다. 그러나 HER2 양성이거나 종양 부담이 높아서 증상을 빠르게 경감시켜줘야 한다면 엔허투를 먼저 사용할 것 같다. 김성배 교수: 최근 DESTINY-Breast11 연구에서 수술 전 보조요법으로 엔허투 4사이클 이후 THP 요법 4사이클을 투약한 환자군과 세포독성항암제 4사이클 이후 THP 요법 4사이클을 투약한 환자군을 비교했더니, 엔허투를 사용한 환자군에서 병리학적 완전관해(PCR)가 높게 나타난 것으로 확인되었으며, 특히 호르몬 수용체 음성 유방암 환자군의 경우 83.1%로 보고됐다. 또 DESTINY-Breast05 연구에서는 수술 전 보조요법 이후 PCR에 도달하지 않은 환자들에게 엔허투를 14사이클 더 사용했더니 효과가 좋았다는 결과도 발표됐다. 이러한 경우 두 가지 모두 효과가 좋다면 실제로는 어떤 순서로 치료해야 할지 딜레마가 될 수 있다. 원칙은 환자 상황을 모두 고려해 결정하는 것이다. 일반적으로는 효과가 좋은 치료제라면 결국 앞 단계로 오게 되어 있다. Q. 다트로웨이의 질문을 이어나가려고 한다. TNBC 환자의 약 70%가 면역항암제를 사용할 수 없다고 하는데, 이렇게 많은 환자에서 면역항암제가 듣지 않는 이유가 무엇인가? 다른 암종도 면역항암제를 사용할 수 없는 비율이 비슷한지, 아니면 삼중 음성 유방암만의 특성인지 궁금하다. 박경화 교수: ADC 항암제라는 약물을 훨씬 정밀하게 전달하는 약제가 나오면서 상황이 완전히 바뀌었다. ADC에 실린 약물 자체도 기존 유방암 치료에서 쓰이지 않던 새로운 약물이었고, 기존 항암제보다 훨씬 효과적으로 암세포를 사멸하는 기전을 가지고 있다. 그래서 면역항암제와 ADC가 시너지를 일으키면서 유방암 치료 효과가 더 좋아졌다. 특히 PD-L1 음성 환자에서는 지금까지 세포독성항암제밖에 쓸 수 없었는데, 이 마저도 독성 때문에 오래 쓰지 못했고 PFS도 길어야 4-5개월 수준이었다. 그리고 2-3번 정도 치료하면 환자분들이 돌아가시는 경우도 많아서 OS도 1년 조금 넘는 정도였다. 그런데 ADC 항암제라는 혁신적인 치료제가 나오면서 이제는 확실하게 생존 연장 효과가 확인됐다. 특히 다트로웨이는 이번 TROPION-Breast02 연구에서 이러한 효과가 처음으로 증명된 것이다. 김성배 교수: 면역항암제는 PD-L1 발현에 의존한다. 삼중 음성 유방암 환자의 약 30-40% 정도만 PD-L1 양성이라서 면역항암제의 표적이 된다. PD-L1 발현이 없는 나머지 60-70% 환자들은 그냥 기존 세포독성항암제를 쓸 수밖에 없다. 기본적으로 ADC는 약물이 선택적으로 암세포를 타깃 한다는 특징이 있기 때문에 효과가 좋은 것으로 보인다. 기존에는 PD-L1 음성이어서 면역항암제를 사용하지 못하는 60-70%의 TNBC 환자가 문제가 됐다. 최근 개발된 ADC 항암제들이 타깃하는 TROP2 대부분의 암에서 발현되고, 특히 삼중 음성 유방암에서 상대적으로 더 많이 발현되고 있어 좋은 표적이 된 것 같다. 이러한 ADC 항암제가 나오면서 기존에 면역항암제를 사용하지 못했던 환자들도 치료 기회가 생기게 되었다. Q. 최근에는 HER2가 조금이라도 발현되면 엔허투를 사용하는 방향으로 논의가 되고 있다 알고 있는데, 다트로웨이가 사용이 가능해지면 이러한 논의는 어떻게 되는 것인지 궁금하다. 박경화 교수: 엔허투는 TNBC 환자 1차 치료에는 연구된 바가 없다. 이미 다른 항암제를 1개 정도 사용하고 HER2가 조금이라도 발현되었다면 DESTINY-Breast04 연구에 근거해 엔허투를 사용해 볼 수 있다. 현재 삼중 음성 유방암 1차 치료에서는 TROP2 ADC 항암제만이 임상연구 데이터에 기반한 근거가 있는 상황으로, 기존에 없던 새로운 치료 옵션이 생긴 것이다. 김성배 교수: DESTINY-Breast04 연구에 근거한다면 세포독성항암제를 사용한 상황에서 질병이 다시 진행되었을 때 HER2가 조금이라도 발현되면 아직 급여는 안되지만 엔허투를 쓸 수 있다. 또는 호르몬 치료 이후에도 세포독성항암제를 한 차례 한 후 사용할 수 있다. 호르몬 수용체 양성 유방암에서 호르몬 치료 이후 세포독성항암제를 사용하기 전에 먼저 엔허투를 사용하는 것은 DESTINY-Breast06 연구이다. Q. PD-L1 음성 환자에게는 두 가지 ADC 옵션이 가능해 보이는데, 한 약제는 OS 데이터를 갖고 있고 다른 약제는 PFS2만 있는 상황에서, OS 혜택이 있는 약제가 더 가치 있다고 봐야 하는가? 김성배 교수: 비슷한 예시로 보조요법에서의 키스칼리(리보시클립)와 버제니오(아베마시클립)을 들 수 있다. 키스칼리는 먼저 개발을 시작해서 OS 데이터까지 보여줄 수 있었고, 버제니오는 나중에 개발되면서 OS 데이터를 보기에는 어려움이 있었다. 그래서 PFS뿐 아니라 OS까지 이점을 보인 리보시클립이 골드 스탠다드(Gold Standard)라고 여겨졌고, 같은 비용이라면 전체생존기간OS에 근거가 확인된 치료제를 선택하는 것이 합리적이었다. 일단 암의 재발을 막는 것만으로 의미가 있기 때문에 주요 평가변수를 충족하면 의미가 있다고 보기도 하고, 나중에 결국 키스칼리와 버제니오의 OS가 유사한 수준으로 확인되긴 했다. 다만 OS가 가장 중요한 지표이기 때문에, 동일한 조건이라면 이 분이 개선의 확인된 치료제를 좀 더 선호한다. 또 OS에서 치료 혜택을 확인하면 급여를 받는 데에도 도움이 될 수 있다. 박경화 교수: 국내의 경우 급여 여부가 치료제를 선택할 때에 1차적인 조건이 된다. Q. 다트로웨이가 국내 도입된다면, TNBC 치료에 어떤 위치를 차지할 것이라 보는가? 김성배 교수: 다트로웨이는 치료 후 6개월 이내 또는 무질병 기간 12개월 이내에 재발한 환자에게 쓸 수 있다. TNBC 환자라면 1년 이내에 재발했는지를 먼저 확인해 보는 것이 필요하다. 기존 치료제와는 재발 시점에 대한 기준이 조금 다르다는 점이 다트로웨이의 장점이라고 할 수 있다. 박경화 교수: 말씀주신 상황이 ADC가 가장 절실하게 필요한 환자군이다. 그런데 현재 국내에서 삼중 음성 유방암에 사용할 수 있는 ADC 항암제인 사시투주맙 고비테칸는 해당 상황에서는 쓸 수 없다. 그래서 현재는 효과가 있을지 없을지 모르는 다른 치료를 먼저 한 후에 2차 치료로 사시투주맙 고비테칸을 사용하는 구조이다. 다트로웨이가 국내에 도입되면 이러한 치료 공백을 메울 수 있게 된다.2025-12-12 06:00:51손형민 기자
"1차 치료 전면에 선 ADC…'엔허투·다트로웨이' 두각"[싱가포르=손형민 기자] "전이 단계에서는 여전히 절반 가까운 유방암 환자의 생존기간이 5년을 넘기지 못합니다. HER2 과발현 환자의 상당수는 1차 치료 후 2년 안에 질병이 진행되고, 삼중음성유방암에는 표적치료제가 부재해 더 빨리 재발합니다. 결국 더 앞선 치료에서 더 강력한 옵션을 제공하는 것이 환자 생존의 핵심입니다." 김성배 서울아산병원 종양내과 교수와 박경화 고려대 안암병원 종양내과 교수는 최근 싱가포르에서 열린 ESMO ASIA 2025 현장에서 기자들과 만나 전이성 유방암의 가장 큰 미충족 수요는 효과적인 1차 치료 전략의 재정의라며 이렇게 강조했다. 전이성 유방암은 여전히 완치보다는 얼마나 오래, 잘 버티게 하느냐가 현실적인 목표로 거론된다. 조기 유방암의 5년 생존율이 99%를 넘는 반면, 전이 단계에서 진단된 유방암 환자의 5년 생존율은 약 49% 수준에 그치기 때문이다. 특히 전이성 유방암은 HER2, 호르몬 수용체(HR) 발현 여부에 따라 아형과 치료 전략이 완전히 갈리며, 각 아형마다 뚜렷한 미충족 수요가 남아 있다. HER2가 과발현된 HER2 양성 유방암의 경우 지난 10여 년간 1차 표준치료로 자리해 온 탁센계열 약물+허셉틴(트라스투주맙)+퍼제타(터투주맙) 등의 이른바 'THP 요법'으로 생존 연장은 이뤄졌지만, 실제로는 상당수 환자에서 2년 이내 질병이 진행되고 약 25%에서 뇌전이가 발생하는 한계가 있었다. HER2와 HR, 에스트로겐 모두 발현되지 않는 삼중음성유방암(TNBC)은 진단 5년 이내 원격 전이 빈도가 높고, 진단 후 1~3년 사이 재발 위험이 급격히 치솟는 가장 공격적인 아형이지만, 여전히 타깃 가능한 표적이 제한적이라는 점이 문제로 지적돼 왔다. 이에 앞단 치료의 중요성이 부각되고 있다. 전이성 유방암에서 약물치료는 치료 라인이 뒤로 갈수록 효과가 떨어지는 경향이 뚜렷하다. 환자 상태가 비교적 양호한 초반 시퀀스에 얼마나 효과적인 치료제를 배치하느냐가 전체 생존 곡선을 좌우할 수 있다는 의미다. 이런 상황에서 HER2 표적 항체약물접합체(ADC)인 '엔허투(트라스투주맙데룩스테칸)'는 DESTINY-Breast09 임상 3상 연구를 통해 지난 10년 이상 HER2 양성 전이성 유방암의 1차 표준으로 자리해 온 THP 요법보다 무진행생존기간(PFS)을 약 1.5배(40.7개월) 연장시키며 1차 치료 패러다임 변화를 예고했다. 특히 뇌전이나 PIK3CA 변이 등 고위험군에서도 일관된 혜택을 보인 점이 주목을 받고 있다. TNBC 영역에서도 변화의 조짐이 나타났다. 지금까지 면역항암제를 쓸 수 있는 PD-L1 양성 환자는 전체 TNBC의 일부에 그쳤고, 나머지 60~70% 환자는 독성이 높고 내성 발생이 잦은 세포독성항암제에 의존해야 했다. Trop-2 표적 ADC '다트로웨이(다토포테 데룩스테칸)'는 TROPION-Breast02 임상3상에서 면역치료가 불가능한 전이성 TNBC 1차 치료에서 기존 세포독성항암제 대비 PFS와 전체생존기간(OS_)모두를 유의하게 개선하며, 이 영역의 주요 ADC 기반 1차 옵션으로 부상했다. 김 교수와 박 교수는 주요 유방암 영역에서 ADC들이 좋은 효과를 나타내고 있다며 치료 전략을 다시 설계해야 하는 시점이라고 입을 모았다. Q. 엔허투가 DESTINY-Breast09 연구를 통해 1차 치료까지 앞당겨지게 되었는데, 해당 연구에는 어떠한 임상적 가치가 있는지 궁금하다. 박경화 교수: HER2 양성 전이성 유방암 환자의 약 25%에서는 뇌 전이가 발생하는데, THP 요법은 이를 막거나 치료하기는 다소 어려운 상황이다. 또 바이오마커 관련 임상 연구를 해보면 PIK3CA 변이와 같은 내성 유전자가 있는 경우에는 변이가 없는 환자들에 비해 PFS가 조금 더 짧게 나타난다. 이러한 상황에서 HER2 양성 전이성 유방암 2차 치료에서 큰 성공을 이루었던 엔허투가 1차 치료로 앞당겨지게 된 것이다. 번번 연구에서 엔허투는 1차 치료 시 PFS에 있어 40.7개월이라는 역사적인 결과를 나타냈다. 또 해당 연구에는 이미 뇌 전이가 있는 환자가 약 10% 정도 포함이 됐고, PIK3CA 변이가 있는 환자도 포함이 되었는데, 모든 환자에서 기존 1차 치료 대비 일관되게 우월한 효과를 보여줬다. 기존 의학적 미충족 요구가 있던 환자군에서 확실한 치료 이점이 있을 것으로 생각된다. Q. 엔허투가 실제 임상 현장에 1차 치료로 도입된다면, 치료 전략을 어떻게 수립해야 하는가? 김성배 교수: 효과가 증명된 치료제를 써야 하는 것이 맞다. 다만 THP 요법 또한 효과가 좋기도 하고, 엔허투는 약 10%의 환자에서 간질성폐질환(ILD)의 우려가 있기도 하다. 최대한 종양을 감소시키기 위한 목적으로는 세포독성항암제인 탁산이 포함된 THP 요법을 보통 6-8 사이클로 사용하는데, 6 사이클 치료 후 트라스투주맙과 퍼투주맙 치료만 유지되어도 생존기간이 12개월 이상은 더 유지가 된다. 그럼에도 기존 THP요법의 벽을 엔허투가 무너뜨렸다는 점에서는 의미가 크다. 또한 HER2 양성 유방암은 질환 자체가 공격적인 타입이기 때문에 일단 처음에는 엔허투를 사용하게 될 것이라고 본다. 그 이후 유지를 위한 치료 전략을 어떻게 수립할 것인지는 별개의 문제라고 생각한다. 박경화 교수: THP 요법의 효과가 좋은 환자에서는 삶의 질이 굉장히 좋게 나타난다. 국내에는 허가가 되어 있지 않지만, HER2 양성이면서 호르몬 수용체 양성인 경우에는 허셉틴과 퍼제타를 유지하면서 호르몬 치료를 추가할 수 있기 때문이다. 또 최근 발표된 PATINA 연구에서는 CDK4/6 억제제를 추가하면 굉장히 긴 PFS를 나타낼 수 있는 것으로 확인되면서 기대를 받고 있다. 반면 엔허투는 치료 효과가 좋지만, 삶의 질에 있어서는 약간의 우려도 존재한다. 만약 실제 임상 현장에 엔허투가 1차 치료 급여로 도입이 된다 하더라도, 꼭 모든 환자의 1차 치료에 엔허투가 필요하다고 보지 않을 수 있다. 결국 전략적으로 적용을 해야 될 것으로 생각된다. Q. 엔허투+퍼제타 병용요법을 어떤 환자에게 우선적으로 사용해야 할 지도 궁금하다. 박경화 교수: 처음부터 중추신경계 전이가 있거나 PIK3CA 변이가 있는 환자들은 반응이 더디거나 내성이 빨리 생기는 것으로 알려져 있는데, 이처럼 진단 시 전이가 여러 곳에 많이 되어서 종양 부담이 큰 환자들은 빠르게 종양을 줄여줄 필요가 있다. 따라서 이러한 경우 엔허투+퍼투주맙 병용요법이 기존 THP 요법 대비 더 빠른 종양 감소 효과를 볼 수 있기 때문에, 해당 환자군에서 좀 더 선호하는 요법이 될 것으로 생각한다. 김성배 교수: THP 요법의 피보탈 임상인 CLEOPATRA 연구에서는 참여자 중 보조요법으로 트라스투주맙을 이미 사용했던 환자가 전체의 약 10% 미만이었다. 기존 보조요법으로 허셉틴을 이미 사용했는데 재발을 했다면 질병의 성질이 더 공격적인 것으로 여길 수 있는데, DESTINY-Breast09연구는 이러한 환자군이 포함되고도 PFS가 40.7개월로 나타난 것이라 그 의미가 더 크다고 본다. Q. 엔허투 병용요법이 국내 허가·급여될 경우 1차 표준치료는 어떻게 바뀌게 될 지, 또한 급여 가능성은 어떻게 보는지 궁금하다. 박경화 교수: 만약 엔허투가 1차 치료로 인정이 된다면 결국 환자 상황에 따라 결정이 되어야 한다. 국내의 경우 엔허투가 1차 치료에서 보험이 된다면 모든 환자분들이 쓰지 않으면 손해를 본다고 생각하고 모두 사용 하고싶어 할 것 같다. 다만 1차에 THP 요법을 쓴다고 해서 엔허투를 사용할 기회가 사라지는 것은 아니기 때문에, 환자 그리고 보호자와 충분히 상의해서 어떤 치료제를 먼저 사용하는 것이 환자에게 유리할지, 기저질환 또는 삶의 질과 같은 요소들을 고려해 판단할 필요가 있다. 개인적으로는 뇌 전이나 PIK3CA 변이가 있거나 종양 부담이 큰 특수한 경우 외에는 HER2 양성이면서 호르몬 수용체 양성인 환자에서는 THP 요법을 먼저 사용할 것 같다. THP 요법이 효과가 있다면 입랜스(팔보시클립) 유지요법인 PATINA 요법까지 더해 상당히 오랜 기간 효과를 유지할 수 있기 때문이다. 그러나 HER2 양성이거나 종양 부담이 높아서 증상을 빠르게 경감시켜줘야 한다면 엔허투를 먼저 사용할 것 같다. 김성배 교수: 최근 DESTINY-Breast11 연구에서 수술 전 보조요법으로 엔허투 4사이클 이후 THP 요법 4사이클을 투약한 환자군과 세포독성항암제 4사이클 이후 THP 요법 4사이클을 투약한 환자군을 비교했더니, 엔허투를 사용한 환자군에서 병리학적 완전관해(PCR)가 높게 나타난 것으로 확인되었으며, 특히 호르몬 수용체 음성 유방암 환자군의 경우 83.1%로 보고됐다. 또 DESTINY-Breast05 연구에서는 수술 전 보조요법 이후 PCR에 도달하지 않은 환자들에게 엔허투를 14사이클 더 사용했더니 효과가 좋았다는 결과도 발표됐다. 이러한 경우 두 가지 모두 효과가 좋다면 실제로는 어떤 순서로 치료해야 할지 딜레마가 될 수 있다. 원칙은 환자 상황을 모두 고려해 결정하는 것이다. 일반적으로는 효과가 좋은 치료제라면 결국 앞 단계로 오게 되어 있다. Q. 다트로웨이의 질문을 이어나가려고 한다. TNBC 환자의 약 70%가 면역항암제를 사용할 수 없다고 하는데, 이렇게 많은 환자에서 면역항암제가 듣지 않는 이유가 무엇인가? 다른 암종도 면역항암제를 사용할 수 없는 비율이 비슷한지, 아니면 삼중 음성 유방암만의 특성인지 궁금하다. 박경화 교수: ADC 항암제라는 약물을 훨씬 정밀하게 전달하는 약제가 나오면서 상황이 완전히 바뀌었다. ADC에 실린 약물 자체도 기존 유방암 치료에서 쓰이지 않던 새로운 약물이었고, 기존 항암제보다 훨씬 효과적으로 암세포를 사멸하는 기전을 가지고 있다. 그래서 면역항암제와 ADC가 시너지를 일으키면서 유방암 치료 효과가 더 좋아졌다. 특히 PD-L1 음성 환자에서는 지금까지 세포독성항암제밖에 쓸 수 없었는데, 이 마저도 독성 때문에 오래 쓰지 못했고 PFS도 길어야 4-5개월 수준이었다. 그리고 2-3번 정도 치료하면 환자분들이 돌아가시는 경우도 많아서 OS도 1년 조금 넘는 정도였다. 그런데 ADC 항암제라는 혁신적인 치료제가 나오면서 이제는 확실하게 생존 연장 효과가 확인됐다. 특히 다트로웨이는 이번 TROPION-Breast02 연구에서 이러한 효과가 처음으로 증명된 것이다. 김성배 교수: 면역항암제는 PD-L1 발현에 의존한다. 삼중 음성 유방암 환자의 약 30-40% 정도만 PD-L1 양성이라서 면역항암제의 표적이 된다. PD-L1 발현이 없는 나머지 60-70% 환자들은 그냥 기존 세포독성항암제를 쓸 수밖에 없다. 기본적으로 ADC는 약물이 선택적으로 암세포를 타깃 한다는 특징이 있기 때문에 효과가 좋은 것으로 보인다. 기존에는 PD-L1 음성이어서 면역항암제를 사용하지 못하는 60-70%의 TNBC 환자가 문제가 됐다. 최근 개발된 ADC 항암제들이 타깃하는 TROP2 대부분의 암에서 발현되고, 특히 삼중 음성 유방암에서 상대적으로 더 많이 발현되고 있어 좋은 표적이 된 것 같다. 이러한 ADC 항암제가 나오면서 기존에 면역항암제를 사용하지 못했던 환자들도 치료 기회가 생기게 되었다. Q. 최근에는 HER2가 조금이라도 발현되면 엔허투를 사용하는 방향으로 논의가 되고 있다 알고 있는데, 다트로웨이가 사용이 가능해지면 이러한 논의는 어떻게 되는 것인지 궁금하다. 박경화 교수: 엔허투는 TNBC 환자 1차 치료에는 연구된 바가 없다. 이미 다른 항암제를 1개 정도 사용하고 HER2가 조금이라도 발현되었다면 DESTINY-Breast04 연구에 근거해 엔허투를 사용해 볼 수 있다. 현재 삼중 음성 유방암 1차 치료에서는 TROP2 ADC 항암제만이 임상연구 데이터에 기반한 근거가 있는 상황으로, 기존에 없던 새로운 치료 옵션이 생긴 것이다. 김성배 교수: DESTINY-Breast04 연구에 근거한다면 세포독성항암제를 사용한 상황에서 질병이 다시 진행되었을 때 HER2가 조금이라도 발현되면 아직 급여는 안되지만 엔허투를 쓸 수 있다. 또는 호르몬 치료 이후에도 세포독성항암제를 한 차례 한 후 사용할 수 있다. 호르몬 수용체 양성 유방암에서 호르몬 치료 이후 세포독성항암제를 사용하기 전에 먼저 엔허투를 사용하는 것은 DESTINY-Breast06 연구이다. Q. PD-L1 음성 환자에게는 두 가지 ADC 옵션이 가능해 보이는데, 한 약제는 OS 데이터를 갖고 있고 다른 약제는 PFS2만 있는 상황에서, OS 혜택이 있는 약제가 더 가치 있다고 봐야 하는가? 김성배 교수: 비슷한 예시로 보조요법에서의 키스칼리(리보시클립)와 버제니오(아베마시클립)을 들 수 있다. 키스칼리는 먼저 개발을 시작해서 OS 데이터까지 보여줄 수 있었고, 버제니오는 나중에 개발되면서 OS 데이터를 보기에는 어려움이 있었다. 그래서 PFS뿐 아니라 OS까지 이점을 보인 리보시클립이 골드 스탠다드(Gold Standard)라고 여겨졌고, 같은 비용이라면 전체생존기간OS에 근거가 확인된 치료제를 선택하는 것이 합리적이었다. 일단 암의 재발을 막는 것만으로 의미가 있기 때문에 주요 평가변수를 충족하면 의미가 있다고 보기도 하고, 나중에 결국 키스칼리와 버제니오의 OS가 유사한 수준으로 확인되긴 했다. 다만 OS가 가장 중요한 지표이기 때문에, 동일한 조건이라면 이 분이 개선의 확인된 치료제를 좀 더 선호한다. 또 OS에서 치료 혜택을 확인하면 급여를 받는 데에도 도움이 될 수 있다. 박경화 교수: 국내의 경우 급여 여부가 치료제를 선택할 때에 1차적인 조건이 된다. Q. 다트로웨이가 국내 도입된다면, TNBC 치료에 어떤 위치를 차지할 것이라 보는가? 김성배 교수: 다트로웨이는 치료 후 6개월 이내 또는 무질병 기간 12개월 이내에 재발한 환자에게 쓸 수 있다. TNBC 환자라면 1년 이내에 재발했는지를 먼저 확인해 보는 것이 필요하다. 기존 치료제와는 재발 시점에 대한 기준이 조금 다르다는 점이 다트로웨이의 장점이라고 할 수 있다. 박경화 교수: 말씀주신 상황이 ADC가 가장 절실하게 필요한 환자군이다. 그런데 현재 국내에서 삼중 음성 유방암에 사용할 수 있는 ADC 항암제인 사시투주맙 고비테칸는 해당 상황에서는 쓸 수 없다. 그래서 현재는 효과가 있을지 없을지 모르는 다른 치료를 먼저 한 후에 2차 치료로 사시투주맙 고비테칸을 사용하는 구조이다. 다트로웨이가 국내에 도입되면 이러한 치료 공백을 메울 수 있게 된다.2025-12-12 06:00:51손형민 기자 -
 올해 약평위서 42건 급여 인정...얀센·릴리 제품 가장 많아[데일리팜=정흥준 기자]약제급여평가위원회가 올해 12차례 회의에서 총 42개 약제에 대한 급여 적정성을 인정한 것으로 집계됐다. 세부적으로 신약 급여와 급여 확대 건은 30개로 월 평균 2.5개였다. 평가금액 이하 수용 시 급여를 인정한 약제는 12개였다. 7일 심평원 약평위 열두 차례 회의 결과를 바탕으로 올 한해 약평위의 급여 적정성 인정 현황을 살폈다. 공단과 약가 협상을 거쳐 건강보험정책심의위원회 보고까지 마쳐야 최종 관문을 통과한 것이지만, 약평위 통과는 등재로 가는 가장 중요한 문턱이다. 올해 조건부 포함 급여 인정 42개 품목에서 한국얀센과 한국릴리가 여러 차례 이름을 올렸다. 한국얀센이 4개 품목으로 가장 많았고, 한국릴리가 3개 품목으로 그 뒤를 이으며 좋은 성적을 보였다. 한국얀센은 요로상피암 표적치료제인 발베사정(얼다피티닙)의 급여 적정성을 인정받았다. 다발골수종 다잘렉스주(다라투무맙), 전립선암 치료제 얼리다정(아팔루타마이드)은 급여 범위 확대 적정성을 인정받았다. 또 폐동맥고혈압 치료제 옵신비정(마시텐탄, 타다라필)은 조건부로 급여 인정을 받아 약가 협상이 중요한 상황이다. 한국릴리는 외투세포림프종 표적항암제인 제이퍼카정(퍼토브루티닙), 마운자로프리필드펜주는 당뇨병 환자 보조제로 급여 적정성을 인정받았다. 또 아토피 치료제 엡글리스오토인젝터주(레브리키주맙)는 평가금액 이하 조건부로 급여 적정성을 받았다. 이 외에 한국노바티스, 한국아스트라제네카, GSK, 사노피 등이 조건부 포함 2개 품목의 급여 적정성을 인정받았다. 국내사 중에서는 한독, 제일약품, JW중외제약, HLB제약, 녹십자, 신풍제약, 삼오제약 등이 올해 약평위에서 급여 적정성을 인정받았다. 특히 한독의 경우에는 유일하게 2개 품목으로 국내사 중에는 가장 많다. 담관암 치료제 페마자이레정(페미가티닙)의 급여 적정성을 인정받았고, 혈소판 감소증 치료제인 도프텔렛정(아바트롬보팍)은 조건부로 급여 인정받았다. 2개 약제 모두 공단과 약가협상을 거쳐 등재 완료했다.2025-12-08 12:05:57정흥준 기자
올해 약평위서 42건 급여 인정...얀센·릴리 제품 가장 많아[데일리팜=정흥준 기자]약제급여평가위원회가 올해 12차례 회의에서 총 42개 약제에 대한 급여 적정성을 인정한 것으로 집계됐다. 세부적으로 신약 급여와 급여 확대 건은 30개로 월 평균 2.5개였다. 평가금액 이하 수용 시 급여를 인정한 약제는 12개였다. 7일 심평원 약평위 열두 차례 회의 결과를 바탕으로 올 한해 약평위의 급여 적정성 인정 현황을 살폈다. 공단과 약가 협상을 거쳐 건강보험정책심의위원회 보고까지 마쳐야 최종 관문을 통과한 것이지만, 약평위 통과는 등재로 가는 가장 중요한 문턱이다. 올해 조건부 포함 급여 인정 42개 품목에서 한국얀센과 한국릴리가 여러 차례 이름을 올렸다. 한국얀센이 4개 품목으로 가장 많았고, 한국릴리가 3개 품목으로 그 뒤를 이으며 좋은 성적을 보였다. 한국얀센은 요로상피암 표적치료제인 발베사정(얼다피티닙)의 급여 적정성을 인정받았다. 다발골수종 다잘렉스주(다라투무맙), 전립선암 치료제 얼리다정(아팔루타마이드)은 급여 범위 확대 적정성을 인정받았다. 또 폐동맥고혈압 치료제 옵신비정(마시텐탄, 타다라필)은 조건부로 급여 인정을 받아 약가 협상이 중요한 상황이다. 한국릴리는 외투세포림프종 표적항암제인 제이퍼카정(퍼토브루티닙), 마운자로프리필드펜주는 당뇨병 환자 보조제로 급여 적정성을 인정받았다. 또 아토피 치료제 엡글리스오토인젝터주(레브리키주맙)는 평가금액 이하 조건부로 급여 적정성을 받았다. 이 외에 한국노바티스, 한국아스트라제네카, GSK, 사노피 등이 조건부 포함 2개 품목의 급여 적정성을 인정받았다. 국내사 중에서는 한독, 제일약품, JW중외제약, HLB제약, 녹십자, 신풍제약, 삼오제약 등이 올해 약평위에서 급여 적정성을 인정받았다. 특히 한독의 경우에는 유일하게 2개 품목으로 국내사 중에는 가장 많다. 담관암 치료제 페마자이레정(페미가티닙)의 급여 적정성을 인정받았고, 혈소판 감소증 치료제인 도프텔렛정(아바트롬보팍)은 조건부로 급여 인정받았다. 2개 약제 모두 공단과 약가협상을 거쳐 등재 완료했다.2025-12-08 12:05:57정흥준 기자 -
 새로운 엑손20 폐암 신약 등장하나…'지팔러티닙' 성과[싱가포르=손형민 기자] 일본 다이호약품과 미국 컬리넌 테라퓨틱스가 공동개발 중인 경구 EGFR 엑손20 삽입 변이 표적치료제 '지팔러티닙(zipalertinib)'이 아시아 환자군에서 일관된 효능을 보이며, 현재 이 영역의 사실상 유일한 허가 치료제인 얀센의 '리브리반트(아미반타맙)'에 대한 유력한 대항마로 떠오르고 있다. 8일 관련 업계에 따르면 최근 싱가포르에서 개최된 유럽종양학회 연례학술대회 아시아 'ESMO ASIA 2025'에서는 지팔러티닙의 임상 성과가 소개됐다. 이번 분석은 미국임상종양학회(ASCO) 2025에서 확인된 초기 데이터의 아시아 하위군 분석으로, 엑손20 변이 비소세포폐암에서 지팔러티닙의 실제 임상적 효용을 평가했다. EGFR 엑손20 삽입 변이 비소세포폐암은 아시아에서 유병률이 상대적으로 높은 변이임에도 치료 옵션이 제한돼 왔다. 다케다의 '엑스키비티(모보서티닙)' 철수 이후 시장에는 리브리반트 만이 남아 있어 새로운 약제에 대한 미충족 수요가 컸다. 이러한 상황에서 경구 복용이 가능한 지팔러티닙의 아시아 하위분석 결과는 업계의 관심을 끌기 충분하다는 평가가 나온다. 연구에는 총 137명이 등록됐으며, 이 중 아시아 환자 107명, 기타 지역(ROW) 30명이 치료를 받았다. 최소 8개월 이상 추적한 환자 176명을 대상으로 효능 분석이 이뤄졌다. 환자들에게는 지팔러티닙 100mg가 1일 2회가 투여됐으며, 뇌전이 병력이 있는 환자도 절반 가량(41%) 포함됐다. 결과적으로 아시아 환자에서 전체 반응률(ORR)은 33%, ROW 환자는 37%로 두 군 간 큰 차이가 없었다. 반응지속기간(DOR)은 아시아군 8.3개월, ROW군 10.5개월, 무진행생존기간(PFS)은 아시아군 9.5개월 ROW군 9.0개월로 거의 동일한 효능 곡선을 보였다. 전체생존기간(OS)에서는 아시아군은 아직 중앙값에 도달하지 않았으며, ROW군은 24개월로 나타났다. 연구진은 "아시아와 비아시아 모두에서 지팔러티닙이 임상적으로 의미 있는 일관된 반응을 보였다"고 평가했다. 안전성도 두 군 간 특별한 차이가 보이지 않았다. 가장 흔한 이상반응은 조갑주위염, 발진, 피부 건조, 구내염, 설사 등이었으며, 대부분의 타이로신키나제억제제(TKI) 계열에서 관리 가능한 수준이었다. 아시아 환자들이 표적치료제에서 피부·손발 피부독성 등 일부 이상반응이 더 빈번한 경향이 있는 점을 고려해도, 지팔러티닙의 내약성은 충분히 양호했다는 분석이다. 로스 수(Ross A. Soo) 싱가포르 국립암센터 교수는 "지팔러티닙은 아시아 환자에서도 글로벌 환자군과 동등한 효능을 보이며 새로운 치료 옵션으로서의 가능성을 확인했다"며 "경구제라는 점은 치료 지속성과 접근성 측면에서도 의미가 크다"고 설명했다. 다이호약품과 컬리넌 테라퓨틱스는 임상 결과를 바탕으로 미국에서 신약허가신청(NDA) 절차에 돌입했다.2025-12-08 06:00:55손형민 기자
새로운 엑손20 폐암 신약 등장하나…'지팔러티닙' 성과[싱가포르=손형민 기자] 일본 다이호약품과 미국 컬리넌 테라퓨틱스가 공동개발 중인 경구 EGFR 엑손20 삽입 변이 표적치료제 '지팔러티닙(zipalertinib)'이 아시아 환자군에서 일관된 효능을 보이며, 현재 이 영역의 사실상 유일한 허가 치료제인 얀센의 '리브리반트(아미반타맙)'에 대한 유력한 대항마로 떠오르고 있다. 8일 관련 업계에 따르면 최근 싱가포르에서 개최된 유럽종양학회 연례학술대회 아시아 'ESMO ASIA 2025'에서는 지팔러티닙의 임상 성과가 소개됐다. 이번 분석은 미국임상종양학회(ASCO) 2025에서 확인된 초기 데이터의 아시아 하위군 분석으로, 엑손20 변이 비소세포폐암에서 지팔러티닙의 실제 임상적 효용을 평가했다. EGFR 엑손20 삽입 변이 비소세포폐암은 아시아에서 유병률이 상대적으로 높은 변이임에도 치료 옵션이 제한돼 왔다. 다케다의 '엑스키비티(모보서티닙)' 철수 이후 시장에는 리브리반트 만이 남아 있어 새로운 약제에 대한 미충족 수요가 컸다. 이러한 상황에서 경구 복용이 가능한 지팔러티닙의 아시아 하위분석 결과는 업계의 관심을 끌기 충분하다는 평가가 나온다. 연구에는 총 137명이 등록됐으며, 이 중 아시아 환자 107명, 기타 지역(ROW) 30명이 치료를 받았다. 최소 8개월 이상 추적한 환자 176명을 대상으로 효능 분석이 이뤄졌다. 환자들에게는 지팔러티닙 100mg가 1일 2회가 투여됐으며, 뇌전이 병력이 있는 환자도 절반 가량(41%) 포함됐다. 결과적으로 아시아 환자에서 전체 반응률(ORR)은 33%, ROW 환자는 37%로 두 군 간 큰 차이가 없었다. 반응지속기간(DOR)은 아시아군 8.3개월, ROW군 10.5개월, 무진행생존기간(PFS)은 아시아군 9.5개월 ROW군 9.0개월로 거의 동일한 효능 곡선을 보였다. 전체생존기간(OS)에서는 아시아군은 아직 중앙값에 도달하지 않았으며, ROW군은 24개월로 나타났다. 연구진은 "아시아와 비아시아 모두에서 지팔러티닙이 임상적으로 의미 있는 일관된 반응을 보였다"고 평가했다. 안전성도 두 군 간 특별한 차이가 보이지 않았다. 가장 흔한 이상반응은 조갑주위염, 발진, 피부 건조, 구내염, 설사 등이었으며, 대부분의 타이로신키나제억제제(TKI) 계열에서 관리 가능한 수준이었다. 아시아 환자들이 표적치료제에서 피부·손발 피부독성 등 일부 이상반응이 더 빈번한 경향이 있는 점을 고려해도, 지팔러티닙의 내약성은 충분히 양호했다는 분석이다. 로스 수(Ross A. Soo) 싱가포르 국립암센터 교수는 "지팔러티닙은 아시아 환자에서도 글로벌 환자군과 동등한 효능을 보이며 새로운 치료 옵션으로서의 가능성을 확인했다"며 "경구제라는 점은 치료 지속성과 접근성 측면에서도 의미가 크다"고 설명했다. 다이호약품과 컬리넌 테라퓨틱스는 임상 결과를 바탕으로 미국에서 신약허가신청(NDA) 절차에 돌입했다.2025-12-08 06:00:55손형민 기자 -
 렉라자 병용, EGFR 양성 폐암서 OS 이점 재확인[싱가포르=손형민 기자] EGFR 변이 비소세포폐암의 1차 치료에서 리브리반트+렉라자 병용요법이 전체 환자군에 이어 아시아 환자에서도 명확한 생존 혜택을 입증했다. 글로벌 임상3상 MARIPOSA 연구의 아시아 하위분석 결과, 병용요법은 타그리소 대비 전체생존기간(OS)을 개선하며 '새로운 표준치료'라는 평가를 다시 한 번 확인했다. 폐암 발생의 약 60%가 아시아에서 나타나고, 특히 EGFR 변이 빈도가 서양보다 월등히 높은 지역적 특성을 고려하면 이번 결과는 실제 임상 적용성 측면에서 의미가 크다는 분석이다. 6일 ESMO ASIA 2025 현장에서는 '리브리반트(아미반타맙)+렉라자(레이저티닙)'의 유효성과 안전성을 평가한 임상3상 MARIPOSA 연구의 아시아군 분석 결과가 소개됐다. 렉라자는 유한양행이 개발한 EGFR 양성 비소세포폐암 신약으로 엑손 19, 엑손 21(L858R)을 타깃하는 3세대 타이로신키나제억제제(TKI)다. 존슨앤드존슨은 렉라자의 글로벌 판권을 확보해 엑손 20과 MET 변이를 타깃하는 표적치료옵션인 리브리반트와의 병용요법 유효성을 평가하는 임상 연구를 진행해 왔다. 해당 임상에서 리브리반트+렉라자군은 '타그리소(오시머티닙)' 단독요법군 대비 통계적으로 유의한 생존기간 개선 효과를 보였다 MARIPOSA 연구에는 총 858명이 참여했으며 이 중 501명이 아시아 환자였다. 중앙 추적기간 38.7개월 시점 분석에서 리브리반트·렉라자 병용요법은 아시아 환자에서 사망위험을 26% 낮췄다. 병용군의 OS 중앙값은 도달하지 않은 반면 타그리소군은 38.4개월로 나타나, 두 약제를 병용할 경우 생존 이득이 1년 이상일 것으로 연구진은 추정했다. 36개월 생존율도 병용요법이 61%로 타그리소 대비 더 높게 유지됐다. 아시아 환자는 EGFR 변이가 흔하고 발병 특성도 서양과 다르다는 점에서 치료전략 변경이 임상 현장에 미치는 영향이 크다. 이번 분석에서 글로벌 전체 결과와 동일한 생존 개선 효과가 확인되면서 리브리반트·렉라자 병용요법은 동양인 실임상에서도 충분한 효과를 발휘한다는 점을 재확인하게 됐다. 연구 발표자인 히데토시 하야시 일본 긴키의대 교수는 "병용요법은 아시아 환자에서도 뚜렷한 사망위험 감소 혜택을 보였고 이는 새로운 표준치료로 자리 잡아야 함을 보여주는 임상적 메시지"라며 "EGFR 변이 폐암에서 장기 생존을 가능하게 하는 핵심 치료전략으로 확립되고 있다"고 평가했다. 리브리반트·렉라자 병용요법은 이미 미국과 유럽, 한국·일본·중국 등 주요 국가에서 1차 치료제로 승인돼 있다. 특히 EGFR 변이가 높은 국내 환자 특성을 고려하면 이번 아시아 분석은 실제 진료지침과 임상 선택에 큰 영향을 미칠 것으로 보인다. 하야시 교수는 "EGFR 변이 폐암의 미충족 수요는 장기 생존률을 높이는 것"이라며 "이번 결과는 치료 패러다임이 단일 표적치료제 중심에서 병용요법 중심으로 이동하고 있음을 보여준다"고 설명했다.2025-12-06 14:23:14손형민 기자
렉라자 병용, EGFR 양성 폐암서 OS 이점 재확인[싱가포르=손형민 기자] EGFR 변이 비소세포폐암의 1차 치료에서 리브리반트+렉라자 병용요법이 전체 환자군에 이어 아시아 환자에서도 명확한 생존 혜택을 입증했다. 글로벌 임상3상 MARIPOSA 연구의 아시아 하위분석 결과, 병용요법은 타그리소 대비 전체생존기간(OS)을 개선하며 '새로운 표준치료'라는 평가를 다시 한 번 확인했다. 폐암 발생의 약 60%가 아시아에서 나타나고, 특히 EGFR 변이 빈도가 서양보다 월등히 높은 지역적 특성을 고려하면 이번 결과는 실제 임상 적용성 측면에서 의미가 크다는 분석이다. 6일 ESMO ASIA 2025 현장에서는 '리브리반트(아미반타맙)+렉라자(레이저티닙)'의 유효성과 안전성을 평가한 임상3상 MARIPOSA 연구의 아시아군 분석 결과가 소개됐다. 렉라자는 유한양행이 개발한 EGFR 양성 비소세포폐암 신약으로 엑손 19, 엑손 21(L858R)을 타깃하는 3세대 타이로신키나제억제제(TKI)다. 존슨앤드존슨은 렉라자의 글로벌 판권을 확보해 엑손 20과 MET 변이를 타깃하는 표적치료옵션인 리브리반트와의 병용요법 유효성을 평가하는 임상 연구를 진행해 왔다. 해당 임상에서 리브리반트+렉라자군은 '타그리소(오시머티닙)' 단독요법군 대비 통계적으로 유의한 생존기간 개선 효과를 보였다 MARIPOSA 연구에는 총 858명이 참여했으며 이 중 501명이 아시아 환자였다. 중앙 추적기간 38.7개월 시점 분석에서 리브리반트·렉라자 병용요법은 아시아 환자에서 사망위험을 26% 낮췄다. 병용군의 OS 중앙값은 도달하지 않은 반면 타그리소군은 38.4개월로 나타나, 두 약제를 병용할 경우 생존 이득이 1년 이상일 것으로 연구진은 추정했다. 36개월 생존율도 병용요법이 61%로 타그리소 대비 더 높게 유지됐다. 아시아 환자는 EGFR 변이가 흔하고 발병 특성도 서양과 다르다는 점에서 치료전략 변경이 임상 현장에 미치는 영향이 크다. 이번 분석에서 글로벌 전체 결과와 동일한 생존 개선 효과가 확인되면서 리브리반트·렉라자 병용요법은 동양인 실임상에서도 충분한 효과를 발휘한다는 점을 재확인하게 됐다. 연구 발표자인 히데토시 하야시 일본 긴키의대 교수는 "병용요법은 아시아 환자에서도 뚜렷한 사망위험 감소 혜택을 보였고 이는 새로운 표준치료로 자리 잡아야 함을 보여주는 임상적 메시지"라며 "EGFR 변이 폐암에서 장기 생존을 가능하게 하는 핵심 치료전략으로 확립되고 있다"고 평가했다. 리브리반트·렉라자 병용요법은 이미 미국과 유럽, 한국·일본·중국 등 주요 국가에서 1차 치료제로 승인돼 있다. 특히 EGFR 변이가 높은 국내 환자 특성을 고려하면 이번 아시아 분석은 실제 진료지침과 임상 선택에 큰 영향을 미칠 것으로 보인다. 하야시 교수는 "EGFR 변이 폐암의 미충족 수요는 장기 생존률을 높이는 것"이라며 "이번 결과는 치료 패러다임이 단일 표적치료제 중심에서 병용요법 중심으로 이동하고 있음을 보여준다"고 설명했다.2025-12-06 14:23:14손형민 기자 -
 HER2 폐암 표적항암제, 아시아 임상서 나란히 성과[싱가포르=손형민 기자] HER2 변이 비소세포폐암 신약들이 아시아 환자에게 나란히 효과를 보였다. 바이엘과 베링거인겔하임은 각각 '하이어누오(세바버티닙)', '허넥세오스(존거티닙)'의 아시아 임상 데이터를 공개하며 경쟁 구도에 본격 합류했다. 기존 엔허투 이후 새로운 치료옵션들이 모두 아시아 환자에서 일관된 항종양 효과와 예측 가능한 안전성을 확인하며, 향후 HER2 변이 폐암의 치료 전략 변화에 중요한 변곡점이 될 것으로 전망된다. 5일 싱가포르에서 개최된 ESMO ASIA 2025에서 바이엘은 최근 미국 식품의약국(FDA) 승인을 획득한 경구 HER2 표적치료제 하이어누오의 아시아 환자 데이터를 공개했다. 이번에 공개된 임상은 피보탈 연구인 SOHO-01의 코호트 D·E·F에 참여한 아시아 환자 140명을 대상으로 한 중간 분석 결과다. 연구에 따르면 하이어누오는 이전 항암 경험이 있는 환자(D)와 1차 치료 환자(F) 모두에서 일관된 효과를 보였다. 특히 1차 치료군의 객관적반응률(ORR)은 66.7%, 이전 치료를 받은 환자 중 HER2 타깃 치료 경험이 없는 코호트 D에서도 61.4%에 달하는 반응률을 기록했다. 기존 HER2 ADC 치료를 받은 코호트 E에서도 46.9%의 반응률이 확인돼, 선행 치료 유형과 관계없이 의미 있는 항종양 효과를 보인 셈이다. 반응지속기간(DOR) 역시 D코호트에서 12.6개월, E코호트에서 8.5개월로 나타났으며, 1차 치료군(F)은 데이터 검열로 인해 정확한 중앙값 산출이 어렵지만 최소 8개월 이상 유지된 반응이 확인됐다. 아시아 환자들의 특징도 뚜렷했다. 전체의 70~86%가 비흡연자, 60%가 넘는 비율이 여성 환자였으며, 이는 기존 연구에서 반복적으로 보고된 HER2 변이 폐암의 동아시아 특성과 일치한다. 평균 연령은 59~66세로, 실제 임상현장에서의 환자 구성을 반영하는 것으로 평가됐다. 안전성 분석에서는 예상 가능한 HER 계열 TKI 프로필을 보였다. 약물이상반응(TRAEs)은 99.3%에서 보고됐지만 대부분(68.6%)이 1~2등급이었다. 가장 흔한 이상반응은 설사(76.4%)였으며, 이 중 3등급은 11.4% 수준이었다. 용량 감량은 27.1%, 중단은 3.6%에서 발생했다. 특히 동일 HER2 표적 약물군에서 주의가 필요한 간질성폐질환(ILD)이 단 한 건도 보고되지 않은 점은 하이어누오의 안전성 강점으로 주목된다. HER2 변이 폐암은 전체 비소세포폐암의 2~4%에 불과한 희소 암종이지만, 하이어누오를 비롯해 엔허투, 등 신약 진입으로 글로벌 경쟁이 빠르게 뜨거워지는 분야다. 이번 하이어누오의 아시아 데이터는 1차 치료제 가능성, 선행 치료와 관계없는 일관된 반응률, 관리 가능한 안전성을 동시에 보여주며 HER2 변이 폐암 치료 전략 변화에 또 하나의 중요한 축이 부상하고 있음을 시사한다. 발표를 맡은 다니엘 샤오 웽 탄 싱가포르 국립암센터 교수는 "아시아 환자에서 확인된 내구성 있는 반응과 예측 가능한 안전성은 하이어누오의 치료 옵션으로서의 가능성을 뒷받침한다"며 "HER2 변이 폐암 환자들의 선택지를 넓히는 데 기여할 수 있을 것"이라고 강조했다. 베링거 '허넥세오스' 아시아 환자 대상 ORR 70% 상회 하이어누오에 이어 베링거인겔하임의 HER2 표적치료제 허넥세오스 역시 아시아 환자에서 강력한 치료 효과를 확인하며 HER2 변이 폐암 시장 경쟁을 더욱 가열시키고 있다. 허넥세오스는 HER2를 선택적으로 억제하면서 야생형 EGFR은 억제하지 않는 특성을 갖고 있어 기존 HER 계열 치료제에서 문제가 됐던 독성을 최소화한 것이 특징이다. 이 약물은 이미 미국 FDA 승인을 받았고, 중국에서는 혁신신약 지정을 획득하며 개발 가속화를 인정받았다. 이번 ESMO ASIA에서는 글로벌 임상1b상 Beamion LUNG-1 연구 중 사전 전신항암치료를 받은 HER2 변이 비소세포폐암 환자를 대상으로 한 코호트 1의 아시아 하위 분석 결과가 발표됐다. 허넥세오스는 중간 분석 이후 1일 120mg 단일투여 용량으로 확정됐으며, 독립중앙검토(BICR)에 기반한 ORR, DOR, 무진행생존기간(PFS) 등을 평가했다. 총 75명의 글로벌 코호트 중 동아시아 환자는 39명로로 중국 18명, 한국 12명, 일본 9명이 포함됐다. 분석 결과 동아시아 환자 전체의 ORR은 76.9%, 질병조절률(DCR)은 100%로 나타났다. 동아시아 환자군의 DOR 중앙값은 14.1개월, PFS 중앙값은 15.5개월로 보고돼, 이전 치료 경험이 있는 HER2 변이 환자에서도 안정적이고 장기적인 효과가 가능함을 시사했다. 특히 중국 환자군에서 ORR 83.3%, DCR 100%를 기록하며 더욱 높은 반응률을 보였다는 점도 주목된다. 중국 환자 중 일부에서 DOR 14.1개월이 관찰됐고, PFS 역시 15.5개월로 전체 동아시아군과 동일한 경향을 보였다. HER2 변이 폐암의 치료 반응이 인종적·지역적 차이에 민감할 수 있다는 점을 고려하면, 이번 결과는 아시아 환자에서 허넥세오스의 경쟁력을 분명히 보여주는 근거로 해석된다. 안전성 역시 양호한 편이었다. 전체 아시아 환자 중 약물이상반응은 92%, 이 중 중등도 이상(≥3등급)은 18%에서 발생했다. 가장 흔한 이상반응은 설사(38%)였으며, 대부분 1등급으로 관리 가능 수준이었다. 특히 HER2 계열 약물에서 문제가 돼온 약물 관련 간질성폐질환(ILD)이 한 건도 보고되지 않았다는 점은 허넥세오스의 안전성 강점을 뒷받침하는 결과다. 연구진은 "허넥세오스는 이미 국제학술지 New England Journal of Medicine에 글로벌 데이터가 발표되며 기전의 확실성과 임상적 가치를 인정받았고, 이번 아시아 데이터는 그 결과와 일관된 흐름을 보였다"라며 "강력한 반응률, 1년 이상 유지되는 내구성, 낮은 중단률과 예측 가능한 안전성은 허넥세오스가 HER2 변이 비소세포폐암에서 중요한 표적 치료제로 자리 잡을 가능성을 높이고 있다"라고 강조했다.2025-12-06 06:00:55손형민 기자
HER2 폐암 표적항암제, 아시아 임상서 나란히 성과[싱가포르=손형민 기자] HER2 변이 비소세포폐암 신약들이 아시아 환자에게 나란히 효과를 보였다. 바이엘과 베링거인겔하임은 각각 '하이어누오(세바버티닙)', '허넥세오스(존거티닙)'의 아시아 임상 데이터를 공개하며 경쟁 구도에 본격 합류했다. 기존 엔허투 이후 새로운 치료옵션들이 모두 아시아 환자에서 일관된 항종양 효과와 예측 가능한 안전성을 확인하며, 향후 HER2 변이 폐암의 치료 전략 변화에 중요한 변곡점이 될 것으로 전망된다. 5일 싱가포르에서 개최된 ESMO ASIA 2025에서 바이엘은 최근 미국 식품의약국(FDA) 승인을 획득한 경구 HER2 표적치료제 하이어누오의 아시아 환자 데이터를 공개했다. 이번에 공개된 임상은 피보탈 연구인 SOHO-01의 코호트 D·E·F에 참여한 아시아 환자 140명을 대상으로 한 중간 분석 결과다. 연구에 따르면 하이어누오는 이전 항암 경험이 있는 환자(D)와 1차 치료 환자(F) 모두에서 일관된 효과를 보였다. 특히 1차 치료군의 객관적반응률(ORR)은 66.7%, 이전 치료를 받은 환자 중 HER2 타깃 치료 경험이 없는 코호트 D에서도 61.4%에 달하는 반응률을 기록했다. 기존 HER2 ADC 치료를 받은 코호트 E에서도 46.9%의 반응률이 확인돼, 선행 치료 유형과 관계없이 의미 있는 항종양 효과를 보인 셈이다. 반응지속기간(DOR) 역시 D코호트에서 12.6개월, E코호트에서 8.5개월로 나타났으며, 1차 치료군(F)은 데이터 검열로 인해 정확한 중앙값 산출이 어렵지만 최소 8개월 이상 유지된 반응이 확인됐다. 아시아 환자들의 특징도 뚜렷했다. 전체의 70~86%가 비흡연자, 60%가 넘는 비율이 여성 환자였으며, 이는 기존 연구에서 반복적으로 보고된 HER2 변이 폐암의 동아시아 특성과 일치한다. 평균 연령은 59~66세로, 실제 임상현장에서의 환자 구성을 반영하는 것으로 평가됐다. 안전성 분석에서는 예상 가능한 HER 계열 TKI 프로필을 보였다. 약물이상반응(TRAEs)은 99.3%에서 보고됐지만 대부분(68.6%)이 1~2등급이었다. 가장 흔한 이상반응은 설사(76.4%)였으며, 이 중 3등급은 11.4% 수준이었다. 용량 감량은 27.1%, 중단은 3.6%에서 발생했다. 특히 동일 HER2 표적 약물군에서 주의가 필요한 간질성폐질환(ILD)이 단 한 건도 보고되지 않은 점은 하이어누오의 안전성 강점으로 주목된다. HER2 변이 폐암은 전체 비소세포폐암의 2~4%에 불과한 희소 암종이지만, 하이어누오를 비롯해 엔허투, 등 신약 진입으로 글로벌 경쟁이 빠르게 뜨거워지는 분야다. 이번 하이어누오의 아시아 데이터는 1차 치료제 가능성, 선행 치료와 관계없는 일관된 반응률, 관리 가능한 안전성을 동시에 보여주며 HER2 변이 폐암 치료 전략 변화에 또 하나의 중요한 축이 부상하고 있음을 시사한다. 발표를 맡은 다니엘 샤오 웽 탄 싱가포르 국립암센터 교수는 "아시아 환자에서 확인된 내구성 있는 반응과 예측 가능한 안전성은 하이어누오의 치료 옵션으로서의 가능성을 뒷받침한다"며 "HER2 변이 폐암 환자들의 선택지를 넓히는 데 기여할 수 있을 것"이라고 강조했다. 베링거 '허넥세오스' 아시아 환자 대상 ORR 70% 상회 하이어누오에 이어 베링거인겔하임의 HER2 표적치료제 허넥세오스 역시 아시아 환자에서 강력한 치료 효과를 확인하며 HER2 변이 폐암 시장 경쟁을 더욱 가열시키고 있다. 허넥세오스는 HER2를 선택적으로 억제하면서 야생형 EGFR은 억제하지 않는 특성을 갖고 있어 기존 HER 계열 치료제에서 문제가 됐던 독성을 최소화한 것이 특징이다. 이 약물은 이미 미국 FDA 승인을 받았고, 중국에서는 혁신신약 지정을 획득하며 개발 가속화를 인정받았다. 이번 ESMO ASIA에서는 글로벌 임상1b상 Beamion LUNG-1 연구 중 사전 전신항암치료를 받은 HER2 변이 비소세포폐암 환자를 대상으로 한 코호트 1의 아시아 하위 분석 결과가 발표됐다. 허넥세오스는 중간 분석 이후 1일 120mg 단일투여 용량으로 확정됐으며, 독립중앙검토(BICR)에 기반한 ORR, DOR, 무진행생존기간(PFS) 등을 평가했다. 총 75명의 글로벌 코호트 중 동아시아 환자는 39명로로 중국 18명, 한국 12명, 일본 9명이 포함됐다. 분석 결과 동아시아 환자 전체의 ORR은 76.9%, 질병조절률(DCR)은 100%로 나타났다. 동아시아 환자군의 DOR 중앙값은 14.1개월, PFS 중앙값은 15.5개월로 보고돼, 이전 치료 경험이 있는 HER2 변이 환자에서도 안정적이고 장기적인 효과가 가능함을 시사했다. 특히 중국 환자군에서 ORR 83.3%, DCR 100%를 기록하며 더욱 높은 반응률을 보였다는 점도 주목된다. 중국 환자 중 일부에서 DOR 14.1개월이 관찰됐고, PFS 역시 15.5개월로 전체 동아시아군과 동일한 경향을 보였다. HER2 변이 폐암의 치료 반응이 인종적·지역적 차이에 민감할 수 있다는 점을 고려하면, 이번 결과는 아시아 환자에서 허넥세오스의 경쟁력을 분명히 보여주는 근거로 해석된다. 안전성 역시 양호한 편이었다. 전체 아시아 환자 중 약물이상반응은 92%, 이 중 중등도 이상(≥3등급)은 18%에서 발생했다. 가장 흔한 이상반응은 설사(38%)였으며, 대부분 1등급으로 관리 가능 수준이었다. 특히 HER2 계열 약물에서 문제가 돼온 약물 관련 간질성폐질환(ILD)이 한 건도 보고되지 않았다는 점은 허넥세오스의 안전성 강점을 뒷받침하는 결과다. 연구진은 "허넥세오스는 이미 국제학술지 New England Journal of Medicine에 글로벌 데이터가 발표되며 기전의 확실성과 임상적 가치를 인정받았고, 이번 아시아 데이터는 그 결과와 일관된 흐름을 보였다"라며 "강력한 반응률, 1년 이상 유지되는 내구성, 낮은 중단률과 예측 가능한 안전성은 허넥세오스가 HER2 변이 비소세포폐암에서 중요한 표적 치료제로 자리 잡을 가능성을 높이고 있다"라고 강조했다.2025-12-06 06:00:55손형민 기자 -
 전이성·절제 불가능성 GIST, 광범위 억제제 '리프레티닙'Qinlock(킨록, 성분명: ripretinib, ONO Pharma)은 광범위 KIT/PDGFRA 억제제다. 2020년 미국 FDA와 2021년 EMA에서 최소 3종의 TKI 치료 후에도 질환이 진행한 성인 전이성 또는 절제 불가능한 위장관기질종양(Gastrointestinal Stromal Tumor, GIST)에 대한 4차 치료제로 승인됐다. 국내에서는 올해 7월 희귀의약품으로 지정됐다. 위장관기질종양(GIST)은 위장관 벽의 간질조직에서 발생하는 대표적인 연부조직 육종으로, 간질성 카할세포(interstitial cells of Cajal)의 발생학적·기능적 특징을 공유하는 전구세포에서 기원하는 것으로 알려져 있다. 분자생물학적 관점에서 대부분의 GIST는 KIT 또는 PDGFRA 유전자의 활성화 돌연변이를 보유하며, 이러한 변이는 주요 신호전달 경로를 지속적으로 활성화해 세포 증식, 생존, 침윤을 촉진함으로써 종양의 발병과 진행을 주도한다. 한편 GIST는 위장관 어느 부위에서도 발생할 수 있으며, 내시경으로 관찰되는 점막층이 아닌 그 아래의 점막하층이나 근육층에서 기원하기 때문에 조기 발견이 어렵다. 대부분은 양성으로 진단되지만 약 20~30%는 악성으로 진행할 수 있다. 증상은 종양이 커지거나 암세포가 점막하층 또는 근육층을 뚫고 점막을 침범할 때 시작되며, 복통이 발생하거나 경우에 따라 장폐색을 유발하기도 한다. 전이성 또는 절제 불가능한 GIST의 치료 패러다임은 표적치료제(tyrosine kinase inhibitor, TKI)의 등장 이후 근본적으로 변화하였다. 2001년 도입된 이마티닙(Imatinib)은 기존 세포독성 화학요법에 반응하지 않던 GIST 환자의 생존 기간을 획기적으로 연장시키며 분자표적치료 시대를 열었다. 이후 수니티닙(Sunitinib), 레고라티닙(Regorafenib), 리프레티닙(Ripretinib) 등 다양한 TKI가 연속적으로 도입되면서 치료 순차 전략이 구체화되었으나, 획득 내성(acquired resistance)은 여전히 해결되지 않은 주요 임상적 과제로 남아 있다. 이에 따라 약제 순서의 최적화, 병용치료 전략, 새로운 분자 표적의 발굴 등에 대한 연구가 활발히 진행되고 있다. 킨록은 INVICTUS 임상 3상 연구를 통해 유효성을 입증하였다. 총 129명의 GIST 환자를 대상으로 한 해당 연구에서 리프레티닙 투여군의 무진행생존기간(PFS) 중앙값은 6.3개월로, 위약군의 1.0개월 대비 현저한 개선을 보였다. 또한 질병 진행 또는 사망 위험을 약 85% 감소시켜 통계적으로 유의한 치료 효과를 확인하였다. 전이성 또는 절제 불가능한 위장관기질종양(Gastrointestinal stromal tumor, GIST)는 어떤 질환인가? 위장관기질종양(GIST)은 소화관 벽에 위치한 특수 신경세포인 카할 간질세포(interstitial cells of Cajal, ICC)에서 기원하는 드문 중간엽성 종양(mesenchymal tumor)이다. ICC는 자율신경계의 일부로 위장관 고유근층 내에서 조율 세포(pacemaker cell) 역할을 수행하며, 위장관 연동운동을 조절하는 기능을 담당한다. GIST의 발생 부위는 위가 약 60%, 소장이 약 30%로 가장 흔하며, 드물게 결장·직장·식도에서도 발생한다. 장간막이나 대망(greater omentum) 등 위장관 외부에서도 발생할 수 있으며, 이러한 경우는 장외(extra-gastrointestinal) GIST로 분류된다. GIST는 KIT(Kinase Insert Domain-containing Receptor Tyrosine Kinase) 또는 혈소판유래성장인자수용체 알파(Platelet-Derived Growth Factor Receptor Alpha, PDGFRA) 유전자의 활성화 돌연변이에 의해 발생하는 것으로 알려져 있다. 연간 발생률은 인구 백만 명당 약 10–15건으로 추정되며, 주로 50~70대에서 진단된다. KIT(CD117) 또는 PDGFRA 돌연변이는 전체 산발성 GIST의 약 85%에서 관찰되며, 티로신 키나제 수용체의 구성적 활성화를 통해 과형성과 종양 발생을 유도한다. 대부분은 후천적(somatic) 변이지만, 드물게 이러한 돌연변이가 유전되어 가족성 GIST를 일으킬 수 있다. 한편 이러한 주요 변이를 보유하지 않는 야생형(wild-type) GIST는 NF1, BRAF, HRAS 등 다양한 분자 변이를 포함하는 이질적 집단이며, 신경섬유종증 1형, Carney triad, Carney-Stratakis syndrome 등 특정 종양 증후군과 연관되기도 한다. 조직병리학적으로 GIST는 방추형, 상피양 또는 혼합형 세포 형태를 보이며, 면역조직화학적으로 KIT(CD117)와 DOG1(Discovered On GIST-1) 양성이 특징적이다. 임상 증상은 비특이적이며, 모호한 복부 불편감, 위장관 출혈, 조기 포만감, 혹은 촉지 가능한 종괴 등으로 다양하게 나타날 수 있다. 진단에는 조영 CT 또는 MRI, 내시경 초음파를 통한 조직 채취, 그리고 분자 진단을 위한 유전자 돌연변이 분석이 포함된다. 치료 결정 시 종양의 크기, 해부학적 위치, 유사분열지수, 분자 변이 등이 종합적으로 고려된다. 국소 질환에서는 음성 절제연(R0 resection)을 확보한 수술적 절제가 기본 치료이며, 방사선 치료는 역할이 제한적이지만 일부 진행성 질환에서 증상 완화 목적으로 사용될 수 있다. 임상적으로 GIST는 초기 단계에서 외과적 절제를 통해 완치를 기대할 수 있으나, 종양의 위치·크기·주변 장기 침윤 여부에 따라 완전 절제(R0)가 불가능한 경우가 적지 않다. 또한 진단 시 이미 간 또는 복막 전이가 동반된 사례가 흔하며, 이러한 전이성 또는 절제 불가능한 GIST는 더 이상 수술 중심의 국소치료로는 관리가 어렵고, 장기적인 전신 치료를 필요로 하는 만성적·재발성 종양의 특성을 보인다. 실제로 수술이 가능하더라도 광범위 절제가 필요하거나 주요 장기 기능 손상의 위험이 높아 근치적 수술의 이점이 기대되기 어려운 경우 ‘절제 불가능(unresectable)’ 범주로 분류되며, 이는 전이성 GIST와 동일한 치료 전략을 적용해야 하는 임상적 상황으로 간주된다. 이와 같은 배경에서 티로신 키나제 억제제(TKI)의 도입은 GIST 전신 치료의 패러다임을 근본적으로 변화시켰다. 이마티닙(Imatinib)은 진행성·절제 불가능·전이성 GIST의 1차 치료제로 사용되며, 환자의 생존율을 의미 있게 향상시켰다. KIT(CD117) 또는 PDGFRA 돌연변이란 무엇인가? KIT(CD117) 또는 PDGFRA 돌연변이는 위장관 기질 종양(GIST)의 발생을 유도하는 핵심 분자 이상으로, 두 유전자가 암호화하는 수용체 티로신 키나제(receptor tyrosine kinase, RTK)에 구성적 활성화(activating mutation)를 일으키는 병적 변화이다. KIT 돌연변이는 전체 GIST의 약 70–80%, PDGFRA 돌연변이는 약 10–15%에서 발견되며, 이 두 유전자의 활성화 돌연변이가 전체 GIST의 약 85–90%를 차지하는 대표적 분자 병인으로 알려져 있다. 특히 KIT 엑손 11, PDGFRA 엑손 18(D842V 등)의 특정 변이는 단백질 구조적 안정성과 자가활성화 억제 기전을 교란하여 종양 발생을 직접적으로 촉진한다. 동시에 이러한 변이들은 이마티닙을 포함한 여러 티로신 키나제 억제제(tyrosine kinase inhibitor,TKI)에 대한 약물 반응성을 결정하는 중요한 예측 인자로 기능한다. 정상 상태에서 KIT과 PDGFRA는 성장인자 자극에 의해 제한적으로 활성화되며, 세포의 생존·증식·분화·이동을 정교하게 조절하는 신호전달 체계의 중심적 역할을 수행한다. 그러나 활성화 돌연변이가 발생하면 리간드 결합과 무관하게 수용체가 지속적으로 활성화되어, RAS–RAF–MAPK, PI3K–AKT, STAT 등 하위 신호 경로를 과도하게 자극함으로써 비조절적 세포 증식과 항아폽토시스 신호가 강화되고, 결국 종양 형성이 촉진된다. 또한 KIT 엑손 9, 11, 13·14, 17·18 및 PDGFRA 엑손 18 돌연변이 등은 단백질의 활성화 루프와 구조적 균형을 변화시켜 수용체가 비활성 상태로 유지되지 못하고 지속적으로 ‘on’ 상태를 유지하게 만드는 중요한 분자적 기전을 제공한다. 이처럼 KIT 또는 PDGFRA 돌연변이는 GIST 발생을 유도하는 근본 병인일 뿐 아니라, 돌연변이의 위치와 종류에 따라 약물 감수성과 내성 패턴이 뚜렷하게 달라지므로 임상적 치료 전략 전반을 좌우한다. 실제로 이마티닙을 비롯한 TKI의 반응성은 돌연변이 유형에 따라 큰 차이를 보이며, 일부 변이는 매우 좋은 초기 반응을 보이지만, 다른 변이는 고도의 내성을 나타낸다. 티로신키나제 억제제(Tyrosine kinase inhibitor, TKI)의 작동 원리는? 티로신 키나제는 세포 외부의 신호를 세포 내부로 전달하는 핵심 효소로, 활성화 여부에 따라 다양한 성장·분화 경로가 조절된다. 이 효소는 두 개의 판이 맞물린 형태를 이루는 상·하부 로브(N-lobe, C-lobe)를 기본 골격으로 하며, 두 로브 사이의 좁은 틈은 ATP가 결합하는 중심 자리를 형성한다. ATP가 이 틈에 정확히 결합하면 인산전달 반응이 활성화되고, 이러한 구조적 배치가 유지될 때 정상적인 신호전달이 지속된다. 티로신 키나제의 활성 상태는 두 가지 주요 구조 스위치에 의해 정의된다. 첫 번째는 DFG(Aspartate–Phenylalanine–Glycine)라 불리는 스위치로, 이 잔기가 안쪽을 향하면 활성형(DFG-in), 바깥으로 뒤집히면 비활성형(DFG-out)을 형성한다. 두 번째는 αC-helix로, 이 구조가 안쪽으로 향하면 활성 배치를, 바깥으로 이동하면 비활성 배치를 이룬다. 두 스위치는 독립적으로 움직이지만, 어느 하나라도 비활성 방향으로 전환되면 전체 효소는 효과적으로 ‘잠긴’ 형태가 된다. ATP 결합 틈은 전면부와 후면부로 나눌 수 있다. 앞쪽 공간은 ATP가 결합하는 전통적인 자리로, 대부분의 억제제가 공유하는 결합 부위이다. 반면 뒤쪽 공간(back pocket)은 DFG가 바깥으로 뒤집힌 비활성 상태에서만 열리는 특수한 포켓으로, 억제제의 결합 방식 차이를 결정하는 중요한 구조적 요소이다. Type I 억제제는 활성형(DFG-in)의 ATP 앞자리만을 점유해 ATP 접근을 차단한다. 엘로티닙(Erlotinib), 게페티닙(Gefitinib), 크리조티닙(Crizotinib), 라파티닙(Lapatinib) 등이 대표적이며, 활성 상태의 키나제에 결합하기 때문에 활성형 구조에 크게 의존한다. Type II 억제제는 ATP 앞자리뿐 아니라 DFG-out 상태에서 형성되는 뒤쪽 공간까지 함께 점유한다. 이러한 결합 방식은 비활성형을 안정적으로 고정시키며, 상대적으로 길고 굴곡진 분자 구조를 가진다. 이마티닙(Imatinib), 수니티닙(Sunitinib), 레고라티닙(Regorafenib), 리프레티닙(Ripretinib) 등이 대표적이다. 이 중 Ripretinib은 Type II 기전을 확장한 switch-control 억제제로, back pocket뿐 아니라 DFG 모티프와 αC-helix까지 동시에 고정한다. 이 기전은 ATP 경쟁 억제 수준을 넘어 키나제의 활성화 스위치 자체를 잠그는 방식으로, 다양한 돌연변이에 대해 보다 일관된 억제 효과를 보인다. 이처럼 티로신 키나제 억제제는 ATP 결합 틈의 어느 부분을, 어떤 구조 상태에서 차단하는지에 따라 Type I, Type II, switch-control 계열로 구분된다. 이러한 구조-기전적 이해는 돌연변이에 의해 발생하는 내성 패턴을 설명하며, 새로운 약물 설계의 근거가 된다. 최근에는 ATP-pocket 자체와 경쟁하지 않는 알로스테릭 기반 억제제가 개발되면서 억제제 분류는 더욱 확장되고 있다. Type III 억제제는 ATP-pocket 인접의 알로스테릭(allosteric) 포켓에 결합해 ATP와 비경쟁적으로 작용하며, 트라메티닙(Trametinib)과 코비멭닙(Cobimetinib)이 대표적이다. Type IV 억제제는 ATP 결합부와 물리적으로 떨어진 원거리 알로스테릭 포켓에 결합하며, BCR-ABL의 myristoyl 포켓을 표적하는 아시미닙(Asciminib)이 대표적이다. 이러한 원거리 결합 방식은 ATP-pocket 돌연변이에 거의 영향을 받지 않아 높은 선택성을 확보한다. Type V 억제제는 두 개 이상의 독립된 결합 부위를 동시에 점유하는 bivalent inhibitor로, ATP-pocket과 별도의 알로스테릭 포켓을 동시에 결합해 구조를 강하게 고정한다. 주로 RAF나 CDK 계열을 중심으로 전임상 연구가 진행되고 있다. 마지막으로 Type VI 억제제는 특정 아미노산(주로 Cys)에 공유 결합을 형성하는 비가역 억제제로, 오시메티닙(Osimertinib), 아파티닙(Afatinib), 이부루티닙(Ibrutinib) 등이 대표적이다. 비가역적 특성으로 인해 강력한 결합 안정성과 돌연변이 선택성을 확보할 수 있으며, 기존 competitive TKI의 내성 문제를 보완하는 중요한 전략으로 자리잡았다. 결국 Type I에서 Type VI에 이르는 분류는 티로신 키나제가 갖는 구조적 유연성과 활성 조절 메커니즘을 다양한 수준에서 겨냥하는 전략적 도구이다. ATP-pocket의 활성·비활성 상태를 이용하는 고전적 억제제부터 구조 스위치를 직접 제어하는 switch-control 계열, 그리고 알로스테릭·이중 결합·공유 결합 방식의 차세대 억제제까지 설계 전략이 확장되면서, 내성 극복과 선택성 향상 측면 모두에서 의미 있는 진전이 이루어지고 있다. 특히 KIT과 PDGFRA가 종양의 성장에 직접 관여하는 GIST와 같은 질환에서는 이러한 구조적 통찰이 치료 기전 이해뿐 아니라 전략적 약물 선택과 신약 개발의 핵심 기반이 된다. KIT/PDGFRA 억제제에는 어떤 약제가 있는가? KIT와 PDGFRA의 돌연변이는 GIST의 발생과 진행에 핵심적인 역할을 하며, 이러한 분자 기전을 표적으로 한 티로신 키나제 억제제(TKI)의 도입은 지난 20여 년간 GIST 치료 패러다임을 혁신적으로 변화시켰다. 현재까지 1차부터 3차까지의 표준 치료 전략이 확립되어 있다. 가장 먼저 승인된 이마티닙(Imatinib, GleevecⓇ)은 2002년 미국 FDA에서 전이성 또는 절제불가능 GIST의 1차 치료제로 허가되었다. 원래 BCR-ABL 융합유전자를 표적으로 개발된 만성 골수성 백혈병 치료제로, KIT, PDGFRA, ABL 등 여러 키나제의 ATP 결합 부위를 경쟁적으로 억제한다. 이러한 기전을 바탕으로 전체 GIST 환자의 약 80%에서 우수한 초기 반응을, 약 85%에서 질병 조절 효과를 나타낸다. 특히 KIT 엑손 11 변이에서 반응률이 가장 높으나, KIT 엑손 9 변이나 무변이(wild-type) 환자에서는 효과가 다소 감소한다. 반면 PDGFRA D842V 변이는 이마티닙에 대한 고도 내성을 보이므로, 치료 전략 수립 시 KIT/PDGFRA 유전자 분석은 필수적이다. 이마티닙은 탁월한 초기 효과에도 불구하고, 장기 치료 과정에서 KIT에 다양한 2차 돌연변이가 축적되면서 내성이 발생할 수 있다. 이에 따라 이마티닙 실패 후 사용할 2차 치료제로 수니티닙(Sunitinib, SutentⓇ)이 2006년 미국 FDA의 승인을 받았다. 수니티닙은 KIT과 PDGFRA 외에도 VEGFR-1/2, FLT3, RET 등 여러 티로신 키나제를 억제하는 다중표적 TKI로, 이마티닙 내성 환자에서 새로운 치료 기전을 제공한다. 임상시험에서 무진행 생존기간(PFS)을 1.5개월에서 6.3개월로 유의하게 연장시키고 전체 생존율도 개선한 바 있다. 다만 피부 색소 변화 및 피로감 등 부작용이 흔하며, 돌연변이 이질성에 따라 반응 정도가 다르게 나타날 수 있다. 레고라페닙(Regorafenib, StivargaⓇ)은 2013년 이마티닙과 수니티닙 모두 실패한 환자를 위한 3차 치료제로 FDA 승인을 받았다. 경구 다중표적 TKI로서 KIT뿐 아니라 VEGFR-2, TIE2, PDGFRβ, FGFR, RET, RAF 계열 등을 억제한다. 이로써 종양 성장에 관여하는 여러 신호전달 축을 동시에 차단할 수 있으며, 대표적인 이상반응으로 손발 피부 반응과 고혈압이 보고된다. 임상 2상에서 진행성 GIST 환자에서 중앙 PFS 10개월, 부분 반응률 12%, 안정병변 비율 66.7%를 보이며 3차 치료제로서 임상적 유효성이 입증되었다. GIST에서 KIT 또는 PDGFRA 활성화는 MAPK, PI3K–AKT, STAT3 등 다양한 하위 신호전달 경로를 자극하여 종양의 성장과 생존을 촉진한다. 이마티닙, 수니티닙, 레고라페닙은 모두 ATP 결합 부위(ATP pocket)에 경쟁적으로 결합함으로써 이러한 키나제 활성을 억제하고, 종양 진행 억제 및 생존 연장에 기여한다. 반면, PDGFRA exon 18 변이를 표적으로 하는 아바라티닙(Avapritinib, AyvakitⓇ)이나 다양한 KIT/PDGFRA 내성 돌연변이를 억제하는 리프리티닙(Ripretinib, QinlockⓇ)과 같은 신약들은 이미 해외에서 1차 또는 4차 치료제로 확립된 바 있음에도 불구하고 2025년 11월 현재 국내 GIST 적응증으로는 아직 허가·급여가 이뤄지지 않아 실제 임상 현장에서의 사용은 제한적이다. 리프레티닙은 어떤 약제인가? 리프레티닙(Ripretinib)은 이마티닙을 포함한 세 가지 이상의 티로신 키나제 억제제(TKI) 치료를 받은 성인 진행성 GIST 환자를 대상으로 2020년 5월 미국 FDA 승인을 받은 약제이다. 이 약제는 키나제의 스위치 포켓(switch pocket)과 활성화 루프(activation loop)를 동시에 조절하도록 설계된 새로운 type II switch-control kinase inhibitor로, 기존 type II 억제제의 기전을 확장한 이중 조절 구조가 특징이다. 리프레티닙은 스위치 포켓에 결합해 활성화 루프의 접근을 차단함으로써 키나제가 활성형으로 전환되는 과정을 억제한다. 이러한 기전은 단순히 ATP 결합 부위를 차단하는 수준을 넘어 활성화 스위치를 직접 잠그는 방식으로, 다양한 하위 신호전달 경로를 효과적으로 억제한다. 더불어 활성화 루프 기반의 2차 내성 돌연변이를 포함해, 기존 type I 억제제로는 표적하기 어려웠던 광범위한 KIT/PDGFRA 돌연변이를 포괄적으로 억제하도록 설계되었다. 한편 KIT exon 11 또는 PDGFRA exon 18과 같이 키나제 구조 안정성 자체를 변화시키는 특정 변이는 억제제 타입에 따라 임상 반응성이 달라질 수 있어, 치료 전략 수립 시 중요한 고려 요소가 된다. 리프레티닙은 전임상 단계에서 GIST 및 비만세포증 모델에서 세포 증식 억제 및 세포사멸 유도를 통해 강력한 항종양 활성을 확인하였다. 또한 초기 TKI와 비교했을 때 야생형뿐 아니라 다양한 KIT 및 PDGFRA 돌연변이에 대해 훨씬 넓은 억제 스펙트럼을 보였으며, 특히 기존 약제에 고도의 내성을 나타내는 PDGFRA exon 18 D842V 변이에서도 우수한 억제 활성이 입증되었다. 현재 전이성 또는 절제 불가능한 위장관기질종양(GIST)에 대한 국내 급여 기준은 어떠한가? GIST의 국내 치료 환경은 분자표적치료제의 도입과 건강보험 제도의 정비를 통해 점차 체계화되어 왔다. 현재 KIT(CD117) 양성이 확인된 전이성 또는 절제불가능 GIST에 대해 이마티닙이 1차 표준 치료제로 인정되고 있으며, 이는 국제 임상근거가 국내 제도에 반영된 결과이다. 수술 후 보조요법(adjuvant) 영역에서도 고위험군(high-risk) GIST 환자를 대상으로 최대 3년간 이마티닙에 대해 보험급여가 적용된다. 이는 재발 위험 감소 효과에 대한 글로벌 근거를 국내 정책에 성공적으로 도입한 사례로 평가된다. 1차 치료 실패 이후의 약제 선택에서도 비교적 명확한 단계적(stepwise) 급여 구조가 확립되어 있다. 즉, 이마티닙에 저항성 또는 불내약성이 발생한 경우 수니티닙을 2차 치료제로 적용하며, 두 약제 모두 실패 시 레고라페닙을 3차 치료제로 급여 인정한다. 이처럼 국내 치료 알고리듬은 국제 가이드라인(NCCN, ESMO)과 대체로 일치하나, 비용-효과성 평가와 위험분담제(RSA) 도입 등을 통해 건강보험 재정의 지속가능성과 환자의 약제 접근성 간 균형을 도모했다는 점에서 국내 제도 상황이 반영된 결과라고 할 수 있다. 따라서 현재 국내 GIST 보험체계는 이마티닙–수니티닙–레고라페닙으로 이어지는 3단계 TKI 기반 치료를 표준 패스웨이로 운영하고 있으며, 그 외 리프레티닙 등 신약들은 향후 허가 및 급여 여부에 따라 제한적으로 활용될 가능성이 있다. 전이성 또는 절제 불가능한 위장관기질종양(GIST) 4차 치료제로서 리프레티닙의 임상적 의미는? GIST는 KIT 또는 PDGFRA 활성화 돌연변이에 의해 발생하는 대표적 분자 표적 종양으로, 이마티닙을 시작으로 수니티닙과 레고라페닙에 이르는 연속적인 티로신 키나제 억제제(TKI)가 표준 치료로 확립되어 왔다. 그럼에도 불구하고 대부분의 환자에서 시간이 경과함에 따라 1차 또는 2차 치료제에 대한 내성 돌연변이가 축적되어, 결국 치료 옵션이 고갈되는 문제가 지속되고 있다. 특히 KIT 엑손 13·14 및 17·18을 포함한 다양한 2차 내성 돌연변이는 기존 TKI로 충분히 억제되지 않는 경우가 많으며, 후기선 치료에서 약물학적 개입의 한계가 분명하게 드러나는 영역이었다. 이러한 상황에서 리프레티닙은 키나제의 스위치 포켓과 활성화 루프를 동시에 제어하는 ‘스위치 컨트롤(switch-control)’ 이중 기전을 기반으로 개발된 새로운 type II형 TKI로, 기존 약제가 제한적으로 억제하던 광범위한 KIT 및 PDGFRA 내성 돌연변이를 포괄적으로 억제하도록 설계되었다. 이 약제의 구조적 특성은 활성화 루프 기반 돌연변이를 포함한 다양한 내성 변이를 안정적으로 차단할 수 있는 분자적 기반을 제공하며, 특히 기존 약제에 고도의 내성을 보이는 PDGFRA 엑손 18 D842V 변이에서도 우수한 억제 활성을 보인다는 점에서 임상적 의미가 크다. 이러한 기전적 우월성은 INVICTUS 임상시험에서 임상적으로 확인되었으며, 다수의 치료 실패를 경험한 환자군에서도 리프레티닙이 유의한 무진행 생존기간(PFS) 연장과 종양 성장 억제를 입증함으로써, 후기선(late-line) GIST 치료의 새로운 표준으로 자리매김이 가능하다. 리프레티닙(QinlockⓇ)의 허가임상은 어떠한가? QINLOCK의 효능은 INVICTUS 연구에서 평가되었다. INVICTUS는 국제적, 다기관, 무작위배정(2:1), 이중눈가림, 위약대조 임상시험(NCT03353753)이다. 대상 환자는 절제가 불가능한 국소 진행성 또는 전이성 GIST을 가지고 있으며, 이전에 이미티닙, 수니티닙, 레고라페닙 치료를 받은 환자들이었다. 무작위 배정은 이전 치료 횟수(3회 vs 4회 이상)와 ECOG 수행능력 점수(0 vs 1 또는 2)에 따라 층화되었다. 환자들은 질병 진행 또는 용인할 수 없는 독성이 나타날 때까지 QINLOCK 150mg 또는 위약을 1일 1회 경구 투여받았다. 종양 반응 평가는 초기 4개월 동안은 28일마다, 그 이후에는 56일마다 시행되었다. 주요 효능 평가 변수는 수정된 RECIST 1.1 기준에 따른 맹검 독립 중앙판독(BICR)의 질병 평가를 기반으로 한 무진행 생존기간(PFS)이었다. 수정된 RECIST 1.1에서는 림프절과 골 병변을 목표병변에서 제외하며, 기존 종양 내에서 새롭게 발생하는 종양 결절이 ‘명확한 진행 증거’로 간주되기 위해서는 특정 요건을 충족해야 한다. 추가 효능 평가 변수로는 BICR에 의한 객관적 반응률(ORR)과 전체 생존기간(OS)이 포함되었다. 위약군으로 배정된 환자는 질병 진행 시 QINLOCK 치료로 전환이 가능했다. 총 129명의 환자가 무작위 배정되었으며, 85명은 QINLOCK군, 44명은 위약군에 배정되었다. INVICTUS의 전체 분석(ITT) 집단의 환자 특성은 중앙 연령 60세(범위 29~83세)였고, 이 중 39%는 65세 이상이었다. 남성 비율은 57%였으며, 75%는 백인이었고, 92%는 ECOG 수행능력 점수가 0 또는 1이었다. 이전 치료 횟수는 3회가 63%, 4회 이상이 37%였다. 위약군으로 무작위 배정된 환자의 66%는 질병 진행 후 QINLOCK으로 교차투여되었다. INVICTUS 연구의 효능 결과는 Table 6에 요약되어 있다. 리프레티닙의 향후 쟁점은 무엇인가? 리프레티닙은 기존 표적치료제에 모두 실패한 후기선(late-line) 위장관기질종양(GIST) 환자에게 새로운 치료적 돌파구를 제시한 약제로, 다양한 KIT 및 PDGFRA 활성화 돌연변이를 기반으로 한 GIST의 악성 생물학적 특성을 고려할 때 그 의의가 크다. 진행성 GIST는 이마티닙, 수니티닙, 레고라페닙으로 이어지는 표준 치료에도 불구하고 시간이 경과함에 따라 다수의 2차 내성 돌연변이가 축적되어 약물 감수성을 잃는 경우가 흔하며, 이에 따라 치료 선택지가 급격히 협소해지는 문제가 지속되어 왔다. 이러한 상황에서 스위치 포켓과 활성화 루프를 동시에 제어하는 이중 기전의 type II switch-control TKI로 설계된 리프레티닙은 기존 약제로는 충분히 억제되지 않던 활성화 루프 기반 내성 돌연변이를 포함해 KIT와 PDGFRA 돌연변이의 광범위한 스펙트럼을 효과적으로 차단하도록 고안되었다. 이를 통해 후기선 치료 영역에서 근거 기반의 생존 혜택을 제공한 최초의 약제로 평가된다. INVICTUS 연구에서 리프레티닙은 종양 크기 축소보다는 질병 진행 억제에 초점을 둔 임상 이득을 보여 위약 대비 무진행생존기간(PFS)을 유의하게 연장하였고, 독성 프로파일 또한 기존 다중표적 TKI 대비 관리가 용이해 다수의 치료 실패를 경험한 환자군에서 임상적 실용성이 높다. 그럼에도 리프레티닙의 임상적 한계는 여전히 존재한다. 객관적 반응률(ORR)은 낮고 효과의 중심이 종양 축소보다는 질병 안정화에 있으며, 반응의 지속 기간 또한 제한적이어서 결국 대부분의 환자에서 새로운 내성이 발생한다. 또한 PDGFRA D842V 변이와 같은 고도 내성 아형에서는 전임상에서의 억제 가능성과 달리 실제 임상에서는 아바프리티닙 대비 효능이 제한적이다. 더불어 INVICTUS 시험은 다수의 치료에 실패한 고도로 선택된 환자군을 대상으로 한 위약 대조 연구로 표본 규모가 작아, 엑손별·클론별 내성 패턴에 대한 정밀 분석 및 실제 임상 현실의 다양성을 충분히 반영하기에는 한계가 있었다. 이러한 점들은 향후 연구 방향을 제시한다. 즉, 리프레티닙 내성의 구조적·분자적 기전을 규명하고, 초기선 또는 중간선 치료로의 확장 가능성을 평가하며, 병용 전략이나 돌연변이 기반 개인맞춤 치료 시퀀스 확립을 위한 연구가 필요하다. 리프레티닙은 4차 치료에서 의미 있는 생존 혜택을 입증한 중요한 선택지이지만, 내성 극복 및 정밀한 치료 전략의 확립이라는 과제가 남아 있다. 이러한 개선 과정은 향후 GIST 치료 패러다임의 확장과 진화를 이끌 중요한 전환점이 될 것으로 기대된다. 결국 리프레티닙은 기존 약제의 내성 장벽을 넘어 약제 선택지가 소진된 환자에게 새로운 생존 기회를 제공함으로써, GIST TKI 치료의 연속성과 확장성을 재정립한 약제로 평가된다. 참고문헌 1. HAIXIANG DING1 “Clinical significance of the molecular heterogeneity of gastrointestinal stromal tumors and related research: A systematic review” ONCOLOGY REPORTS 43: 751-764, 2020 2. Ramon Martinez III “Avoiding or Co-Opting ATP Inhibition: Overview of Type III, IV, V, and VI Kinase Inhibitors” Next Generation Kinase Inhibitors, First Online: 15 July 2020 pp 29–59. 3. Ke Li1 “Genetic progression in gastrointestinal stromal tumors: mechanisms and molecular interventions” Oncotarget, 2017, Vol. 8, (No. 36), pp: 60589-60604. 4. Sebastian Baue “Early and Next-Generation KIT/PDGFRA Kinase Inhibitors and the Future of Treatment for Advanced Gastrointestinal Stromal Tumor” Front. Oncol. 11:672500. 5. Vaibhav Kumar “FDA Approval Summary: Ripretinib for advanced gastrointestinal stromal tumor (GIST)” Clin Cancer Res. 2023 June 01; 29(11): 2020–2024. 6. Koji Umezawa “Druggable Transient Pockets in Protein Kinases” Molecules 2021, 26, 651. 7. Hiba Mechahougui “Precision Oncology in Gastrointestinal Stromal Tumors” Curr. Oncol. 2023, 30(5), 4648-4662. 8. 기타 인터넷 자료(보도 자료, 제품 설명서 등2025-12-05 06:00:55최병철 박사
전이성·절제 불가능성 GIST, 광범위 억제제 '리프레티닙'Qinlock(킨록, 성분명: ripretinib, ONO Pharma)은 광범위 KIT/PDGFRA 억제제다. 2020년 미국 FDA와 2021년 EMA에서 최소 3종의 TKI 치료 후에도 질환이 진행한 성인 전이성 또는 절제 불가능한 위장관기질종양(Gastrointestinal Stromal Tumor, GIST)에 대한 4차 치료제로 승인됐다. 국내에서는 올해 7월 희귀의약품으로 지정됐다. 위장관기질종양(GIST)은 위장관 벽의 간질조직에서 발생하는 대표적인 연부조직 육종으로, 간질성 카할세포(interstitial cells of Cajal)의 발생학적·기능적 특징을 공유하는 전구세포에서 기원하는 것으로 알려져 있다. 분자생물학적 관점에서 대부분의 GIST는 KIT 또는 PDGFRA 유전자의 활성화 돌연변이를 보유하며, 이러한 변이는 주요 신호전달 경로를 지속적으로 활성화해 세포 증식, 생존, 침윤을 촉진함으로써 종양의 발병과 진행을 주도한다. 한편 GIST는 위장관 어느 부위에서도 발생할 수 있으며, 내시경으로 관찰되는 점막층이 아닌 그 아래의 점막하층이나 근육층에서 기원하기 때문에 조기 발견이 어렵다. 대부분은 양성으로 진단되지만 약 20~30%는 악성으로 진행할 수 있다. 증상은 종양이 커지거나 암세포가 점막하층 또는 근육층을 뚫고 점막을 침범할 때 시작되며, 복통이 발생하거나 경우에 따라 장폐색을 유발하기도 한다. 전이성 또는 절제 불가능한 GIST의 치료 패러다임은 표적치료제(tyrosine kinase inhibitor, TKI)의 등장 이후 근본적으로 변화하였다. 2001년 도입된 이마티닙(Imatinib)은 기존 세포독성 화학요법에 반응하지 않던 GIST 환자의 생존 기간을 획기적으로 연장시키며 분자표적치료 시대를 열었다. 이후 수니티닙(Sunitinib), 레고라티닙(Regorafenib), 리프레티닙(Ripretinib) 등 다양한 TKI가 연속적으로 도입되면서 치료 순차 전략이 구체화되었으나, 획득 내성(acquired resistance)은 여전히 해결되지 않은 주요 임상적 과제로 남아 있다. 이에 따라 약제 순서의 최적화, 병용치료 전략, 새로운 분자 표적의 발굴 등에 대한 연구가 활발히 진행되고 있다. 킨록은 INVICTUS 임상 3상 연구를 통해 유효성을 입증하였다. 총 129명의 GIST 환자를 대상으로 한 해당 연구에서 리프레티닙 투여군의 무진행생존기간(PFS) 중앙값은 6.3개월로, 위약군의 1.0개월 대비 현저한 개선을 보였다. 또한 질병 진행 또는 사망 위험을 약 85% 감소시켜 통계적으로 유의한 치료 효과를 확인하였다. 전이성 또는 절제 불가능한 위장관기질종양(Gastrointestinal stromal tumor, GIST)는 어떤 질환인가? 위장관기질종양(GIST)은 소화관 벽에 위치한 특수 신경세포인 카할 간질세포(interstitial cells of Cajal, ICC)에서 기원하는 드문 중간엽성 종양(mesenchymal tumor)이다. ICC는 자율신경계의 일부로 위장관 고유근층 내에서 조율 세포(pacemaker cell) 역할을 수행하며, 위장관 연동운동을 조절하는 기능을 담당한다. GIST의 발생 부위는 위가 약 60%, 소장이 약 30%로 가장 흔하며, 드물게 결장·직장·식도에서도 발생한다. 장간막이나 대망(greater omentum) 등 위장관 외부에서도 발생할 수 있으며, 이러한 경우는 장외(extra-gastrointestinal) GIST로 분류된다. GIST는 KIT(Kinase Insert Domain-containing Receptor Tyrosine Kinase) 또는 혈소판유래성장인자수용체 알파(Platelet-Derived Growth Factor Receptor Alpha, PDGFRA) 유전자의 활성화 돌연변이에 의해 발생하는 것으로 알려져 있다. 연간 발생률은 인구 백만 명당 약 10–15건으로 추정되며, 주로 50~70대에서 진단된다. KIT(CD117) 또는 PDGFRA 돌연변이는 전체 산발성 GIST의 약 85%에서 관찰되며, 티로신 키나제 수용체의 구성적 활성화를 통해 과형성과 종양 발생을 유도한다. 대부분은 후천적(somatic) 변이지만, 드물게 이러한 돌연변이가 유전되어 가족성 GIST를 일으킬 수 있다. 한편 이러한 주요 변이를 보유하지 않는 야생형(wild-type) GIST는 NF1, BRAF, HRAS 등 다양한 분자 변이를 포함하는 이질적 집단이며, 신경섬유종증 1형, Carney triad, Carney-Stratakis syndrome 등 특정 종양 증후군과 연관되기도 한다. 조직병리학적으로 GIST는 방추형, 상피양 또는 혼합형 세포 형태를 보이며, 면역조직화학적으로 KIT(CD117)와 DOG1(Discovered On GIST-1) 양성이 특징적이다. 임상 증상은 비특이적이며, 모호한 복부 불편감, 위장관 출혈, 조기 포만감, 혹은 촉지 가능한 종괴 등으로 다양하게 나타날 수 있다. 진단에는 조영 CT 또는 MRI, 내시경 초음파를 통한 조직 채취, 그리고 분자 진단을 위한 유전자 돌연변이 분석이 포함된다. 치료 결정 시 종양의 크기, 해부학적 위치, 유사분열지수, 분자 변이 등이 종합적으로 고려된다. 국소 질환에서는 음성 절제연(R0 resection)을 확보한 수술적 절제가 기본 치료이며, 방사선 치료는 역할이 제한적이지만 일부 진행성 질환에서 증상 완화 목적으로 사용될 수 있다. 임상적으로 GIST는 초기 단계에서 외과적 절제를 통해 완치를 기대할 수 있으나, 종양의 위치·크기·주변 장기 침윤 여부에 따라 완전 절제(R0)가 불가능한 경우가 적지 않다. 또한 진단 시 이미 간 또는 복막 전이가 동반된 사례가 흔하며, 이러한 전이성 또는 절제 불가능한 GIST는 더 이상 수술 중심의 국소치료로는 관리가 어렵고, 장기적인 전신 치료를 필요로 하는 만성적·재발성 종양의 특성을 보인다. 실제로 수술이 가능하더라도 광범위 절제가 필요하거나 주요 장기 기능 손상의 위험이 높아 근치적 수술의 이점이 기대되기 어려운 경우 ‘절제 불가능(unresectable)’ 범주로 분류되며, 이는 전이성 GIST와 동일한 치료 전략을 적용해야 하는 임상적 상황으로 간주된다. 이와 같은 배경에서 티로신 키나제 억제제(TKI)의 도입은 GIST 전신 치료의 패러다임을 근본적으로 변화시켰다. 이마티닙(Imatinib)은 진행성·절제 불가능·전이성 GIST의 1차 치료제로 사용되며, 환자의 생존율을 의미 있게 향상시켰다. KIT(CD117) 또는 PDGFRA 돌연변이란 무엇인가? KIT(CD117) 또는 PDGFRA 돌연변이는 위장관 기질 종양(GIST)의 발생을 유도하는 핵심 분자 이상으로, 두 유전자가 암호화하는 수용체 티로신 키나제(receptor tyrosine kinase, RTK)에 구성적 활성화(activating mutation)를 일으키는 병적 변화이다. KIT 돌연변이는 전체 GIST의 약 70–80%, PDGFRA 돌연변이는 약 10–15%에서 발견되며, 이 두 유전자의 활성화 돌연변이가 전체 GIST의 약 85–90%를 차지하는 대표적 분자 병인으로 알려져 있다. 특히 KIT 엑손 11, PDGFRA 엑손 18(D842V 등)의 특정 변이는 단백질 구조적 안정성과 자가활성화 억제 기전을 교란하여 종양 발생을 직접적으로 촉진한다. 동시에 이러한 변이들은 이마티닙을 포함한 여러 티로신 키나제 억제제(tyrosine kinase inhibitor,TKI)에 대한 약물 반응성을 결정하는 중요한 예측 인자로 기능한다. 정상 상태에서 KIT과 PDGFRA는 성장인자 자극에 의해 제한적으로 활성화되며, 세포의 생존·증식·분화·이동을 정교하게 조절하는 신호전달 체계의 중심적 역할을 수행한다. 그러나 활성화 돌연변이가 발생하면 리간드 결합과 무관하게 수용체가 지속적으로 활성화되어, RAS–RAF–MAPK, PI3K–AKT, STAT 등 하위 신호 경로를 과도하게 자극함으로써 비조절적 세포 증식과 항아폽토시스 신호가 강화되고, 결국 종양 형성이 촉진된다. 또한 KIT 엑손 9, 11, 13·14, 17·18 및 PDGFRA 엑손 18 돌연변이 등은 단백질의 활성화 루프와 구조적 균형을 변화시켜 수용체가 비활성 상태로 유지되지 못하고 지속적으로 ‘on’ 상태를 유지하게 만드는 중요한 분자적 기전을 제공한다. 이처럼 KIT 또는 PDGFRA 돌연변이는 GIST 발생을 유도하는 근본 병인일 뿐 아니라, 돌연변이의 위치와 종류에 따라 약물 감수성과 내성 패턴이 뚜렷하게 달라지므로 임상적 치료 전략 전반을 좌우한다. 실제로 이마티닙을 비롯한 TKI의 반응성은 돌연변이 유형에 따라 큰 차이를 보이며, 일부 변이는 매우 좋은 초기 반응을 보이지만, 다른 변이는 고도의 내성을 나타낸다. 티로신키나제 억제제(Tyrosine kinase inhibitor, TKI)의 작동 원리는? 티로신 키나제는 세포 외부의 신호를 세포 내부로 전달하는 핵심 효소로, 활성화 여부에 따라 다양한 성장·분화 경로가 조절된다. 이 효소는 두 개의 판이 맞물린 형태를 이루는 상·하부 로브(N-lobe, C-lobe)를 기본 골격으로 하며, 두 로브 사이의 좁은 틈은 ATP가 결합하는 중심 자리를 형성한다. ATP가 이 틈에 정확히 결합하면 인산전달 반응이 활성화되고, 이러한 구조적 배치가 유지될 때 정상적인 신호전달이 지속된다. 티로신 키나제의 활성 상태는 두 가지 주요 구조 스위치에 의해 정의된다. 첫 번째는 DFG(Aspartate–Phenylalanine–Glycine)라 불리는 스위치로, 이 잔기가 안쪽을 향하면 활성형(DFG-in), 바깥으로 뒤집히면 비활성형(DFG-out)을 형성한다. 두 번째는 αC-helix로, 이 구조가 안쪽으로 향하면 활성 배치를, 바깥으로 이동하면 비활성 배치를 이룬다. 두 스위치는 독립적으로 움직이지만, 어느 하나라도 비활성 방향으로 전환되면 전체 효소는 효과적으로 ‘잠긴’ 형태가 된다. ATP 결합 틈은 전면부와 후면부로 나눌 수 있다. 앞쪽 공간은 ATP가 결합하는 전통적인 자리로, 대부분의 억제제가 공유하는 결합 부위이다. 반면 뒤쪽 공간(back pocket)은 DFG가 바깥으로 뒤집힌 비활성 상태에서만 열리는 특수한 포켓으로, 억제제의 결합 방식 차이를 결정하는 중요한 구조적 요소이다. Type I 억제제는 활성형(DFG-in)의 ATP 앞자리만을 점유해 ATP 접근을 차단한다. 엘로티닙(Erlotinib), 게페티닙(Gefitinib), 크리조티닙(Crizotinib), 라파티닙(Lapatinib) 등이 대표적이며, 활성 상태의 키나제에 결합하기 때문에 활성형 구조에 크게 의존한다. Type II 억제제는 ATP 앞자리뿐 아니라 DFG-out 상태에서 형성되는 뒤쪽 공간까지 함께 점유한다. 이러한 결합 방식은 비활성형을 안정적으로 고정시키며, 상대적으로 길고 굴곡진 분자 구조를 가진다. 이마티닙(Imatinib), 수니티닙(Sunitinib), 레고라티닙(Regorafenib), 리프레티닙(Ripretinib) 등이 대표적이다. 이 중 Ripretinib은 Type II 기전을 확장한 switch-control 억제제로, back pocket뿐 아니라 DFG 모티프와 αC-helix까지 동시에 고정한다. 이 기전은 ATP 경쟁 억제 수준을 넘어 키나제의 활성화 스위치 자체를 잠그는 방식으로, 다양한 돌연변이에 대해 보다 일관된 억제 효과를 보인다. 이처럼 티로신 키나제 억제제는 ATP 결합 틈의 어느 부분을, 어떤 구조 상태에서 차단하는지에 따라 Type I, Type II, switch-control 계열로 구분된다. 이러한 구조-기전적 이해는 돌연변이에 의해 발생하는 내성 패턴을 설명하며, 새로운 약물 설계의 근거가 된다. 최근에는 ATP-pocket 자체와 경쟁하지 않는 알로스테릭 기반 억제제가 개발되면서 억제제 분류는 더욱 확장되고 있다. Type III 억제제는 ATP-pocket 인접의 알로스테릭(allosteric) 포켓에 결합해 ATP와 비경쟁적으로 작용하며, 트라메티닙(Trametinib)과 코비멭닙(Cobimetinib)이 대표적이다. Type IV 억제제는 ATP 결합부와 물리적으로 떨어진 원거리 알로스테릭 포켓에 결합하며, BCR-ABL의 myristoyl 포켓을 표적하는 아시미닙(Asciminib)이 대표적이다. 이러한 원거리 결합 방식은 ATP-pocket 돌연변이에 거의 영향을 받지 않아 높은 선택성을 확보한다. Type V 억제제는 두 개 이상의 독립된 결합 부위를 동시에 점유하는 bivalent inhibitor로, ATP-pocket과 별도의 알로스테릭 포켓을 동시에 결합해 구조를 강하게 고정한다. 주로 RAF나 CDK 계열을 중심으로 전임상 연구가 진행되고 있다. 마지막으로 Type VI 억제제는 특정 아미노산(주로 Cys)에 공유 결합을 형성하는 비가역 억제제로, 오시메티닙(Osimertinib), 아파티닙(Afatinib), 이부루티닙(Ibrutinib) 등이 대표적이다. 비가역적 특성으로 인해 강력한 결합 안정성과 돌연변이 선택성을 확보할 수 있으며, 기존 competitive TKI의 내성 문제를 보완하는 중요한 전략으로 자리잡았다. 결국 Type I에서 Type VI에 이르는 분류는 티로신 키나제가 갖는 구조적 유연성과 활성 조절 메커니즘을 다양한 수준에서 겨냥하는 전략적 도구이다. ATP-pocket의 활성·비활성 상태를 이용하는 고전적 억제제부터 구조 스위치를 직접 제어하는 switch-control 계열, 그리고 알로스테릭·이중 결합·공유 결합 방식의 차세대 억제제까지 설계 전략이 확장되면서, 내성 극복과 선택성 향상 측면 모두에서 의미 있는 진전이 이루어지고 있다. 특히 KIT과 PDGFRA가 종양의 성장에 직접 관여하는 GIST와 같은 질환에서는 이러한 구조적 통찰이 치료 기전 이해뿐 아니라 전략적 약물 선택과 신약 개발의 핵심 기반이 된다. KIT/PDGFRA 억제제에는 어떤 약제가 있는가? KIT와 PDGFRA의 돌연변이는 GIST의 발생과 진행에 핵심적인 역할을 하며, 이러한 분자 기전을 표적으로 한 티로신 키나제 억제제(TKI)의 도입은 지난 20여 년간 GIST 치료 패러다임을 혁신적으로 변화시켰다. 현재까지 1차부터 3차까지의 표준 치료 전략이 확립되어 있다. 가장 먼저 승인된 이마티닙(Imatinib, GleevecⓇ)은 2002년 미국 FDA에서 전이성 또는 절제불가능 GIST의 1차 치료제로 허가되었다. 원래 BCR-ABL 융합유전자를 표적으로 개발된 만성 골수성 백혈병 치료제로, KIT, PDGFRA, ABL 등 여러 키나제의 ATP 결합 부위를 경쟁적으로 억제한다. 이러한 기전을 바탕으로 전체 GIST 환자의 약 80%에서 우수한 초기 반응을, 약 85%에서 질병 조절 효과를 나타낸다. 특히 KIT 엑손 11 변이에서 반응률이 가장 높으나, KIT 엑손 9 변이나 무변이(wild-type) 환자에서는 효과가 다소 감소한다. 반면 PDGFRA D842V 변이는 이마티닙에 대한 고도 내성을 보이므로, 치료 전략 수립 시 KIT/PDGFRA 유전자 분석은 필수적이다. 이마티닙은 탁월한 초기 효과에도 불구하고, 장기 치료 과정에서 KIT에 다양한 2차 돌연변이가 축적되면서 내성이 발생할 수 있다. 이에 따라 이마티닙 실패 후 사용할 2차 치료제로 수니티닙(Sunitinib, SutentⓇ)이 2006년 미국 FDA의 승인을 받았다. 수니티닙은 KIT과 PDGFRA 외에도 VEGFR-1/2, FLT3, RET 등 여러 티로신 키나제를 억제하는 다중표적 TKI로, 이마티닙 내성 환자에서 새로운 치료 기전을 제공한다. 임상시험에서 무진행 생존기간(PFS)을 1.5개월에서 6.3개월로 유의하게 연장시키고 전체 생존율도 개선한 바 있다. 다만 피부 색소 변화 및 피로감 등 부작용이 흔하며, 돌연변이 이질성에 따라 반응 정도가 다르게 나타날 수 있다. 레고라페닙(Regorafenib, StivargaⓇ)은 2013년 이마티닙과 수니티닙 모두 실패한 환자를 위한 3차 치료제로 FDA 승인을 받았다. 경구 다중표적 TKI로서 KIT뿐 아니라 VEGFR-2, TIE2, PDGFRβ, FGFR, RET, RAF 계열 등을 억제한다. 이로써 종양 성장에 관여하는 여러 신호전달 축을 동시에 차단할 수 있으며, 대표적인 이상반응으로 손발 피부 반응과 고혈압이 보고된다. 임상 2상에서 진행성 GIST 환자에서 중앙 PFS 10개월, 부분 반응률 12%, 안정병변 비율 66.7%를 보이며 3차 치료제로서 임상적 유효성이 입증되었다. GIST에서 KIT 또는 PDGFRA 활성화는 MAPK, PI3K–AKT, STAT3 등 다양한 하위 신호전달 경로를 자극하여 종양의 성장과 생존을 촉진한다. 이마티닙, 수니티닙, 레고라페닙은 모두 ATP 결합 부위(ATP pocket)에 경쟁적으로 결합함으로써 이러한 키나제 활성을 억제하고, 종양 진행 억제 및 생존 연장에 기여한다. 반면, PDGFRA exon 18 변이를 표적으로 하는 아바라티닙(Avapritinib, AyvakitⓇ)이나 다양한 KIT/PDGFRA 내성 돌연변이를 억제하는 리프리티닙(Ripretinib, QinlockⓇ)과 같은 신약들은 이미 해외에서 1차 또는 4차 치료제로 확립된 바 있음에도 불구하고 2025년 11월 현재 국내 GIST 적응증으로는 아직 허가·급여가 이뤄지지 않아 실제 임상 현장에서의 사용은 제한적이다. 리프레티닙은 어떤 약제인가? 리프레티닙(Ripretinib)은 이마티닙을 포함한 세 가지 이상의 티로신 키나제 억제제(TKI) 치료를 받은 성인 진행성 GIST 환자를 대상으로 2020년 5월 미국 FDA 승인을 받은 약제이다. 이 약제는 키나제의 스위치 포켓(switch pocket)과 활성화 루프(activation loop)를 동시에 조절하도록 설계된 새로운 type II switch-control kinase inhibitor로, 기존 type II 억제제의 기전을 확장한 이중 조절 구조가 특징이다. 리프레티닙은 스위치 포켓에 결합해 활성화 루프의 접근을 차단함으로써 키나제가 활성형으로 전환되는 과정을 억제한다. 이러한 기전은 단순히 ATP 결합 부위를 차단하는 수준을 넘어 활성화 스위치를 직접 잠그는 방식으로, 다양한 하위 신호전달 경로를 효과적으로 억제한다. 더불어 활성화 루프 기반의 2차 내성 돌연변이를 포함해, 기존 type I 억제제로는 표적하기 어려웠던 광범위한 KIT/PDGFRA 돌연변이를 포괄적으로 억제하도록 설계되었다. 한편 KIT exon 11 또는 PDGFRA exon 18과 같이 키나제 구조 안정성 자체를 변화시키는 특정 변이는 억제제 타입에 따라 임상 반응성이 달라질 수 있어, 치료 전략 수립 시 중요한 고려 요소가 된다. 리프레티닙은 전임상 단계에서 GIST 및 비만세포증 모델에서 세포 증식 억제 및 세포사멸 유도를 통해 강력한 항종양 활성을 확인하였다. 또한 초기 TKI와 비교했을 때 야생형뿐 아니라 다양한 KIT 및 PDGFRA 돌연변이에 대해 훨씬 넓은 억제 스펙트럼을 보였으며, 특히 기존 약제에 고도의 내성을 나타내는 PDGFRA exon 18 D842V 변이에서도 우수한 억제 활성이 입증되었다. 현재 전이성 또는 절제 불가능한 위장관기질종양(GIST)에 대한 국내 급여 기준은 어떠한가? GIST의 국내 치료 환경은 분자표적치료제의 도입과 건강보험 제도의 정비를 통해 점차 체계화되어 왔다. 현재 KIT(CD117) 양성이 확인된 전이성 또는 절제불가능 GIST에 대해 이마티닙이 1차 표준 치료제로 인정되고 있으며, 이는 국제 임상근거가 국내 제도에 반영된 결과이다. 수술 후 보조요법(adjuvant) 영역에서도 고위험군(high-risk) GIST 환자를 대상으로 최대 3년간 이마티닙에 대해 보험급여가 적용된다. 이는 재발 위험 감소 효과에 대한 글로벌 근거를 국내 정책에 성공적으로 도입한 사례로 평가된다. 1차 치료 실패 이후의 약제 선택에서도 비교적 명확한 단계적(stepwise) 급여 구조가 확립되어 있다. 즉, 이마티닙에 저항성 또는 불내약성이 발생한 경우 수니티닙을 2차 치료제로 적용하며, 두 약제 모두 실패 시 레고라페닙을 3차 치료제로 급여 인정한다. 이처럼 국내 치료 알고리듬은 국제 가이드라인(NCCN, ESMO)과 대체로 일치하나, 비용-효과성 평가와 위험분담제(RSA) 도입 등을 통해 건강보험 재정의 지속가능성과 환자의 약제 접근성 간 균형을 도모했다는 점에서 국내 제도 상황이 반영된 결과라고 할 수 있다. 따라서 현재 국내 GIST 보험체계는 이마티닙–수니티닙–레고라페닙으로 이어지는 3단계 TKI 기반 치료를 표준 패스웨이로 운영하고 있으며, 그 외 리프레티닙 등 신약들은 향후 허가 및 급여 여부에 따라 제한적으로 활용될 가능성이 있다. 전이성 또는 절제 불가능한 위장관기질종양(GIST) 4차 치료제로서 리프레티닙의 임상적 의미는? GIST는 KIT 또는 PDGFRA 활성화 돌연변이에 의해 발생하는 대표적 분자 표적 종양으로, 이마티닙을 시작으로 수니티닙과 레고라페닙에 이르는 연속적인 티로신 키나제 억제제(TKI)가 표준 치료로 확립되어 왔다. 그럼에도 불구하고 대부분의 환자에서 시간이 경과함에 따라 1차 또는 2차 치료제에 대한 내성 돌연변이가 축적되어, 결국 치료 옵션이 고갈되는 문제가 지속되고 있다. 특히 KIT 엑손 13·14 및 17·18을 포함한 다양한 2차 내성 돌연변이는 기존 TKI로 충분히 억제되지 않는 경우가 많으며, 후기선 치료에서 약물학적 개입의 한계가 분명하게 드러나는 영역이었다. 이러한 상황에서 리프레티닙은 키나제의 스위치 포켓과 활성화 루프를 동시에 제어하는 ‘스위치 컨트롤(switch-control)’ 이중 기전을 기반으로 개발된 새로운 type II형 TKI로, 기존 약제가 제한적으로 억제하던 광범위한 KIT 및 PDGFRA 내성 돌연변이를 포괄적으로 억제하도록 설계되었다. 이 약제의 구조적 특성은 활성화 루프 기반 돌연변이를 포함한 다양한 내성 변이를 안정적으로 차단할 수 있는 분자적 기반을 제공하며, 특히 기존 약제에 고도의 내성을 보이는 PDGFRA 엑손 18 D842V 변이에서도 우수한 억제 활성을 보인다는 점에서 임상적 의미가 크다. 이러한 기전적 우월성은 INVICTUS 임상시험에서 임상적으로 확인되었으며, 다수의 치료 실패를 경험한 환자군에서도 리프레티닙이 유의한 무진행 생존기간(PFS) 연장과 종양 성장 억제를 입증함으로써, 후기선(late-line) GIST 치료의 새로운 표준으로 자리매김이 가능하다. 리프레티닙(QinlockⓇ)의 허가임상은 어떠한가? QINLOCK의 효능은 INVICTUS 연구에서 평가되었다. INVICTUS는 국제적, 다기관, 무작위배정(2:1), 이중눈가림, 위약대조 임상시험(NCT03353753)이다. 대상 환자는 절제가 불가능한 국소 진행성 또는 전이성 GIST을 가지고 있으며, 이전에 이미티닙, 수니티닙, 레고라페닙 치료를 받은 환자들이었다. 무작위 배정은 이전 치료 횟수(3회 vs 4회 이상)와 ECOG 수행능력 점수(0 vs 1 또는 2)에 따라 층화되었다. 환자들은 질병 진행 또는 용인할 수 없는 독성이 나타날 때까지 QINLOCK 150mg 또는 위약을 1일 1회 경구 투여받았다. 종양 반응 평가는 초기 4개월 동안은 28일마다, 그 이후에는 56일마다 시행되었다. 주요 효능 평가 변수는 수정된 RECIST 1.1 기준에 따른 맹검 독립 중앙판독(BICR)의 질병 평가를 기반으로 한 무진행 생존기간(PFS)이었다. 수정된 RECIST 1.1에서는 림프절과 골 병변을 목표병변에서 제외하며, 기존 종양 내에서 새롭게 발생하는 종양 결절이 ‘명확한 진행 증거’로 간주되기 위해서는 특정 요건을 충족해야 한다. 추가 효능 평가 변수로는 BICR에 의한 객관적 반응률(ORR)과 전체 생존기간(OS)이 포함되었다. 위약군으로 배정된 환자는 질병 진행 시 QINLOCK 치료로 전환이 가능했다. 총 129명의 환자가 무작위 배정되었으며, 85명은 QINLOCK군, 44명은 위약군에 배정되었다. INVICTUS의 전체 분석(ITT) 집단의 환자 특성은 중앙 연령 60세(범위 29~83세)였고, 이 중 39%는 65세 이상이었다. 남성 비율은 57%였으며, 75%는 백인이었고, 92%는 ECOG 수행능력 점수가 0 또는 1이었다. 이전 치료 횟수는 3회가 63%, 4회 이상이 37%였다. 위약군으로 무작위 배정된 환자의 66%는 질병 진행 후 QINLOCK으로 교차투여되었다. INVICTUS 연구의 효능 결과는 Table 6에 요약되어 있다. 리프레티닙의 향후 쟁점은 무엇인가? 리프레티닙은 기존 표적치료제에 모두 실패한 후기선(late-line) 위장관기질종양(GIST) 환자에게 새로운 치료적 돌파구를 제시한 약제로, 다양한 KIT 및 PDGFRA 활성화 돌연변이를 기반으로 한 GIST의 악성 생물학적 특성을 고려할 때 그 의의가 크다. 진행성 GIST는 이마티닙, 수니티닙, 레고라페닙으로 이어지는 표준 치료에도 불구하고 시간이 경과함에 따라 다수의 2차 내성 돌연변이가 축적되어 약물 감수성을 잃는 경우가 흔하며, 이에 따라 치료 선택지가 급격히 협소해지는 문제가 지속되어 왔다. 이러한 상황에서 스위치 포켓과 활성화 루프를 동시에 제어하는 이중 기전의 type II switch-control TKI로 설계된 리프레티닙은 기존 약제로는 충분히 억제되지 않던 활성화 루프 기반 내성 돌연변이를 포함해 KIT와 PDGFRA 돌연변이의 광범위한 스펙트럼을 효과적으로 차단하도록 고안되었다. 이를 통해 후기선 치료 영역에서 근거 기반의 생존 혜택을 제공한 최초의 약제로 평가된다. INVICTUS 연구에서 리프레티닙은 종양 크기 축소보다는 질병 진행 억제에 초점을 둔 임상 이득을 보여 위약 대비 무진행생존기간(PFS)을 유의하게 연장하였고, 독성 프로파일 또한 기존 다중표적 TKI 대비 관리가 용이해 다수의 치료 실패를 경험한 환자군에서 임상적 실용성이 높다. 그럼에도 리프레티닙의 임상적 한계는 여전히 존재한다. 객관적 반응률(ORR)은 낮고 효과의 중심이 종양 축소보다는 질병 안정화에 있으며, 반응의 지속 기간 또한 제한적이어서 결국 대부분의 환자에서 새로운 내성이 발생한다. 또한 PDGFRA D842V 변이와 같은 고도 내성 아형에서는 전임상에서의 억제 가능성과 달리 실제 임상에서는 아바프리티닙 대비 효능이 제한적이다. 더불어 INVICTUS 시험은 다수의 치료에 실패한 고도로 선택된 환자군을 대상으로 한 위약 대조 연구로 표본 규모가 작아, 엑손별·클론별 내성 패턴에 대한 정밀 분석 및 실제 임상 현실의 다양성을 충분히 반영하기에는 한계가 있었다. 이러한 점들은 향후 연구 방향을 제시한다. 즉, 리프레티닙 내성의 구조적·분자적 기전을 규명하고, 초기선 또는 중간선 치료로의 확장 가능성을 평가하며, 병용 전략이나 돌연변이 기반 개인맞춤 치료 시퀀스 확립을 위한 연구가 필요하다. 리프레티닙은 4차 치료에서 의미 있는 생존 혜택을 입증한 중요한 선택지이지만, 내성 극복 및 정밀한 치료 전략의 확립이라는 과제가 남아 있다. 이러한 개선 과정은 향후 GIST 치료 패러다임의 확장과 진화를 이끌 중요한 전환점이 될 것으로 기대된다. 결국 리프레티닙은 기존 약제의 내성 장벽을 넘어 약제 선택지가 소진된 환자에게 새로운 생존 기회를 제공함으로써, GIST TKI 치료의 연속성과 확장성을 재정립한 약제로 평가된다. 참고문헌 1. HAIXIANG DING1 “Clinical significance of the molecular heterogeneity of gastrointestinal stromal tumors and related research: A systematic review” ONCOLOGY REPORTS 43: 751-764, 2020 2. Ramon Martinez III “Avoiding or Co-Opting ATP Inhibition: Overview of Type III, IV, V, and VI Kinase Inhibitors” Next Generation Kinase Inhibitors, First Online: 15 July 2020 pp 29–59. 3. Ke Li1 “Genetic progression in gastrointestinal stromal tumors: mechanisms and molecular interventions” Oncotarget, 2017, Vol. 8, (No. 36), pp: 60589-60604. 4. Sebastian Baue “Early and Next-Generation KIT/PDGFRA Kinase Inhibitors and the Future of Treatment for Advanced Gastrointestinal Stromal Tumor” Front. Oncol. 11:672500. 5. Vaibhav Kumar “FDA Approval Summary: Ripretinib for advanced gastrointestinal stromal tumor (GIST)” Clin Cancer Res. 2023 June 01; 29(11): 2020–2024. 6. Koji Umezawa “Druggable Transient Pockets in Protein Kinases” Molecules 2021, 26, 651. 7. Hiba Mechahougui “Precision Oncology in Gastrointestinal Stromal Tumors” Curr. Oncol. 2023, 30(5), 4648-4662. 8. 기타 인터넷 자료(보도 자료, 제품 설명서 등2025-12-05 06:00:55최병철 박사 -
 ROS1 표적항암제 '옥타이로', 급여 논의 본격 시작ROS1 표적항암제 '옥타이로'가 보험급여 등재를 위한 시험대에 오른다. 취재 결과, 한국BMS제약의 옥타이로(레포트렉티닙)는 다가오는 올해 마지막 건강보험심사평가원 암질환심의위원회에 상정될 예정이다. 등재를 노리는 적응증은 ▲ROS1 양성 국소 진행성 또는 전이성 비소세포폐암(성인) ▲NTRK 유전자 융합을 보유한 고형암(성인 및 12세 이상 소아)이다. 옥타이로는 기존 치료제 한계를 극복한 차세대 TKI 로 분류되며, TRIDENT-1 임상에서 각각 ROS1과 NRTK 환자 대상으로 이전 TKI 치료 경험 유무에 따라 분류된 총 4개 코호트를 근거로 허가됐다. ROS1 데이터는 NEJM에 게재됐고, 최신 추적 임상 결과는 지난 9월 세계폐암학회(WCLC)에서 발표됐다. 특히 등록 환자 중 치료 경험이 없는 환자군에서 58%(41명/71명), 치료 경험이 있는 환자군에서 41%(23명/56명)가 아시아인이었다. TRIDENT-1 임상에서 옥타이로는 ROS1 양성 비소세포폐암 1, 2차 치료에서 모두에서 임상적으로 의미있는 효과를 입증했다. ROS1 표적 치료제 경험이 없는 환자에서 무진행생존기간(PFS) 31.1개월, 전체생존기간(OS) 74.6개월, 이전 ROS1 표적 치료제 경험이 있는 환자에서는 PFS 8.6개월, OS 25.1개월이라는 고무적인 임상 결과가 보고됐다. 또한 옥타이로는 뇌혈관장벽(BBB)을 통과하기 유리한 구조를 갖고 있어 뇌전이 환자에서도 효과를 나타냈다. ROS1 표적치료제 1차 치료에서 무진행생존율이 91%였으며, 2차 치료에서는 두개 내 반응률 38%, 12개월 시점 82%로 높은 두개내 무진행 생존율을 보였다. 단일군 임상이지만, ROS1 표적 치료제 경험이 없는 양성 진행성 비소세포폐암에 기존 허가된 약제와의 간접비교 결과에서도 옥타이로는 기존 치료제 대비 객관적 반응율, 반응 지속 기간 및 무진행 생존기간 모두 통계적으로 유의하게 개선한 것으로도 분석됐다. 이같은 임상 결과를 바탕으로 옥타이로는 NCCN, ESMO, ASCO 가이드라인에서 모두 ROS1 비소세포폐암 환자 대상 1차, 2차 치료제로 강력히 권고되고 있다. 서울아산병원 종양내과 김상위 교수는 "TRIDENT-1 임상 결과를 보면, ROS1 비소세포폐암 1, 2차 모두에서 기존 치료 대비 우월한 결과를 보였고, 특히 1차에서 옥타이로를 사용한다면 5년 이상 생존할 수 있다는 건 매우 고무적이다. 급여 목록에 등재돼, 필요한 환자들이 신속하게 혜택을 받을 수 있기를 기대한다"고 밝혔다.2025-12-03 06:00:53어윤호 기자
ROS1 표적항암제 '옥타이로', 급여 논의 본격 시작ROS1 표적항암제 '옥타이로'가 보험급여 등재를 위한 시험대에 오른다. 취재 결과, 한국BMS제약의 옥타이로(레포트렉티닙)는 다가오는 올해 마지막 건강보험심사평가원 암질환심의위원회에 상정될 예정이다. 등재를 노리는 적응증은 ▲ROS1 양성 국소 진행성 또는 전이성 비소세포폐암(성인) ▲NTRK 유전자 융합을 보유한 고형암(성인 및 12세 이상 소아)이다. 옥타이로는 기존 치료제 한계를 극복한 차세대 TKI 로 분류되며, TRIDENT-1 임상에서 각각 ROS1과 NRTK 환자 대상으로 이전 TKI 치료 경험 유무에 따라 분류된 총 4개 코호트를 근거로 허가됐다. ROS1 데이터는 NEJM에 게재됐고, 최신 추적 임상 결과는 지난 9월 세계폐암학회(WCLC)에서 발표됐다. 특히 등록 환자 중 치료 경험이 없는 환자군에서 58%(41명/71명), 치료 경험이 있는 환자군에서 41%(23명/56명)가 아시아인이었다. TRIDENT-1 임상에서 옥타이로는 ROS1 양성 비소세포폐암 1, 2차 치료에서 모두에서 임상적으로 의미있는 효과를 입증했다. ROS1 표적 치료제 경험이 없는 환자에서 무진행생존기간(PFS) 31.1개월, 전체생존기간(OS) 74.6개월, 이전 ROS1 표적 치료제 경험이 있는 환자에서는 PFS 8.6개월, OS 25.1개월이라는 고무적인 임상 결과가 보고됐다. 또한 옥타이로는 뇌혈관장벽(BBB)을 통과하기 유리한 구조를 갖고 있어 뇌전이 환자에서도 효과를 나타냈다. ROS1 표적치료제 1차 치료에서 무진행생존율이 91%였으며, 2차 치료에서는 두개 내 반응률 38%, 12개월 시점 82%로 높은 두개내 무진행 생존율을 보였다. 단일군 임상이지만, ROS1 표적 치료제 경험이 없는 양성 진행성 비소세포폐암에 기존 허가된 약제와의 간접비교 결과에서도 옥타이로는 기존 치료제 대비 객관적 반응율, 반응 지속 기간 및 무진행 생존기간 모두 통계적으로 유의하게 개선한 것으로도 분석됐다. 이같은 임상 결과를 바탕으로 옥타이로는 NCCN, ESMO, ASCO 가이드라인에서 모두 ROS1 비소세포폐암 환자 대상 1차, 2차 치료제로 강력히 권고되고 있다. 서울아산병원 종양내과 김상위 교수는 "TRIDENT-1 임상 결과를 보면, ROS1 비소세포폐암 1, 2차 모두에서 기존 치료 대비 우월한 결과를 보였고, 특히 1차에서 옥타이로를 사용한다면 5년 이상 생존할 수 있다는 건 매우 고무적이다. 급여 목록에 등재돼, 필요한 환자들이 신속하게 혜택을 받을 수 있기를 기대한다"고 밝혔다.2025-12-03 06:00:53어윤호 기자 -
 주요 고형암서 급여 완성…머크 항암신약 잇단 성과[데일리팜=손형민 기자] 한국머크가 항암 파이프라인 전반에서 의미 있는 성과를 연이어 내고 있다. '대장암(얼비툭스)& 8211;요로상피암(바벤시오)& 8211;폐암(텝메코)'으로 이어지는 머크의 주요 고형암 파이프라인은 임상·RWD·급여 정책 전반에서 의미 있는 진전을 보이며, 실제 진료 현장에서 치료 격차를 줄이는 역할을 수행하고 있다는 평가를 받고 있다. 24일 한국머크는 서울 마포구 라이즈호텔에서 미디어세션을 열고 항암신약의 가치를 설명하는 자리를 마련했다. 올해 성과가 가시적이었던건 '텝메코(테포티닙)'다. 텝메코는 MET 엑손 14 결손을 가진 국소 진행성 또는 전이성 비소세포폐암 환자를 대상으로 하는 표적치료제로, 올해 4월 급여가 본격 적용됐다. 2021년 국내 허가 이후 세 차례 급여 도전에 실패해 왔지만, 세 번째 도전 끝에 치료 차수와 관계없이(1차 이상) 광범위한 환자군에서 급여가 가능해 졌다. MET 변이는 전체 비소세포폐암 중 약 4%로 적은 편이나 예후가 좋지 않아 표적 치료옵션의 필요성이 큰 영역이다. 텝메코는 글로벌 임상2상 VISION 연구에서 전체 환자의 90% 이상에서 종양 감소를 확인했으며, 객관적반응률(ORR) 58.6%, 무진행생존기간(PFS) 15.9개월, 전체생존기간(OS) 29.7개월, 반응지속기간 46.4개월 등 장기 지속 효과를 입증했다. 아시아인 하위 분석(전체 34%)에서도 ORR 56.6%, PFS 13.8개월, OS 25.5개월이 확인돼 한국인을 포함한 아시아 환자군에서도 일관된 치료 이점이 재현됐다. 크리스토프 하만 한국머크 대표는 "올해 텝메코의 급여가 성사되며 주요 고형암에서 머크의 항암 신약들이 성공적으로 출시하게 됐다”라며 “데스모이드 종양 치료제 등 머크 본사가 인수한 신약들에 대한 기대감 또한 높다. 고형암에서 희귀 종양으로 파이프라인 중심 축을 옮기는 것이 주된 목표”라고 전했다. 바벤시오 요로상피암 RWD서도 일관된 효과 전이성 요로상피암 치료제 '바벤시오(아벨루맙)'는 1차 백금 항암화학요법 이후 사용할 치료 옵션이 전무했던 상황에서 최초의 1차 유지요법으로 허가된 약제다. 바벤시오는 PD-L1에 특화된 완전 인간 항체로 요로상피암 1차 유지요법 중 생존기간 연장을 유일하게 입증했다. 지난 2019년 국내 허가된 바벤시오는 지난해 요로상피암에 1차 단독 유지요법 급여를 확보한 상황이다. 바벤시오는 허가 임상인 JAVELIN Bladder 100(JB100)에서 OS 중앙값 29.7개월을 기록하며 기존 대비 생존을 9개월 이상 연장했다. 올해 공개된 글로벌 RWD는 이 효과를 실제 진료 현장에서 재현했을 뿐 아니라, 일부 국가에서는 임상 결과를 뛰어넘는 생존 연장이 보고되며 약제 가치가 더욱 부각됐다. 일본 JAVEMACS 연구에서는 항암 시작 기준 38.9개월, 유지요법 기준 31.8개월로 아시아 환자군에서도 장기 생존 효과가 재현됐다. 국내 데이터도 힘을 보탰다. 2021~2023년 국내 5개 병원에서 30명을 대상으로 한 동정적 사용 프로그램(EAP) 분석에서 바벤시오 시작 기준 PFS 중앙값은 7.9개월로 JB 100 임상의 5.5개월을 웃돌았다. 머크 항암사업부의 맏형 격인 '얼비툭스(세툭시맙)'는 전이성 대장암의 1차 표준요법으로, 2005년 국내 허가 이후 지금까지 견고한 치료 지위를 유지하고 있다. 대규모 연구를 통해 OS 30개월 이상을 일관되게 입증했으며, 국내 전이성 대장암 환자를 대상으로 한 임상에서도 PFS 11.3개월, OS 35.1개월이 확인돼 한국인에서도 동일한 수준의 효과가 재현됐다. 얼비툭스는 국내 첫 위험분담제(RSA) 적용 약제로 등재된 이후 지금까지 제도를 기반으로 환자 접근성을 높여왔다는 평가를 받는다. 이수경 한국머크 항암제사업부 상무는 "환자가 필요한 시간에 정확하게 치료제를 전달하는 게 머크의 가장 큰 가치"라며 "바벤시오와 텝메코의 경우 국내에서의 경험들이 더 공유될 시기다. 내년에는 환자와 의료진의 선택에 있어 더 많이 도움될 수 있도록 노력할 것"이라고 말했다.2025-11-25 06:17:32손형민
주요 고형암서 급여 완성…머크 항암신약 잇단 성과[데일리팜=손형민 기자] 한국머크가 항암 파이프라인 전반에서 의미 있는 성과를 연이어 내고 있다. '대장암(얼비툭스)& 8211;요로상피암(바벤시오)& 8211;폐암(텝메코)'으로 이어지는 머크의 주요 고형암 파이프라인은 임상·RWD·급여 정책 전반에서 의미 있는 진전을 보이며, 실제 진료 현장에서 치료 격차를 줄이는 역할을 수행하고 있다는 평가를 받고 있다. 24일 한국머크는 서울 마포구 라이즈호텔에서 미디어세션을 열고 항암신약의 가치를 설명하는 자리를 마련했다. 올해 성과가 가시적이었던건 '텝메코(테포티닙)'다. 텝메코는 MET 엑손 14 결손을 가진 국소 진행성 또는 전이성 비소세포폐암 환자를 대상으로 하는 표적치료제로, 올해 4월 급여가 본격 적용됐다. 2021년 국내 허가 이후 세 차례 급여 도전에 실패해 왔지만, 세 번째 도전 끝에 치료 차수와 관계없이(1차 이상) 광범위한 환자군에서 급여가 가능해 졌다. MET 변이는 전체 비소세포폐암 중 약 4%로 적은 편이나 예후가 좋지 않아 표적 치료옵션의 필요성이 큰 영역이다. 텝메코는 글로벌 임상2상 VISION 연구에서 전체 환자의 90% 이상에서 종양 감소를 확인했으며, 객관적반응률(ORR) 58.6%, 무진행생존기간(PFS) 15.9개월, 전체생존기간(OS) 29.7개월, 반응지속기간 46.4개월 등 장기 지속 효과를 입증했다. 아시아인 하위 분석(전체 34%)에서도 ORR 56.6%, PFS 13.8개월, OS 25.5개월이 확인돼 한국인을 포함한 아시아 환자군에서도 일관된 치료 이점이 재현됐다. 크리스토프 하만 한국머크 대표는 "올해 텝메코의 급여가 성사되며 주요 고형암에서 머크의 항암 신약들이 성공적으로 출시하게 됐다”라며 “데스모이드 종양 치료제 등 머크 본사가 인수한 신약들에 대한 기대감 또한 높다. 고형암에서 희귀 종양으로 파이프라인 중심 축을 옮기는 것이 주된 목표”라고 전했다. 바벤시오 요로상피암 RWD서도 일관된 효과 전이성 요로상피암 치료제 '바벤시오(아벨루맙)'는 1차 백금 항암화학요법 이후 사용할 치료 옵션이 전무했던 상황에서 최초의 1차 유지요법으로 허가된 약제다. 바벤시오는 PD-L1에 특화된 완전 인간 항체로 요로상피암 1차 유지요법 중 생존기간 연장을 유일하게 입증했다. 지난 2019년 국내 허가된 바벤시오는 지난해 요로상피암에 1차 단독 유지요법 급여를 확보한 상황이다. 바벤시오는 허가 임상인 JAVELIN Bladder 100(JB100)에서 OS 중앙값 29.7개월을 기록하며 기존 대비 생존을 9개월 이상 연장했다. 올해 공개된 글로벌 RWD는 이 효과를 실제 진료 현장에서 재현했을 뿐 아니라, 일부 국가에서는 임상 결과를 뛰어넘는 생존 연장이 보고되며 약제 가치가 더욱 부각됐다. 일본 JAVEMACS 연구에서는 항암 시작 기준 38.9개월, 유지요법 기준 31.8개월로 아시아 환자군에서도 장기 생존 효과가 재현됐다. 국내 데이터도 힘을 보탰다. 2021~2023년 국내 5개 병원에서 30명을 대상으로 한 동정적 사용 프로그램(EAP) 분석에서 바벤시오 시작 기준 PFS 중앙값은 7.9개월로 JB 100 임상의 5.5개월을 웃돌았다. 머크 항암사업부의 맏형 격인 '얼비툭스(세툭시맙)'는 전이성 대장암의 1차 표준요법으로, 2005년 국내 허가 이후 지금까지 견고한 치료 지위를 유지하고 있다. 대규모 연구를 통해 OS 30개월 이상을 일관되게 입증했으며, 국내 전이성 대장암 환자를 대상으로 한 임상에서도 PFS 11.3개월, OS 35.1개월이 확인돼 한국인에서도 동일한 수준의 효과가 재현됐다. 얼비툭스는 국내 첫 위험분담제(RSA) 적용 약제로 등재된 이후 지금까지 제도를 기반으로 환자 접근성을 높여왔다는 평가를 받는다. 이수경 한국머크 항암제사업부 상무는 "환자가 필요한 시간에 정확하게 치료제를 전달하는 게 머크의 가장 큰 가치"라며 "바벤시오와 텝메코의 경우 국내에서의 경험들이 더 공유될 시기다. 내년에는 환자와 의료진의 선택에 있어 더 많이 도움될 수 있도록 노력할 것"이라고 말했다.2025-11-25 06:17:32손형민
오늘의 TOP 10
- 1'이모튼', 약국당 180T 균등 공급...19일부터 신청
- 2약국 개설·운영에 스며드는 외부 자본…규제장치 마련될까
- 3시총 6186억→175억...상장폐지 파멥신의 기구한 운명
- 4'반품' 조항 없는 제약사 거래약정서…약사 요구에 수정
- 5"주식으로 바꿀게요"...주가 상승 바이오, CB 전환청구 활발
- 6병의원·약국 세무신고용 '연간지급내역' 통보서 제공
- 7한미약품 성장동력 ‘비만·MASH·이중항체’ 삼중 전략
- 8신규 기전 잇단 등장…중증근무력증약 시장 경쟁 가열
- 9[경기 고양] "한약사 문제 해결...창고형약국 차단해야"
- 10천식약 부데소니드, 위탁생산 품목 확대…품절 우려 해소
-
상품명최고최저평균
-
게보린(10정)4,0003,0003,782
-
노스카나겔(20g)22,00018,00021,195
-
베나치오에프액(75ml)1,000800996
-
비코그린에스(20정)5,0004,5004,625
-
머시론정(21정)10,0008,5009,873







































![[유한양행] 미녹펜겔 탈모스팟 집중케어](https://cdn.platpharm.co.kr/2025/09/2509220824180004563.webp)
![[더본메디칼] ATC인쇄리본 특가](https://cdn.platpharm.co.kr/2025/04/2504100527360001454.jpg)
![[리쥬올]리쥬올 PDRN 약국 1위 PDRN](https://cdn.platpharm.co.kr/2025/09/2509260220180000170.webp)
![[리쥬올]레티노 멜라세럼 저자극 레티놀](https://cdn.platpharm.co.kr/2025/09/2509260219360000145.webp)
![[신신] 아렉스 두번효과로 강력한](https://cdn.platpharm.co.kr/2025/10/2510230254510000664.webp)
![[유한양행] 콘택콜드 걸렸구나 생각되면](https://cdn.platpharm.co.kr/2025/10/2510282252420008436.webp)
![[SK케미칼] 속편한정 복합소화제](https://cdn.platpharm.co.kr/2025/12/2512040916400005920.webp)
![[SK케미칼] 트라스트패취 피록시캄 성분](https://cdn.platpharm.co.kr/2025/10/2510020656150002375.webp)
![[종근당] 벤포벨에스 어른들의 피로회복제](https://cdn.platpharm.co.kr/2025/07/2507290841210004645.webp)
![[신신] 새사래 상처연고 습윤밴드](https://cdn.platpharm.co.kr/2025/10/2510210339570001784.webp)
![[셀로맥스] 베베락스 온가족 안심 관장약](https://cdn.platpharm.co.kr/2025/09/2509171131320018843.webp)
![[아워팜] 아이들이 먼저찾는, 바로타민 kids 미네랄](https://i.baropharm.com/products/202512/1766121243228.png)
![[아워팜] CJ웰케어, 바이오코어 1000억 유산균](https://i.baropharm.com/products/202512/1765955416559.png)
![[레킷코리아] 목 아플 때, 스트렙실 허니&레몬 트로키 12정](https://i.baropharm.com/products/202502/1739520767049.png?label=PLAN_01)
![[휴온스 ] 비듬을 한번에, 니조랄 2%액](https://i.baropharm.com/products/478a284d-4361-4b4a-8a00-8bab80f34319.png?label=PLAN_01)
![[아워팜] 에너지 바로 충전, 바로콤](https://i.baropharm.com/products/202512/1764922282624.png)
![[아워팜] 건강한 힘, 바로바이오틱스 kids 비피더스 50억](https://i.baropharm.com/products/202511/1763106585375.png)
![[아워팜] 혈행건강 히어로, 혈행건강 초임계 rTG 오메가3 프리미엄](https://i.baropharm.com/products/f724f191-7052-4ad5-bc92-cda889cf13a6.png)
![[켄뷰] 오리지널 폼타입, 로게인5%폼에어로졸60g](https://i.baropharm.com/products/dc84d96e-d0b4-46bc-bcc8-d62016406fe4.png)
![[오펠라] 부드럽고 편안한, 둘코락스에스장용정 20정](https://i.baropharm.com/products/202511/1762260404625.png)
![[한독] 붙이는 통증 전문가, 케토톱 액티브 플라스타(쿨) 40매](https://i.baropharm.com/products/202503/1741829602305.png)
![[켄뷰] 다양한 통증에, 타이레놀정 500mg 10정](https://i.baropharm.com/products/6c6ea4f4-7ab2-44f2-a165-f062d80f525b.png)
![[아워팜] 우리아이 맞춤설계, 바로타민 kids 엘더베리맛](https://i.baropharm.com/products/8eae7689-61be-4b71-9608-05364b05ea12.png)
