㉑새 기전의 만성 자발성 두드러기 치료제 '레미브루티닙'
- 최병철 박사
- 2026-02-06 06:00:53
-
가
- 가
- 가
- 가
- 가
- 가
- 최병철 박사의 노벨드럭 인사이트
- 기존 치료 미반응 환자에 새로운 치료옵션 가치
- 장기 투여 평가 제한적...비용효과성도 쟁점
- PR
- 잘 나가는 약국은 매달 보는 신제품 정보 ‘팜노트’
- 팜스타클럽

랩시도(RhapsidoⓇ, 성분명: 레미브루티닙, remibrutinib, 노바티스)는 브루톤 티로신 키나제(Bruton’s tyrosine kinase, BTK) 억제제로서는 최초로 작년 9월 미국 FDA로부터 'H1 항히스타민제 치료에 반응하지 않는 성인 만성 자발성 두드러기(chronic spontaneous urticaria, CSU) 환자의 치료' 적응증으로 승인됐다.
만성 자발성 두드러기(CSU)는 환자의 삶의 질에 심각한 영향을 미치는 복합적인 염증성 피부 질환으로, 면역 조절 이상에 의해 발생하는 비만세포 매개 질환이다. CSU 환자에서는 알레르기성(IgE 매개) 또는 자가면역성(IgG 매개) 경로를 통해 면역 체계가 활성화되며, 이 과정에서 비만세포와 호염기구가 활성화된다.
이러한 세포 활성화에는 BTK가 중요한 신호전달 인자로 작용하는 것으로 알려져 있다. 기전이 완전히 규명된 것은 아니지만, BTK 활성화는 히스타민과 다양한 염증 매개물질의 방출을 촉진하고, 그 결과 CSU에서 특징적으로 나타나는 홍반성 팽진과 가려움증을 유발한다.
CSU의 병태생리에는 다양한 비만세포 표면 수용체, 사이토카인, 세포 내 신호전달 경로가 관여하며, 이들 분자 기전은 현재 사용 중이거나 개발 중인 치료제의 주요 표적이 된다. 기존 연구에 따르면 CSU 환자의 약 40%만이 H1 항히스타민제 단독 요법 또는 H1 항히스타민제, H2 항히스타민제 및 류코트리엔 조절제 병용 요법에 반응하는 것으로 보고되어 치료 미충족 수요가 크다.
CSU 치료제로 승인된 인간화 항-IgE 단클론항체 오말리주맙(omalizumab)은 항히스타민제에 반응하지 않는 환자에서 표준 2차 치료로 사용되고 있으나, 일부 환자에서는 반응이 제한적이거나 치료 중단 시 재발이 발생할 수 있으며 주사제 투여 방식과 비용 부담이라는 한계가 있다.
랩시도는 BTK를 직접 표적화하여 비만세포와 호염기구의 활성화를 억제하고, 히스타민 및 기타 염증 매개물질의 분비를 차단함으로써 CSU 증상 발현을 억제한다. 본 약제의 승인은 2세대 H1 항히스타민제 치료에도 증상이 지속되는 CSU 환자를 대상으로 수행된 3상 REMIX-1 및 REMIX-2 임상시험 결과를 근거로 이루어졌다.
임상시험에서 랩시도 투여군은 12주차에 가려움 점수(ISS7), 팽진 점수(HSS7), 주간 두드러기 활성도 점수(UAS7) 모두에서 위약군 대비 기저치 대비 유의한 개선을 보였다. 또한 2주차와 12주차 모두에서 증상 조절(UAS7 ≤ 6)을 달성한 환자의 비율이 위약군보다 높았으며, 약 3분의 1의 환자에서 12주차에 가려움과 두드러기가 완전히 소실되었다.
안전성 측면에서 랩시도는 임상적 모니터링이 필요 없는 양호한 프로파일을 보였으며, 가장 흔하게 보고된 이상반응(발생률 ≥3%)은 비인두염(코막힘, 인후통, 콧물), 출혈, 두통, 메스꺼움, 복통이었다.
만성 자발성 두드러기(Chronic spontaneous urticaria, CSU)는 무엇인가?
만성 두드러기(Chronic urticaria)는 팽진(wheal)과/또는 혈관부종(angioedema)이 6주 이상 지속되거나 반복적으로 발생하는 임상 증후군의 총칭으로 정의된다. 이 개념은 원인과 병태생리에 관계없이 장기간 지속되는 모든 두드러기(담마진) 질환을 포함하는 상위 분류이다. 임상적으로 만성 두드러기는 만성 자발성 두드러기(chronic spontaneous urticaria, CSU)와 만성 유발성 두드러기(chronic inducible urticaria, CIndU)의 두 가지 주요 아형으로 구분된다.
CSU는 명확한 외부 유발 인자 없이 자연적으로 증상이 발생하는 형태로, 전체 만성 두드러기 환자의 약 70–80%를 차지하는 가장 흔한 아형이다. CSU의 병태생리는 아직 완전히 규명되지 않았으나, IgE 또는 고친화성 IgE 수용체(FcεRI)에 대한 자가항체가 관여하는 자가면역 기전과 비만세포 및 호염기구의 자발적 활성화가 주요 원인으로 제시되고 있다. 이러한 특성으로 인해 CSU는 특정 회피 요법이 어렵고, 약물 치료에 의존하는 경우가 많다.
반면, CIndU는 물리적 또는 환경적 자극에 의해 증상이 재현 가능하게 유발되는 형태로, 피부 마찰에 의한 피부묘기증, 한랭 자극에 의한 한랭 두드러기, 운동이나 체온 상승에 따른 콜린성 두드러기, 압박, 진동, 일광 노출 등에 의해 발생하는 다양한 아형을 포함한다. 이들 환자에서는 유발 자극의 회피가 질환 관리의 중요한 요소가 되며, 병태생리 역시 자극에 따른 비만세포 활성화가 주요 기전으로 작용한다.
Gell과 Coombs의 과민반응(hypersensitivity reaction) 분류는 면역 반응의 효과기(effector) 기전에 따라 IgE 매개 즉시형 반응(제I형), 항체 매개 세포독성 또는 기능변형 반응(제IIa 및 IIb), 면역복합체 매개 반응(제III형), 그리고 T 세포 매개 지연형 반응(제IV형)으로 체계화할 수 있다. 이 분류 체계는 알레르기 질환, 자가면역 질환 및 약물 유해 반응의 발생 기전을 이해하는 데 널리 활용되고 있다.
CSU는 Gell & Coombs 분류상 제I형 과민반응에 해당하는 자가항원형과, 제II형 과민반응의 기능적 아형인 제IIb형에 해당하는 자가면역형을 모두 포함하는 질환으로, 이러한 면역학적 이질성은 질환의 임상 양상, 치료 반응성, 예후의 다양성을 설명하는 중요한 이론적 근거가 된다.
만성 자발성 두드러기(CSU)의 발생 기전은 무엇인가?
CSU의 병태생리에서 비만세포(mast cell)는 중심적인 역할을 수행하는 대표적인 효과기 세포(effector cell)이다. 비만세포는 골수계(myeloid) 전구세포에서 유래하여 말초 조직, 특히 피부 진피에 분포하며, 다양한 면역학적 및 비면역학적 자극에 반응하여 활성화된다. 비만세포가 활성화되면 히스타민, 프로스타글란딘, 류코트리엔, 혈소판활성인자(platelet-activating factor) 등 다양한 생리활성 매개물질이 방출되며, 이들은 혈관부종의 동반 여부와 관계없이 CSU에서 팽진(wheal)과 가려움증의 발생에 핵심적인 역할을 한다.
CSU는 병태생리적 유형(endotype)에 따라 여러 표현형(phenotype)이 제안되어 왔으며, 여기에는 혈관부종의 동반 여부와 관계없이 H1 항히스타민제에 반응하는 CSU, 제I형 자가항원(autoallergic) CSU, 그리고 제IIb형 자가면역(autoimmune) CSU가 포함된다.
제I형 자가항원 CSU는 자가항원을 표적으로 하는 IgE 항체의 존재를 특징으로 한다. 이 경우 IgE 항체는 갑상선 과산화효소(thyroid peroxidase, TPO), IL-24, DNA, 핵 단백질 등과 같은 자가항원에 결합하여 비만세포 표면의 고친화성 IgE 수용체(FcεRI)를 교차결합시키며, 즉시형 과민반응(type I hypersensitivity)과 유사한 기전을 통해 비만세포 활성화와 히스타민, 사이토카인, 케모카인, 기타 염증매개물질의 분비를 유도한다(Figure 1). 이러한 환자군에서는 총 IgE 수치가 정상 또는 증가되어 있는 경우가 많고, 오말리주맙 치료에 대한 반응성이 비교적 양호한 것으로 보고되고 있다.
반면, 제IIb형 자가면역 CSU는 IgE 또는 FcεRI 자체를 표적으로 하는 IgG 자가항체가 병인의 중심적인 역할을 한다. 이러한 IgG 자가항체는 FcεRI를 직접 교차결합하거나 IgE와 결합함으로써 비만세포와 호염기구를 강력하게 활성화시키며(Figure 1), 이는 알레르기 반응보다는 항체 매개 면역 반응에 가까운 기전을 따른다. 또한 이들 환자는 오말리주맙에 대한 치료 반응이 불충분하거나 제한적인 경향을 보이며, 질환 경과 역시 상대적으로 중증이고 지속적인 특징을 보인다.
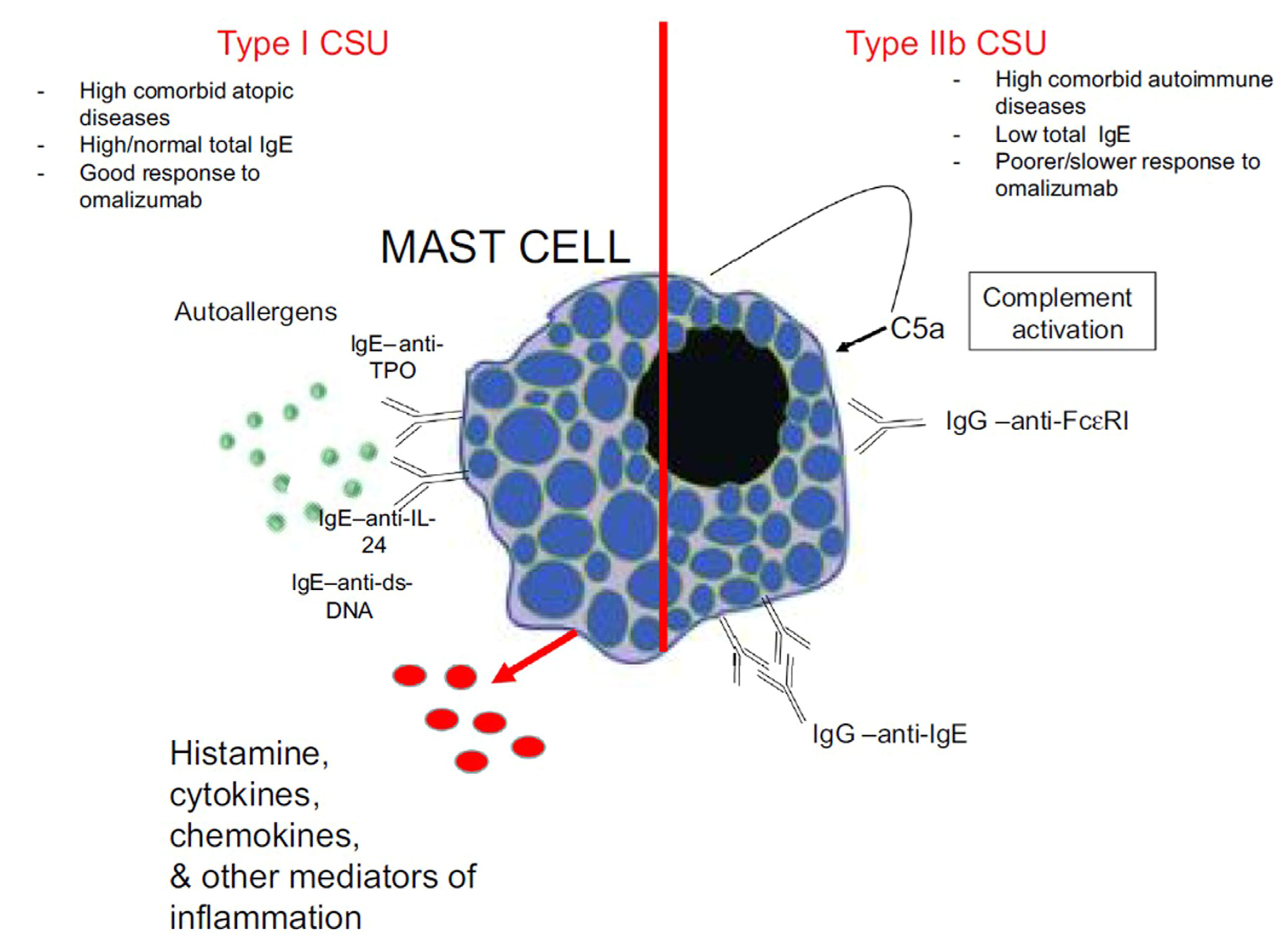
이와 같이 제I형 자가항원 CSU와 제IIb형 자가면역 CSU는 면역학적 기전과 임상적 특성이 상이하며, 이러한 차이는 치료 전략을 결정하는 데 있어 중요한 고려 요소가 된다. 특히 비만세포 활성화의 공통 신호전달 경로를 차단하는 치료 접근법은 제IIb형과 같은 난치성 CSU 환자군에서 새로운 치료 대안으로 주목받고 있다.
한편, 과립구 계열에 속하는 호염기구(basophil) 역시 CSU의 병태생리에 관여하는 또 하나의 중요한 효과기 세포이다. 이는 두드러기 팽진(urticarial wheal) 부위의 조직 생검에서 호염기구가 실제로 관찰된다는 점에서 그 역할이 뒷받침된다. 비만세포와 유사하게, 호염기구 또한 FcεRI 및 C5a 수용체(C5aR)를 포함한 다양한 표면 수용체를 발현하고 있으며, 이들이 활성화되면 히스타민과 류코트리엔을 비롯한 생리활성 매개물질과 사이토카인을 분비하게 된다.
비만세포와 호염기구의 활성화는 사이토카인과 케모카인의 새로운 합성과 분비(de novo synthesis)를 유도하며, 그 결과 염증세포들은 혈관부종이 동반되지 않은 CSU 환자에서는 주로 표피 인접 부위로, 혈관부종이 동반된 경우에는 보다 깊은 진피층으로 유입된다. 이러한 염증 반응은 병변의 깊이와 임상 양상의 차이를 설명하는 중요한 기전으로 작용한다.
방출된 염증성 사이토카인과 생리활성 매개물질들은 혈관 확장과 혈관 투과성 증가를 유발하고, 그 결과 체액이 혈관 외 공간으로 이동하면서 팽진(wheal), 홍반(flare), 가려움증(itch)이 발생한다. 이는 CSU의 세 가지 대표적인 임상 증상이다.
종합하면, CSU의 병태생리는 비만세포의 비정상적인 활성화와 그에 따른 히스타민 및 염증 매개물질의 분비를 중심으로 설명될 수 있다. CSU 환자에서 IgE 또는 자가항체는 비만세포 표면의 FcεRI에 결합하여 수용체 교차결합을 유도하며, 이 과정에서 Bruton’s tyrosine kinase(BTK)가 활성화된다.
활성화된 BTK는 하위 신호전달 경로를 증폭시켜 세포 내 칼슘 유입과 탈과립 반응을 촉진하고, 그 결과 히스타민, 류코트리엔, 사이토카인 등의 염증 매개물질이 분비된다. 이러한 일련의 반응은 임상적으로 가려움증, 팽진 및 반복적인 두드러기 병변의 발생으로 이어진다.
브루톤 티로신 키나아제(Bruton’s tyrosine kinase, BTK)는 무엇인가?
Bruton의 이름은 1952년 X-연관 무감마글로불린혈증을 처음 보고한 Ogden Carr Bruton에서 유래하였다. 이후 이 질환의 원인 유전자가 밝혀지면서, 그 유전자가 암호화하는 단백질이 Bruton’s tyrosine kinase(BTK)로 명명되었다.
BTK는 Tec(Tyrosine kinase expressed in hepatocellular carcinoma) 계열에 속하는 비수용체성 티로신 키나아제로서, 주로 B 세포 및 골수계 선천면역 세포에서 발현되며 면역 신호전달에 핵심적인 역할을 수행한다. 특히 BTK는 B 세포 수용체(B-cell receptor, BCR) 신호전달 경로의 중심 요소로 작용하여 B세포의 발달, 활성화, 증식 및 생존을 조절한다.
BCR이 항원을 인식하면 Src family kinase(Lyn 등)에 의해 Igα/Igβ의 ITAM이 인산화되고, 이에 결합한 Syk 티로신 키나아제가 활성화된다. 활성화된 Syk는 어댑터 단백질(BLNK 등)과 BTK를 포함한 하위 신호전달 분자들을 인산화 및 활성화하며, 이 과정에서 BTK는 PI3K에 의해 생성된 PIP3에 결합하여 세포막 인근으로 이동해 완전히 활성화된다. 활성화된 BTK와 Syk는 phospholipase Cγ2(PLCγ2)를 인산화하여 활성화하고, 활성화된 PLCγ2는 PIP2를 절단하여 inositol trisphosphate(IP3)와 diacylglycerol(DAG)을 생성한다.
이들 2차 전달자는 세포 내 Ca²⁺ 농도 증가와 protein kinase C의 활성화를 유도하여 NF-κB, NFAT, AP-1과 같은 주요 전사인자를 활성화시키며, 활성화된 전사인자들은 핵으로 이동하여 B 세포의 증식, 분화 및 항체 생성에 필요한 유전자 발현을 유도한다. 이 과정에서 BTK와 Syk는 핵으로 이동하지 않고, 세포질과 세포막 인근에서 신호전달을 증폭시키는 키나아제로 기능한다(Figure 2).
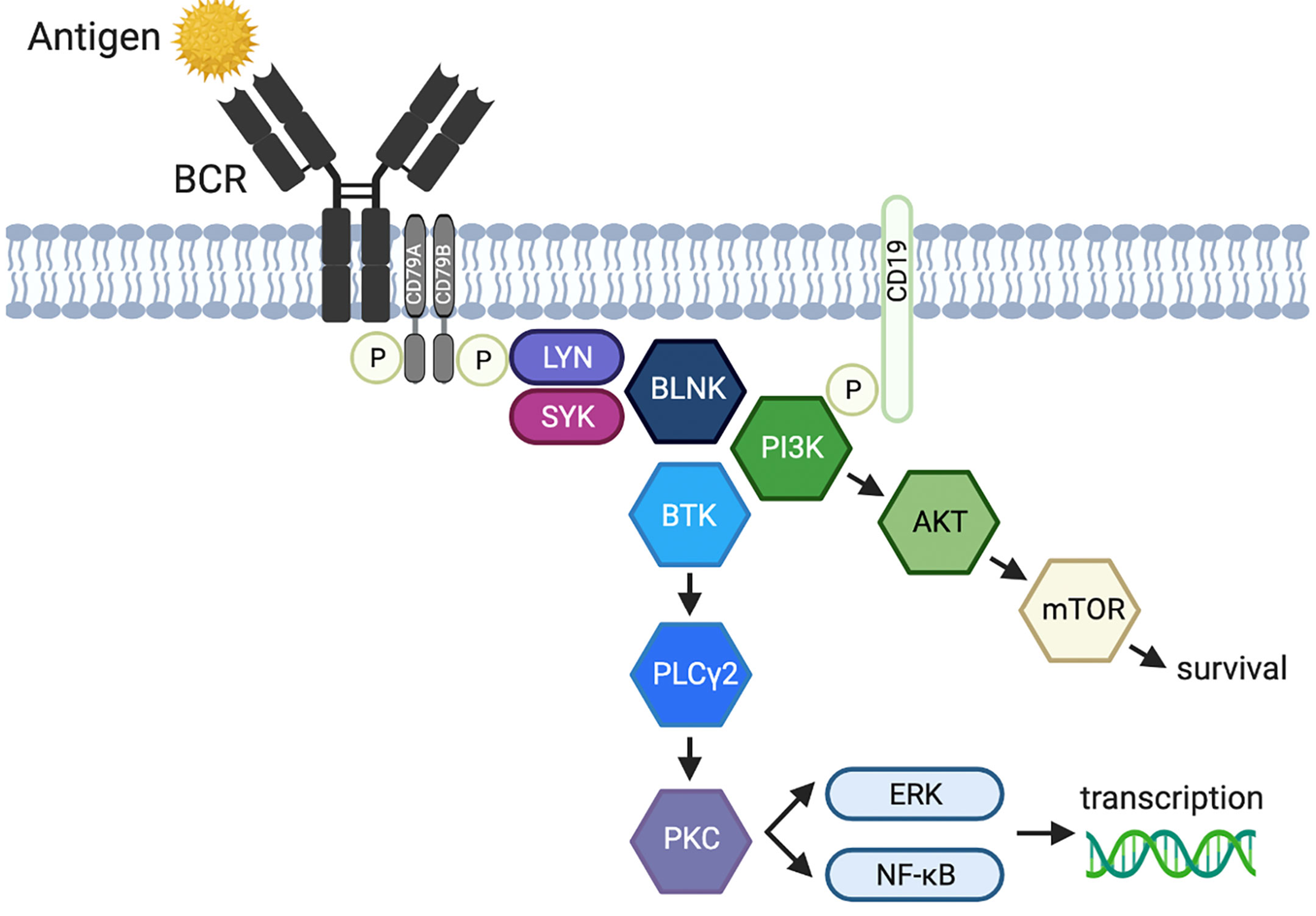
BTK의 기능 이상은 다양한 면역 질환 및 종양 발생과 밀접한 관련을 가진다. BTK 유전자의 기능 소실 돌연변이는 X-연관 무감마글로불린혈증을 유발하며, 이 경우 B 세포의 성숙이 차단되어 중증 세균 감염에 대한 감수성이 현저히 증가한다. 반대로 BTK 신호전달 경로의 과활성화는 만성 림프구성 백혈병(chronic lymphocytic leukemia, CLL), 외투세포 림프종(mantle cell lymphoma), Waldenström 거대글로불린혈증 등 다양한 B세포 계열 혈액종양의 발생과 유지에 중요한 역할을 한다.
이러한 종양 세포들은 BCR–BTK 경로에 강하게 의존하여 생존 및 증식 신호를 유지하므로, BTK는 효과적인 치료 표적으로 인식되고 있다. 실제로 이브루티닙(ibrutinib), 아칼라브루티닙(akabrutinib), 자누브루티닙(zanubrutinib)과 같은 BTK 억제제는 현재 임상에서 해당 질환들의 치료 성적을 현저히 향상시켰다.
한편 BTK는 B 세포 이외에도 대식세포, 단핵구, 호중구, 수지상세포 및 비만세포와 같은 골수계 세포에서 발현되며, 이들 세포에서 톨유사수용체(Toll-like receptor) 및 Fc 수용체 신호전달에 관여하여 염증 반응과 면역 활성의 강도를 조절한다. 특히 피부 진피에 존재하는 비만세포에서 BTK는 FcεRI 매개 신호전달 경로의 핵심 구성 요소로 작용하여 탈과립 반응을 조절한다.
만성 자발성 두드러기(CSU)는 이러한 비만세포 신호전달 이상이 임상적으로 대표적으로 나타나는 질환이다. CSU 환자의 상당수에서는 IgG 자가항체가 IgE 또는 FcεRI에 결합하여 수용체 교차결합을 유도하고, 이에 따라 Lyn과 Syk 키나아제가 먼저 활성화된 뒤 BTK가 활성화되어 PLCγ를 인산화한다. 그 결과 세포 내 칼슘 농도가 증가하고 비만세포 탈과립(degranulation)이 유도되어 히스타민, 프로스타글란딘, 류코트리엔 및 다양한 염증성 사이토카인이 방출된다.
또한 일부 환자에서는 IgE 매개 항원 반응, 보체 성분 C5a에 의한 자극, 또는 substance P와 같은 신경펩타이드가 MRGPRX2 수용체를 통해 비만세포를 활성화하는 경로 역시 병태생리에 기여한다.
활성화된 비만세포로부터 분비되는 히스타민, 류코트리엔, 프로스타글란딘 및 다양한 사이토카인은 피부 소혈관의 확장과 투과성 증가를 초래하여 팽진을 형성하고, 감각신경을 자극하여 특징적인 가려움(소양증)을 유발한다. 이러한 병태생리는 항히스타민제가 CSU의 1차 치료로 사용되는 근거가 되며, IgE를 표적으로 하는 오말리주맙(omalizumab)과 더불어 BTK 억제제가 새로운 치료 전략으로 주목받는 이유이기도 하다. 실제로 BTK 억제는 비만세포 탈과립의 상위 신호전달 단계를 차단함으로써 염증 매개물질의 방출을 근본적으로 감소시킬 가능성을 제시한다.
반면 BTK는 T 세포와 NK 세포, 그리고 대부분의 비면역 조직에서는 거의 발현되지 않는다. 이러한 발현 특이성으로 인해 BTK 억제제는 비교적 선택적인 면역 조절 효과를 나타내며, 항암 효과와 함께 항염증 및 항알레르기 효과를 보이는 반면 B 세포 기능 저하에 따른 감염 위험 증가라는 부작용을 동반할 수 있다.
따라서 BTK는 정상 면역계에서는 B 세포와 선천면역 세포의 기능 유지에 필수적인 신호전달 효소이며, 병리적 상황에서는 면역결핍, B 세포 악성종양, 그리고 만성 자발성 두드러기와 같은 알레르기·염증성 질환의 공통된 분자 기전으로 작용한다. 이러한 다면적 역할로 인해 BTK는 면역학, 혈액종양학, 알레르기학 분야 전반에서 중요한 연구 대상이자 임상 치료 표적으로서 지속적인 주목을 받고 있다.
만성 자발성 두드러기(CSU)의 기존 치료법은?
국제 두드러기 가이드라인에서는 CSU의 1차 치료로 2세대 H1 항히스타민제(second-generation antihistamines, sgAHs)의 허가된 표준 용량 사용을 권장하고 있다. 그러나 실제 임상에서는 전체 환자의 절반 이상이 치료에도 불구하고 증상이 지속되어 삶의 질에 상당한 영향을 받는다. sgAHs 표준 용량에 반응하지 않는 경우에는 필요에 따라 허가 용량의 최대 4배까지 증량이 권장되지만, 그럼에도 약 75%의 환자는 용량 증량 후에도 부분적인 증상 완화에 그치거나 충분한 치료 효과를 얻지 못하는 것으로 보고되었다.
sgAHs로 질환이 충분히 조절되지 않을 때는 2차 치료로 오말리주맙 추가 투여가 권장된다. 그러나 실제 임상에서는 적격 환자의 약 3분의 1만이 단계적 치료 강화를 받고 있는 실정이다. 또한 오말리주맙 치료 환자 중 약 30%는 허가 용량인 150mg 또는 300mg 투여 후에도 증상이 지속되는 것으로 보고되었다.
오말리주맙에 반응하지 않는 환자에서는 비허가(off-label) 용도로 사이클로스포린 투여를 고려할 수 있으나, 감염, 신독성, 고혈압 등의 부작용 위험 때문에 사용이 제한적이며 장기 치료에 대한 안전성 우려로 인해 널리 권장되지는 않는다.
따라서 항히스타민제 치료 이후에도 증상이 지속되는 CSU 환자에서, 신속하고 지속적인 효과와 양호한 안전성을 동시에 갖춘 새로운 치료 옵션에 대한 미충족 수요(unmet need)가 여전히 존재한다.
1. 항히스타민제(Antihistamines)
H1 항히스타민제는 CSU 치료의 모든 단계에서 핵심적이며 필수적인 약물이다. 이들 약물은 H1 수용체에 대한 역작용제(inverse agonist)로 작용하여 수용체를 비활성 상태로 안정화시키고, 활성형과 비활성형 사이의 평형을 비활성 방향으로 이동시킨다.
1세대 항히스타민제(first-generation antihistamines, fgAHs)에 비해 2세대 항히스타민제(sgAHs)는 안전성 프로파일이 우수하고 진정 효과가 적다. 이러한 이유로 현재 진료 지침에서는 강한 근거 기반 합의에 따라 sgAHs를 CSU의 1차 치료제로 사용할 것을 권고하고 있다.
또한 항히스타민제에 반응하지 않는 환자에서 2단계 및 3단계 치료로 권고되는 오말리주맙과 사이클로스포린 역시 sgAHs에 추가 병용하는 방식으로 투여하는 것이 권장된다.
CSU 치료에서 일반적으로 권고되는 sgAHs에는 cetirizine, levocetirizine, fexofenadine, ebastine, loratadine, desloratadine, rupatadine 등이 있다. 경구 투여 후 대부분의 sgAH는 1–2시간 이내에 최고 혈중 농도에 도달하며, 작용 발현 시간은 대체로 1–4시간이다. 또한 대부분 최소 24시간 이상의 작용 지속 시간을 보인다.
현재까지 특정 sgAH가 다른 약제보다 통계적으로 유의하게 우수한 치료 효과를 보인다는 강력한 근거는 없다. 다만 일부 환자에서는 특정 H1 항히스타민제에 대해 더 나은 임상 반응을 보일 수 있다. 서로 다른 H1 항히스타민제 간의 전환은 일상적으로 권장되지는 않지만, 증상이 충분히 조절되지 않는 경우 실제 임상에서는 약제 변경이 흔히 이루어진다.
기존 연구에 따르면 sgAH 간 차이는 치료 효과보다는 부작용 양상에서 더 두드러진다. 따라서 가장 적합한 sgAH를 찾기 위한 반복적인 시도가 치료 단계 상승을 불필요하게 지연시킬 수 있음을 인지하는 것이 중요하다. H1 항히스타민제의 선택은 연령, 동반 질환, 잠재적 약물 상호작용, 이전 치료 반응 등 환자 개별 특성에 따라 달라질 수 있다.
1세대 항히스타민제(fgAHs)는 진정, 졸림, 수면의 질 저하, 숙취 유사 증상, 항콜린성 부작용 등으로 인해 내약성이 낮다. 뇌 양전자방출단층촬영(PET)을 이용해 진정 효과를 평가한 연구에서는 H1 수용체 점유율에 따라 약제를 세 군으로 분류하였다. 비진정성 군(H1 수용체 점유율 ≤20%; 예: fexofenadine, bilastine), 저진정성 군(20–50%; 예: cetirizine), 진정성 군(>50%; 예: hydroxyzine, ketotifen)으로 구분된다.
안전성 프로파일 분석에서는 중추신경계 부작용과 전반적 이상반응 측면에서 emedastine 4mg, mizolastine 10mg, cetirizine 10mg이 상대적으로 불리한 결과를 보였다. 또한 H1 항히스타민제의 진정 효과는 항히스타민 작용의 강도와 직접적인 상관관계가 없는 것으로 보고되었다.
CSU 환자에서는 표준 치료 알고리즘에 따라 단계적 접근(stepwise approach)을 시행해야 한다. 치료 시작 시의 초기 전략은 sgAHs를 표준 용량으로 규칙적으로 투여하는 것이다. CSU는 삶의 질에 큰 영향을 미치므로, 항히스타민제는 필요 시 복용이 아니라 지속적 복용이 원칙이다.
표준 용량으로 2–4주 치료 후에도 증상이 지속되면 용량 증량이 권고된다. 현재 진료 지침에서는 표준 용량의 최대 4배까지 증량할 수 있으나, 그 이상은 권장되지 않는다. 편의성을 고려해 4배 용량을 1일 2회, 매회 2정씩 복용하는 방식이 흔히 사용된다. 최대 용량으로 4주 이상 치료해도 조절되지 않으면 오말리주맙 치료를 추가해야 한다.
고용량 sgAH 요법은 표준 용량 대비 유의하게 높은 반응률을 보이며 전반적으로 안전한 것으로 입증되었다. 서로 다른 H1 항히스타민제를 동시에 병용하는 방식은 고용량 단독 요법보다 효과가 우수하지 않고, 약물 상호작용 및 부작용 위험을 증가시킬 수 있어 권장되지 않는다. 다만 일부 sgAH는 고용량 사용 시 졸림 발생률이 표준 용량보다 증가하는 것으로 보고되었다.
H1 항히스타민제의 초기 효과는 수 시간 내에 나타나는 경우가 많지만, 만성 질환에서는 지속 복용 후 수일에 걸쳐 최대 효과가 발현될 수 있다. CSU 치료 반응의 주요 지표는 증상의 빈도와 중증도 감소이며, 이는 두드러기 활성도 점수(Urticaria Activity Score, UAS7)와 두드러기 조절 검사(Urticaria Control Test, UCT)와 같은 검증된 도구로 객관적으로 평가할 수 있다. CRUSE 앱을 활용하면 CSU의 동시 모니터링과 관리도 가능하다. 궁극적인 치료 목표는 완전한 질병 조절, 즉 UAS7 = 0 및/또는 UCT = 16이다.
전체 환자의 최소 절반은 H1 항히스타민제에 충분히 반응하지 않는다. 치료 반응이 불량할 가능성을 시사하는 지표로는 높은 초기 질병 활성도, 낮은 기저 질병 조절 상태(예: UCT ≤ 4), C-반응성 단백(CRP) 및 적혈구 침강 속도(ESR) 상승, D-dimer 증가 등이 제시된다. 그러나 현재까지 치료 전략 결정이나 단계 전환에 활용할 수 있는 검증된 단일 바이오마커는 존재하지 않는다.
2. 오말리주맙(Omalizumab)
오말리주맙은 IgE를 표적으로 하는 재조합 인간화 단클론 항체로, 원래 천식과 같은 알레르기성 호흡기 질환 치료를 위해 개발되었으며, 2014년 미국 FDA는 “항히스타민제에 반응하지 않는 12세 이상 만성 자발성 두드러기(CSU) 환자의 치료”에 이를 승인하였다.
이 항체는 로, 순환 중인 자유 IgE 중쇄의 Cε3 도메인에 결합하여 IgE가 비만세포와 호염기구 표면의 FcεRI에 결합하는 것을 차단한다. 이로 인해 세포 표면 FcεRI 발현이 점진적으로 감소하고, 비만세포와 호염기구의 과민한 활성 상태가 안정화된다. 결과적으로 항원 또는 자가항체에 의한 수용체 교차결합이 억제되어 탈과립이 감소하고, 히스타민, 류코트리엔, 프로스타글란딘 및 염증성 사이토카인 분비가 줄어든다.
임상적으로 오말리주맙은 항히스타민제에 반응하지 않는 CSU 환자에서 표준 2차 치료로 자리 잡고 있다. 다수의 무작위 대조 임상시험에서 오말리주맙은 주간 두드러기 활성도 점수(UAS7), 가려움 강도, 팽진 빈도를 유의하게 감소시키고, 상당수 환자에서 완전 관해(UAS7=0)에 도달하게 한다. 치료 효과는 일반적으로 투여 후 수 주 이내에 나타나며, 지속 투여 시 재발률 감소와 삶의 질 개선이 동반된다.
다만 일부 환자에서는 반응이 제한적이거나 치료 중단 시 재발이 발생할 수 있으며, 주사제 투여 방식과 비용 문제는 임상 적용에서 고려해야 할 요소이다. 그럼에도 불구하고 오말리주맙은 IgE-매개 면역 활성의 상위 단계를 조절하는 대표적인 생물학적 제제이다.
3. 전신 코르티코스테로이드
전신 코르티코스테로이드는 항염증 및 면역조절 작용을 하는 분자이다. 이들은 세포막을 수동적으로 통과하여 세포 내 글루코코르티코이드 수용체에 결합한 뒤 복합체 형태로 핵으로 이동한다. 이 복합체는 글루코코르티코이드 반응 요소(glucocorticoid response element, GRE)라 불리는 DNA 서열에 결합하여 AP-1과 NF-κB를 포함한 염증 유발 유전자와 사이토카인 합성 관련 유전자의 발현을 억제한다.
반대로 lipocortin I(annexin A1), p11, calpactin-binding protein과 같은 항염증 단백질을 암호화하는 유전자의 전사는 촉진된다. 또한 번역 후 조절 과정에도 영향을 미쳐 염증성 사이토카인의 분비를 감소시킨다.
최근 유럽 가이드라인에 따르면 전신 코르티코스테로이드는 증상 완화를 위한 단기 요법으로만 사용되어야 하며 1차 치료제로는 권장되지 않는다. 성인의 경우 프레드니손 20–50 mg/일이 적절한 용량으로 제시되며, 치료 기간은 최대 10일로 제한된다.
이 요법은 급성 두드러기의 응급 치료로 간주되며, 만성 두드러기의 급성 악화 시 질병의 지속 기간이나 활동성을 줄이기 위한 목적으로 사용된다. 치료를 급성기에 국한하는 이유는 피부 위축, 튼살, 고혈압, 다모증, 면역억제, 고혈당, 골다공증, 비만, 상처 치유 지연, 기분 장애 등 장기적인 부작용 위험이 크기 때문이다. 또한 이를 충분히 뒷받침하는 무작위 대조 연구는 아직 부족하다.
4. 사이클로스포린(Cyclosporin)
사이클로스포린은 Tolypocladium inflatum이라는 곰팡이에서 유래한 고리형 운데카펩타이드로, 항염증 및 면역억제제로 널리 사용된다. 주요 작용 기전은 calcineurin/NFAT 경로와 JNK 및 p38 신호 전달 경로의 억제이다.
CSU 치료에서 사이클로스포린의 효능을 평가한 대부분의 연구는, 항히스타민제 단독 요법에 반응하지 않는 환자를 대상으로 한 장기 치료 전략을 모색하는 과정에서, 오말리주맙 도입 이후에 수행되었다.
최근 유럽 두드러기 치료 가이드라인에 따르면, 사이클로스포린은 고용량 2세대 항히스타민제와 오말리주맙에 반응하지 않는 환자에서 하루 3.5–5mg/kg 용량으로 사용이 권고된다. 또한 사이클로스포린을 세티리진과 병용 투여할 경우, 8주 후 CSU 중증도를 감소시키는 효과가 위약 또는 세티리진 단독 투여보다 유의하게 우수하다는 보고가 있다.
사이클로스포린은 효과적인 치료 옵션으로 평가되지만, 안전성은 용량에 따라 크게 달라진다. 고혈압, 신독성, 이상지질혈증, 전해질 이상, 다모증, 감염 위험 증가, 종양 발생 위험 증가, 치은 비대증 등의 부작용 때문에 1차 치료제로는 권장되지 않는다.
브루톤 티로신 키나아제(Bruton’s tyrosine kinase, BTK) 억제제는 어떤 역할을 하는가?
BTK는 전통적으로 B 세포 수용체(B cell receptor, BCR) 신호전달에 필수적인 분자로 인식되어 왔다. 그러나 최근 연구에 따르면 BTK는 B 세포뿐 아니라 비만세포와 호염기구에서도 발현되며, FcεRI 활성화 이후 하위 신호전달을 증폭시키는 역할을 한다. 이러한 특성으로 인해 BTK는 만성 자발성 두드러기(CSU)의 병인에서 핵심 분자로 주목받고 있다.
CSU 환자의 상당수에서는 IgE 또는 FcεRI에 대한 자가항체가 관여하는 제II형 자가면역 기전이 보고되어 있으며, 이러한 자가항체에 의한 FcεRI 신호전달 역시 BTK 의존적으로 증폭된다. 일부 연구에서는 CSU 환자 유래 호염기구에서 BTK 활성도가 정상 대조군보다 증가되어 있고, 이러한 증가가 질환의 중증도 및 자가면역형 아형과 유의한 상관관계를 보인다는 결과도 제시되었다.
이러한 분자적 근거를 바탕으로 BTK는 CSU에서 비만세포와 호염기구 활성화를 조절하는 중심 신호전달 인자로 인식되며, 새로운 치료 표적으로 주목받고 있다.
실제로 선택적 BTK 억제제인 레미브루티닙(remibrutinib), 릴자브루티닙(rilzabrutinib), 페네브루티닙(fenebrutinib)은 임상시험에서 두드러기 활성도 점수(UAS7), 가려움증 강도, 팽진 빈도를 유의하게 감소시키는 효과를 보였다. 이는 BTK 억제가 FcεRI 매개 탈과립을 직접 차단함으로써 기존 항히스타민제나 항-IgE 치료에 반응하지 않는 환자에서도 치료 효과를 나타낼 수 있음을 시사한다.
종합하면, BTK는 CSU의 병태생리에서 비만세포와 호염기구 활성화를 조절하는 핵심 신호전달 인자로 기능하며, 질환의 발생과 지속에 중요한 역할을 한다. 따라서 BTK는 CSU의 분자적 기전을 이해하는 데 중요한 연구 대상일 뿐 아니라, 난치성 CSU 환자에서 새로운 표적 치료 전략을 제공할 수 있는 유망한 치료 표적으로 평가된다.
레미브루티닙는 어떤 약제인가?
레미브루티닙은 새로운 비가역적 공유결합 BTK 억제제로, BTK에 대한 높은 선택성과 강력한 저해 효능을 보인다. 제I형 자가항원 반응과 제IIB형 자가면역 반응에 의한 FcεRI 하위 신호전달 경로에서 비만세포와 호염기구의 BTK 매개 탈과립을 차단함으로써 가려움증, 두드러기, 혈관부종 및 관련 증상을 유발하는 히스타민과 염증촉진성 매개물질의 방출을 억제한다(Figure 3).
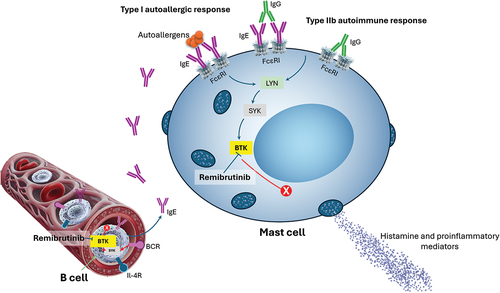
2상 임상시험에서 레미브루티닙은 1일 10–200mg의 용량 범위에서 2세대 H1 항히스타민제(sgAH)에 반응하지 않는 만성 두드러기 환자에게 우수한 임상 효과와 양호한 안전성 프로파일을 나타냈다. 특히 1일 2회 25mg 용량은 위약 대비 뛰어난 효과를 보여 치료 1주차부터 가려움증과 두드러기를 유의하게 감소시켰으며, 이러한 효과는 12주까지 지속되었다.
이러한 결과는 3상 임상시험에서도 재현되어 모든 1차 및 2차 평가변수를 충족하였고, 신속한 증상 조절 효과와 우수한 안전성 프로파일을 입증하였다. 이에 따라 레미브루티닙은 sgAH 불응성 만성 두드러기 환자에서 유망한 새로운 치료 옵션으로 평가된다.
또한 항히스타민제와 오말리주맙에 모두 불충분한 반응을 보인 CSU 환자를 대상으로 한 2상 연구에서도 레미브루티닙의 효능과 안전성이 확인되었다. 모든 용량군에서 치료 1주차부터 12주차까지 증상 점수가 지속적으로 감소하였으며, 4주차 UAS7 변화량(change from baseline, CFB)은 각각 −19.1(1일 1회 10mg), −19.1(1일 1회 35mg), −14.7(1일 1회 100mg), −16.0(1일 2회 10mg), −20.0(1일 2회 25mg), −18.1(1일 2회 100mg)으로, 위약군의 −5.4에 비해 뚜렷한 개선을 보였다.
모든 용량군에서 위약 대비 12주차까지 피부과 삶의 질 지수(Dermatology Life Quality Index, DLQI) 또한 유의하게 개선되었다. 2상 연구의 연장 연구에서는 100mg을 1일 2회로 52주간 투여한 후에도 양호한 안전성 프로파일이 유지됨이 확인되었다.
레미브루티닙(RHAPSIDO)의 허가임상은 어떻게 진행되었는가?
H1 항히스타민제 치료에도 불구하고 증상이 지속되는 성인 만성 자발성 두드러기(CSU) 환자를 대상으로 RHAPSIDO의 유효성을 평가하기 위해, 동일한 설계의 52주 다기관 무작위배정 이중눈가림 위약대조 임상시험 2건(REMIX-1 및 REMIX-2이 수행되었다.
REMIX-1과 REMIX-2에는 H1 항히스타민제 치료에도 불구하고 충분히 조절되지 않는 CSU로 진단된 성인 환자 총 925명이 등록되었으며, 이들은 무작위 배정 전 최소 6주 연속으로 가려움과 팽진(두드러기)이 존재한 경우로 정의되었다. 모든 환자는 무작위 배정 전 7일 동안 주간 두드러기 활성도 점수(Urticaria Activity Score over 7 days, UAS7) ≥16점(범위 0–42), 주간 가려움 중증도 점수(Itch Severity Score over 7 days, ISS7) ≥6점(범위 0–21), 주간 팽진 중증도 점수(Hives Severity Score over 7 days, HSS7) ≥6점(범위 0–21)을 충족해야 했다.
환자들은 2:1 비율로 무작위 배정되어 이중눈가림 치료 기간 24주 동안 RHAPSIDO 25 mg 또는 위약을 하루 2회 경구 투여받았으며, 이후 28주간의 공개표지(open-label) 치료 기간 동안 모든 환자가 RHAPSIDO 25mg을 하루 2회 투여받았다.
REMIX-1 및 REMIX-2 임상시험에는 공개표지 기간이 포함되어 있었으나, 유효성 평가는 대조군 비교가 이루어진 24주간의 이중눈가림 기간 동안 치료를 받은 912명의 환자 결과를 기반으로 하였다.
REMIX-1과 REMIX-2의 인구통계학적 특성 및 기저 특성은 Table 2에 제시되어 있다.
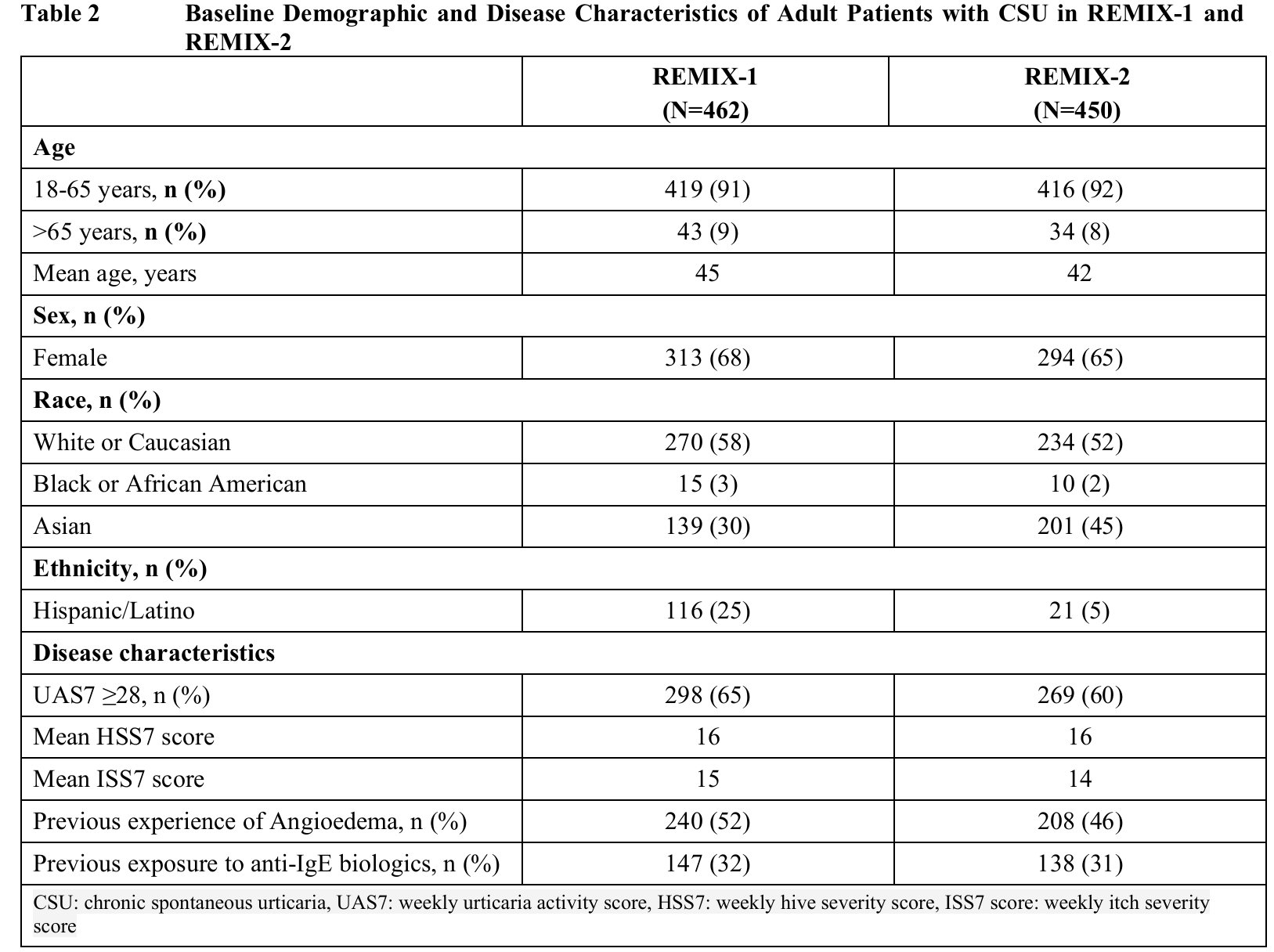
치료군 전반에서 등록 시점의 CSU 평균 유병 기간은 REMIX-1과 REMIX-2에서 각각 6.6년과 5.2년이었으며, 환자의 39%와 29%는 CSU 유병 기간이 5년을 초과하였다.
공동 1차 평가변수(co-primary endpoint)는 12주차 시점의 기저치 대비 주간 가려움 중증도 점수(ISS7)와 주간 팽진 중증도 점수(HSS7)의 절대 변화량이었다. ISS7(범위 0–21)은 7일 동안 기록된 일일 가려움 중증도 점수(범위 0–3)의 합으로 정의되었다. HSS7(범위 0–21)은 7일 동안 기록된 일일 팽진 중증도 점수(범위 0–3)의 합으로 정의되었다.
주요 2차 평가변수(key secondary endpoint)는 12주차 시점의 기저치 대비 주간 두드러기 활성도 점수(UAS7)의 절대 변화량이었다. UAS7(범위 0–42)은 ISS7과 HSS7을 합산한 복합 지표이다.
기타 2차 평가변수에는 2주차 및 12주차에 UAS7 ≤ 6을 달성한 환자의 비율과, 12주차에 가려움과 팽진이 완전히 소실된 상태(UAS7 = 0)를 달성한 환자의 비율이 포함되었다.
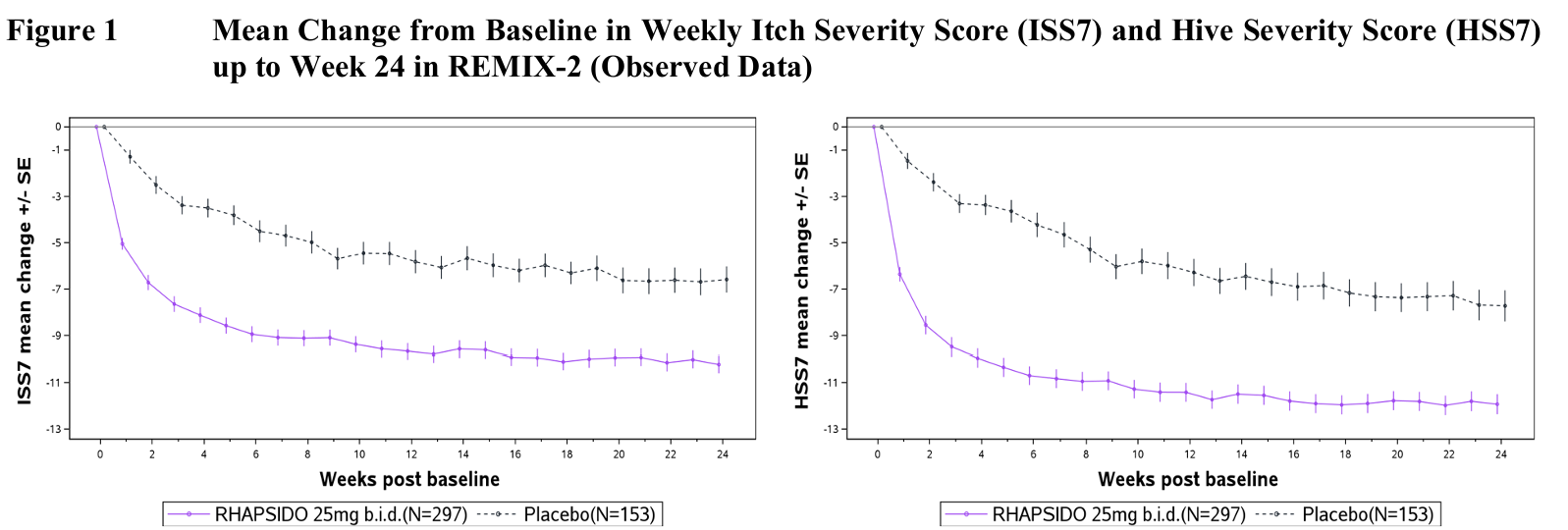
REMIX-1 및 REMIX-2 두 연구 모두에서, 공동 1차 평가변수와 모든 2차 평가변수에서 RHAPSIDO 치료군은 위약군에 비해 가려움 및 팽진 증상이 통계적으로 유의하게 개선되었다. 결과는 Table 3에 제시되어 있다.
12주차에 레미브루티닙은 CFB-UAS7(최소제곱평균 ± 표준오차; REMIX-1: −20.1 ± 0.7 vs −13.8 ± 1.0, REMIX-2: −19.6 ± 0.7 vs −11.7 ± 0.9), CFB-ISS7 및 CFB-HSS7에서 위약 대비 빠르고 유의한 개선 효과를 보였다.
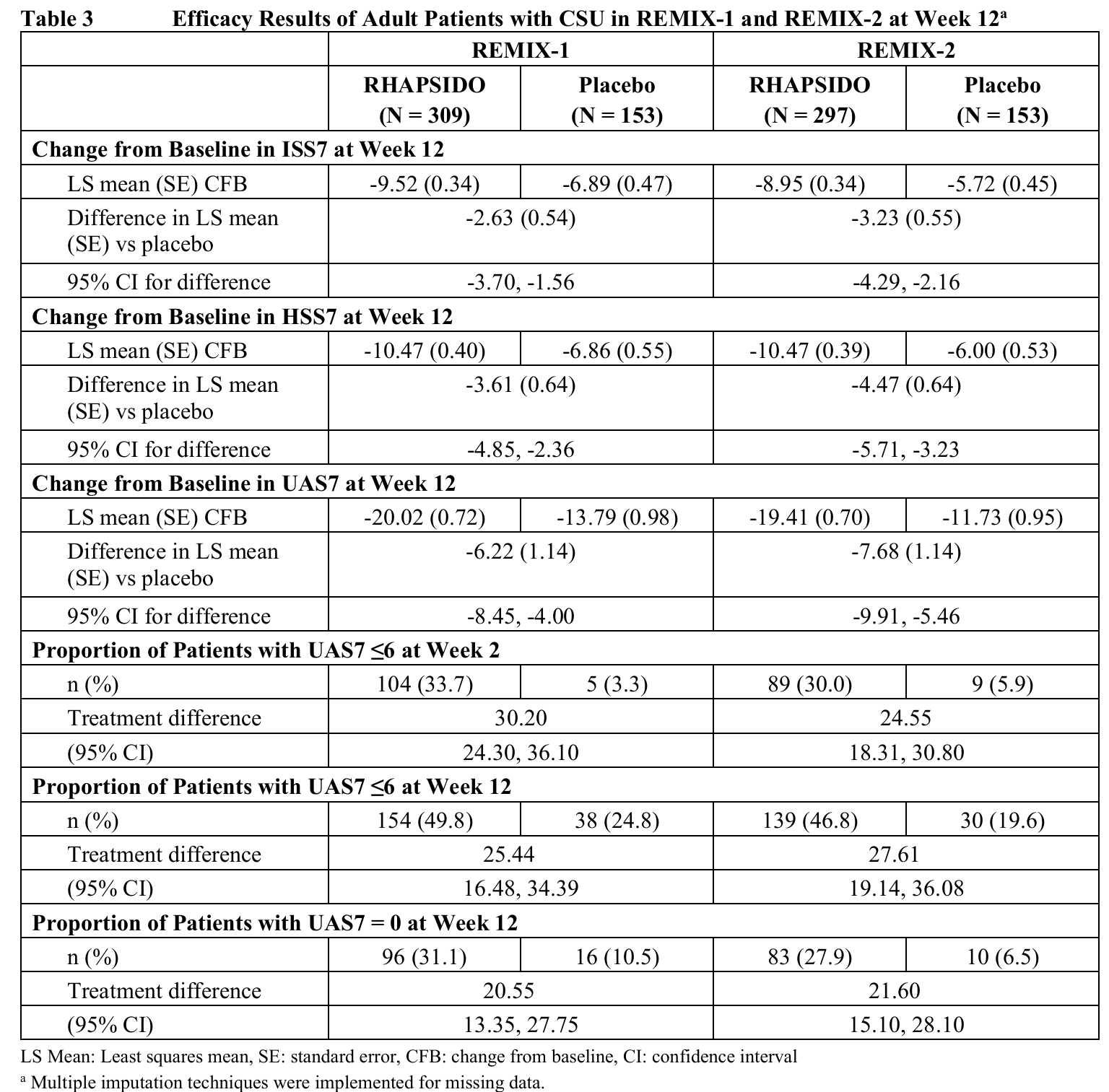
Figure 1은 REMIX-2 연구에서 RHAPSIDO로 치료받은 환자들을 대상으로 24주차까지 시간 경과에 따른 RHAPSIDO의 효과를 보여준다. REMIX-1에서도 유사한 결과가 관찰되었다.
12주차의 ISS7 개선 효과는 환자의 기저 총 IgE 수치와 관계없이 일관되게 나타났다.
레미브루티닙의 치료적 위치와 임상적 유용성은 어떠한가?
레미브루티닙은 만성 자발성 두드러기(CSU) 치료에서 최근 임상적으로 중요한 위치를 차지하게 되었으며, 전통적인 치료 전략과 비교할 때 몇 가지 특징적인 치료적 장점을 가진다.
레미브루티닙은 H1 항히스타민제로 증상이 조절되지 않는 성인 CSU 환자에서 사용 가능한 경구용 표적 치료제로, FDA 승인을 받은 최초의 BTK 억제제이다. 이는 기존 치료(항히스타민제 및 오말리주맙)로도 증상이 지속되는 환자군에게 새로운 치료 대안을 제공한다.
임상 3상 REMIX-1 및 REMIX-2 연구 결과에 따르면, 레미브루티닙은 가려움증과 팽진을 위약 대비 유의하게 개선하였으며, 이러한 효과는 치료 시작 2주 이내에 나타나 빠른 증상 완화를 가능하게 했다. 특히 12주 시점에서 약 3분의 1의 환자에서 UAS7 = 0에 해당하는 완전한 증상 소실이 관찰되어 높은 임상적 의의를 보였다.
임상 적용 측면에서 경구 투여의 편의성은 기존 주사제 기반 치료(예: 오말리주맙)와 차별화되는 중요한 장점으로 평가된다. 주사 투여가 필요 없고 정기적인 실험실 모니터링이 요구되지 않는 안전성 프로파일은 환자의 치료 순응도를 높일 수 있는 요소로 여겨진다.
또한 pooled analysis에서 레미브루티닙은 UAS7, Itch Severity Score(ISS7), Hives Severity Score(HSS7) 모두에서 52주까지 지속적인 증상 개선 효과를 보였으며, 이는 장기 치료에서의 유효성과 내약성에 대한 긍정적인 근거로 해석된다.
다만 안전성 측면에서는 대부분 경증에서 중등도의 이상반응이 보고되었으나, 일부 경증 감염 증가와 같은 부작용 가능성이 메타분석에서 지적되어 장기적인 안전성 모니터링의 필요성을 시사한다.
따라서 레미브루티닙은 H1 항히스타민제에 불충분한 반응을 보이는 CSU 환자에서 표준 치료 이후 추가적인 효과를 기대할 수 있는 표적 치료 옵션으로, 경구 투여 가능성, 빠른 효과 발현, 지속적인 증상 개선이라는 특성을 통해 환자의 삶의 질 향상에 기여할 수 있다. 동시에 기존 생물학적 제제와의 비교 연구 및 장기 안전성 데이터의 축적은 향후 보다 명확한 치료 지침 수립에 중요할 것이다.
레미브루티닙의 장단점과 비용효과성에 대한 쟁점은?
레미브루티닙은 선택적이고 비가역적인 BTK 억제제로, 항히스타민제 치료에 반응하지 않는 만성 자발성 두드러기(CSU) 환자를 대상으로 개발된 경구용 표적 치료제이다. 다수의 2상 및 3상 임상시험에서 레미브루티닙은 위약 대비 주간 두드러기 활성도 점수(UAS7), 가려움 점수, 팽진 중증도를 유의하게 감소시켰으며, 일부 환자에서는 투여 후 1–2주 이내에 빠른 증상 개선이 관찰되었다.
이러한 효과는 비만세포와 호염기구에서 BTK 매개 FcεRI 신호전달을 차단하여 탈과립과 염증 매개물질 분비를 억제하는 기전에 부합한다. 또한 경구 투여가 가능하다는 점은 주사제 기반 치료인 오말리주맙과 비교할 때 치료 접근성과 환자 편의성을 향상시키는 장점으로 평가된다. 임상시험에서 보고된 이상반응은 대부분 비인두염, 두통, 위장관 증상 등 경증 내지 중등도 수준이었으며, 전반적으로 양호한 안전성 프로파일을 보였다.
그러나 이러한 긍정적인 결과에도 불구하고 임상연구에는 몇 가지 구조적 한계가 존재한다. 핵심 3상 연구의 주요 유효성 평가는 12–24주를 중심으로 이루어졌으며, 1년 이상의 장기 자료는 주로 개방표지 연장 연구에 의존하고 있어 위약 또는 활성 대조군과의 직접 비교가 어렵다. 이로 인해 장기간 투여 시 효과의 지속성, 내성 가능성, 누적 독성에 대한 객관적 평가는 제한적이다. 또한 일부 하위 분석은 사후 분석에 기반하고 있어 통계적 다중 비교 문제에 대한 해석상의 주의가 필요하다.
단기 연구에서 중대한 이상반응은 드물었지만, BTK 억제제 계열 특성상 출혈 경향, 감염 위험 증가, 혈액학적 이상, 심혈관계 사건 등의 잠재적 위험이 장기적으로 충분히 평가되었다고 보기는 어렵다. 더불어 임신부, 고령 환자, 중증 심혈관 질환자, 다약제 복용 환자 등 실제 임상에서 중요한 취약 집단이 제한적으로 포함되어 있어 이들 환자군에 대한 근거도 아직 부족하다.
향후에는 장기 추적을 포함하고 기존 표준 치료와 직접 비교 가능한 무작위 대조 연구가 필요하며, 사전 정의된 통계 분석 구조를 통해 연구 결과의 신뢰도를 강화해야 한다. 동시에 시판 이후에는 대규모 실제 임상자료를 활용한 약물감시 체계를 구축하여 희귀 이상반응과 장기 위험 인자를 규명하는 것이 중요하다. 또한 CSU의 면역학적 엔도타입에 따른 치료 반응 차이를 분석하는 정밀의학적 접근을 통해, 레미브루티닙에 특히 잘 반응하는 환자군을 선별할 수 있는 바이오마커 연구가 병행될 필요가 있다.
비용효과성 역시 중요한 쟁점이다. BTK 억제제는 고가 표적 치료에 속하며, 장기 치료가 필요한 CSU에 적용될 경우 누적 비용 부담이 크다. CSU는 생명을 위협하는 질환이 아니기 때문에, 삶의 질 개선이 약제 비용을 정당화할 수 있는지에 대한 엄격한 평가가 요구된다. 현재 근거를 종합하면 레미브루티닙의 비용효과성은 전체 환자군보다는 항히스타민제와 오말리주맙에 모두 반응하지 않는 중증 난치성 환자에서 더 정당화될 가능성이 크다. 따라서 실제 임상에서는 기존 표준 치료 실패 이후 단계적 치료 옵션으로 사용될 가능성이 높으며, 향후 약가, 보험 급여 기준, 장기 효과 및 안전성 데이터에 따라 경제적 평가는 더욱 명확해질 것이다.
결론적으로 레미브루티닙은 기존 치료에 반응하지 않는 CSU 환자에서 의미 있는 증상 개선을 제공하는 새로운 경구용 표적 치료제로서 임상적 가치가 높다. 그러나 장기 안전성 자료의 부족, 연구 설계상의 한계, 특정 환자군에 대한 근거 부족, 비용효과성 등 제약이 여전히 존재한다. 향후 엄격한 장기 대조 연구와 실제 임상자료의 축적을 통해 이러한 한계가 보완된다면, 레미브루티닙은 CSU 치료 전략에서 중요한 위치를 차지하는 약제로 자리매김할 가능성이 크다.
참고문헌
1. Joshua S. Bernstein at al. “Advancements in Novel Therapeutics for Chronic Spontaneous Urticaria” J ALLERGY CLIN IMMUNOL PRACT. Volume 13, Issue 9 p2272-2285 September 2025.
2. Inhye E. Ahnet al. “Targeting Bruton’s Tyrosine Kinase in CLL” Front. Immunol. 2021, 12:687458.
3. Agnieszka Bożek et al. “Evaluating remibrutinib in the treatment of chronic spontaneous urticaria” Immunotherapy, Volume 17, 2025 - Issue 7.
4. Inhye E. Ahn et al. “Targeting Bruton’s Tyrosine Kinase in CLL” Front. Immunol. 2021, 12:687458.
5. Erica V. Lin “Bruton’s tyrosine kinase inhibition for the treatment of allergic disorders” Ann Allergy Asthma Immunol 133 (2024) 33−42.
6. Emek Kocatürk et al “Management of Chronic Spontaneous Urticaria Made Practical: What Every Clinician Should Know” J ALLERGY CLIN IMMUNOL PRACT VOLUME 13, NUMBER 9, 2025.
7. Pavel Kolkhir et al. “New treatments for chronic urticaria” Ann Allergy Asthma Immunol 124 (2020) 2e12.
8. 기타 인터넷 자료(보도자료. 제품 설명서 등)
관련기사
-
⑳ 수제트리진, 새로운 기전의 비마약성 진통제
2026-01-16 10:23
-
⑲ GIFT 지정된 PBC 새로운 치료제 '셀라델파'
2026-01-02 06:00
-
⑱ 유일한 부갑상선기능저하증 호르몬 대체요법 '요비패스'
2025-12-19 06:00
-
⑰ 전이성·절제 불가능성 GIST, 광범위 억제제 '리프레티닙'
2025-12-05 06:00
-
⑯ 방광암 면역치료 최초 IL-15 초작용제 '안크티바'
2025-11-20 17:29
-
⑮ 첫 킬로미크론혈증 증후군 ASO 치료제 '올레자르센'
2025-11-06 21:18
-
⑭ 세계 첫 항체 무관 혈우병 A·B 치료제 '피투시란'
2025-10-23 23:25
- 익명 댓글
- 실명 댓글
- 댓글 0
- 최신순
- 찬성순
- 반대순
오늘의 TOP 10
- 1대형제약, 매출 동반 성장…약가개편에 실적 체력 꺾이나
- 2IPO는 끝 아닌 시작…중소 제약, 상장 후 전략이 운명 갈랐다
- 3네트워크약국 금지…국립의전원 설치…공공정책수가 신설
- 4영일제약, 순익 480억 실체…자사주 95%·배당 330억
- 5알레르기철 오자 '올로파타딘' 점안액 줄줄이 품절
- 6카나브 제네릭 9개월 점유율 0.5%…오리지널 방어력 견고
- 7희귀질환 접근성 개선 방안, 사각지대 해결할 수 있나?
- 8"클라우드로 의·약사 소통한 대만, 5000억 재정 절감"
- 9[기자의 눈] 항암제, 미충족 수요에 대한 형평성
- 10약국 IP카메라 해킹 예방, '주기적 비밀번호 변경' 핵심

















































![[더본메디칼] ATC인쇄리본 특가](https://cdn.platpharm.co.kr/2025/04/2504100527360001454.jpg)
![[리쥬올]리쥬올 PDRN 약국 1위 PDRN](https://cdn.platpharm.co.kr/2025/09/2509260220180000170.webp)
![[셀로맥스] 베베락스 온가족 안심 관장약](https://cdn.platpharm.co.kr/2025/09/2509171131320018843.webp)
![[신신] 아렉스 두번효과로 강력한](https://cdn.platpharm.co.kr/2025/10/2510230254510000664.webp)

![[SK케미칼] 트라스트패취 피록시캄 성분](https://cdn.platpharm.co.kr/2025/10/2510020656150002375.webp)
![[리쥬올]레티노 멜라세럼 저자극 레티놀](https://cdn.platpharm.co.kr/2025/09/2509260219360000145.webp)
![[유한양행] 미녹펜겔 탈모스팟 집중케어](https://cdn.platpharm.co.kr/2025/09/2509220824180004563.webp)
![[신신] 새사래 상처연고 습윤밴드](https://cdn.platpharm.co.kr/2025/10/2510210339570001784.webp)
![[SK케미칼] 속편한정 복합소화제](https://cdn.platpharm.co.kr/2025/12/2512040916400005920.webp)
![[유한양행] 콘택콜드 걸렸구나 생각되면](https://cdn.platpharm.co.kr/2025/10/2510282252420008436.webp)
![[종근당] 벤포벨에스 어른들의 피로회복제](https://cdn.platpharm.co.kr/2025/07/2507290841210004645.webp)
![[아워팜] CJ웰케어, 바이오코어 1000억 유산균](https://i.baropharm.com/products/202512/1765955416559.png)
![[레비온] PDRN+EGF, 레비온RX PDRN EGF 크림](https://i.baropharm.com/products/202512/1765949426601.png)
![[아워팜] 에너지 바로 충전, 바로콤](https://i.baropharm.com/products/202512/1764922282624.png)
![[오펠라] 부드럽고 편안한, 둘코락스에스장용정 20정](https://i.baropharm.com/products/202511/1762260404625.png)
![[레킷코리아] 목 아플 때, 스트렙실 허니&레몬 트로키 12정](https://i.baropharm.com/products/202502/1739520767049.png?label=PLAN_01)
![[아워팜] 우리아이 맞춤설계, 바로타민 kids 엘더베리맛](https://i.baropharm.com/partner/products/3f39593e-6318-4dd9-a778-c008c868b5c8.png)
![[휴온스 ] 비듬을 한번에, 니조랄 2%액](https://i.baropharm.com/products/478a284d-4361-4b4a-8a00-8bab80f34319.png?label=PLAN_01)
![[리쥬올] 닥터 리쥬올 어드밴스드 PDRN 리쥬비네이팅 크림 30ml](https://i.baropharm.com/partner/products/a201d2b4-f21e-4b13-957c-846d286b3d21.jpg?label=바뷰페로고)
![[켄뷰] 오리지널 폼타입, 로게인5%폼에어로졸60g](https://i.baropharm.com/products/dc84d96e-d0b4-46bc-bcc8-d62016406fe4.png)
![[한독] 붙이는 통증 전문가, 케토톱 액티브 플라스타(쿨) 40매](https://i.baropharm.com/products/202503/1741829602305.png)
![[알엑스미] 알엑스미 리쥬영 울트라 PDRN 10000 딥리페어 크림](https://i.baropharm.com/partner/products/70c72dd0-cfd3-4d80-87e4-dc4f8de6658b.png?label=바뷰페로고)
![[켄뷰] 다양한 통증에, 타이레놀정 500mg 10정](https://i.baropharm.com/products/6c6ea4f4-7ab2-44f2-a165-f062d80f525b.png)



