⑲ GIFT 지정된 PBC 새로운 치료제 '셀라델파'
- 최병철 박사
- 2026-01-02 06:00:53
-
가
- 가
- 가
- 가
- 가
- 가
- 최병철 박사의 노벨드럭 인사이트
- PBC 환자 치료에 새 기전으로 주목
- 임상적 유의성 최종 입증과 장기적 안정성 확보 과제
- PR
- 전국 지역별 의원·약국 매출&상권&입지를 무료로 검색하세요!!
- 데일리팜맵 바로가기

리브델지(LivdelziⓇ, 성분명: 셀라델파, Seladelpar, Gilead Sciences)는 PPAR-δ(peroxisome proliferator-activated receptor-δ) 작용제로 2024년 미국 FDA, 2025년 유럽 EMA에서 우르소데옥시콜산(Ursodeoxycholic acid, UDCA)에 불내성이 있거나 기존 치료에 충분히 반응하지 않는 원발성 담즙성 담관염(Primary Biliary Cholangitis, PBC) 환자를 대상으로 가속 승인(accelerated approval)을 받았다.
국내에서는 2025년 6월, ‘우르소데옥시콜산에 대한 반응이 부적절하거나 불내성인 성인의 원발성 담즙성 담관염(PBC) 치료제’로 글로벌 혁신제품 신속심사(GIFT, Global Innovative products on Fast Track) 대상에 지정됐다.
PBC는 간 내 담관의 만성 염증과 파괴로 인해 담즙 정체 및 진행성 간 손상을 유발하며, 궁극적으로 간경변증과 간부전으로 이어질 수 있는 희귀 난치성 자가면역 질환이다. 현재 우르소데옥시콜산(UDCA)이 1차 치료제로 사용되고 있으나, 일부 환자에서는 치료 반응이 불충분하거나 내약성 문제로 인해 새로운 치료 전략에 대한 미충족 의료 수요가 지속적으로 제기돼 왔다.
셀라델파는 과산화소체 증식 활성화 수용체(peroxisome proliferator-activated receptor, PPAR) 델타(PPAR-δ)를 선택적으로 활성화하는 경구 치료제로, PBC 환자에서 담즙 정체와 관련된 간 효소 수치(특히 ALP)를 개선하고 가려움증 완화를 목표로 한다.
이 약제의 가속 승인은 3상 임상시험인 RESPONSE 연구 결과를 근거로 이뤄졌다. RESPONSE 연구는 12개월간 진행된 이중눈가림, 무작위배정, 위약 대조 임상시험으로, UDCA 치료에 반응하지 않거나 심각한 이상반응으로 치료 지속이 어려웠던 193명의 PBC 환자가 등록되었다. 대상자는 셀라델파 10mg 경구 투여군 또는 위약군으로 무작위 배정되어, 12개월 동안 하루 1회 투여를 받았다.
1차 평가변수는 12개월 시점의 복합 생화학적 반응(composite biochemical response)이었다. 주요 2차 평가변수로는 알칼리성 인산분해효소(alkaline phosphatase, ALP)의 정상화 여부와, 6개월 시점에서 기저치 대비 가려움증 수치 평가 척도(pruritus numerical rating scale, NRS) 점수 변화가 포함되었다. ALP는 담즙 정체를 반영하는 대표적 지표로, 간이식 및 사망 위험을 예측하는 인자로 알려져 있다.
연구 결과, 셀라델파 투여군의 62%가 12개월 차에 1차 평가변수인 복합 생화학적 반응(ALP 및 총 빌리루빈 수치 개선)에 도달해, 위약군의 20% 대비 통계적으로 유의미한 우월성을 입증하였다. 특히 셀라델파 투여군의 25%에서는 ALP 수치가 정상화되는 유의한 결과가 관찰되었다.
주요 2차 평가변수였던 가려움증 개선에서도 셀라델파의 효과가 확인되었다. 연구 시작 시점 대비 6개월 차에 중등도–중증 가려움증을 호소하던 환자군에서, 셀라델파 치료군은 평균 3.2점의 가려움증 점수 감소를 보였으며, 이는 위약군의 1.7점 감소 대비 통계적으로 유의미한 개선 효과였다.
이와 같이 RESPONSE 연구에서 셀라델파는 단독요법 또는 UDCA 병용요법으로 하루 1회 경구 투여 시, PBC의 주요 생화학적 지표를 개선하고 가려움증 완화에 기여하는 것으로 나타났다. 가장 흔하게 보고된 이상반응은 두통, 복통 및 복부 팽만, 오심, 어지럼증이었다.
담즙산 대사 장애(Bile acid metabolism disorder)란 무엇인가?
담즙산(bile acid)은 간에서 합성되는 콜레스테롤 유도체로, 양친매성 계면활성제이자 전신 내분비 호르몬으로 작용한다. 담즙산은 자체 합성과 장–간 순환을 조절할 뿐 아니라, 지질·탄수화물·단백질 등 다량 영양소 대사와 전신 염증–항염증 균형을 강력하게 조절하는 역할을 한다.
담즙산 대사 장애는 담즙산의 합성, 변환, 수송, 분비 또는 재흡수 과정 중 하나 이상에 이상이 발생해 담즙산 항상성이 붕괴된 상태를 의미한다. 정상적으로 담즙산은 간에서 콜레스테롤로부터 합성된 후 담관을 통해 담즙으로 분비되며, 장 내에서 지방의 소화와 흡수를 돕는다. 이후 회장 말단에서 대부분 재흡수되어 다시 간으로 돌아오는 장–간 순환(enterohepatic circulation)을 유지한다.
그러나 이러한 조절 과정에 이상이 발생하면 간 내 담즙산이 과도하게 축적되거나 담즙 배출이 저해되어 담즙정체(cholestasis)가 발생한다. 그 결과 간세포 및 담관 세포의 손상, 염증 반응, 산화 스트레스 증가, 섬유화가 유발될 수 있다.
담즙산 대사 장애는 담즙산 합성의 과도한 증가 또는 감소, 담즙산 수송체 기능 이상, 담즙 분비 장애, 장–간 순환 이상 등 다양한 기전에 의해 발생하며, 이러한 변화는 단독 또는 복합적으로 나타날 수 있다. 임상적으로는 간효소 수치 이상, 황달, 소양감, 지방 흡수 장애 등의 증상이 동반되며, 장기적으로는 만성 간질환으로 진행할 수 있다.
이러한 담즙산 대사 장애는 여러 간·담도 질환의 핵심적인 병태생리로 작용한다. 원발성 담즙성 담관염(primary biliary cholangitis, PBC)은 자가면역 기전에 의해 간 내 소담관이 점진적으로 파괴되면서 담즙 배출이 저해되는 질환으로, 담즙산 축적과 담즙정체가 질환의 중심 병태생리를 이룬다.
원발성 경화성 담관염(Primary sclerosing cholangitis, PSC) 역시 담관의 만성 염증과 섬유화로 인해 담즙 흐름이 차단되며, 진행성 담즙정체와 담즙산 대사 장애가 특징적으로 나타난다. 또한 진행성 가족성 간내 담즙정체(progressive familial intrahepatic cholestasis, PFIC)는 담즙산 수송체 관련 유전자의 이상으로 발생하는 선천성 질환으로, 소아기부터 중증의 담즙산 대사 장애와 간 손상을 초래한다.
이 외에도 담즙산 수송체나 담즙 분비 경로를 억제하는 특정 약물로 인한 약물 유발 담즙정체, 임신 중 호르몬 변화와 연관된 임신성 담즙정체, 담석이나 종양에 의한 담도 폐쇄, 비알코올성 지방간질환과 같은 대사성 간질환에서도 이차적으로 담즙산 대사 장애가 동반될 수 있다. 이처럼 담즙산 대사 장애는 단순한 담즙 분비 이상을 넘어, 다양한 간질환의 발생과 진행에 깊이 관여하는 핵심 병태생리로 인식되고 있다.
원발성 담즙성 담관염(Primary Biliary Cholangitis, PBC)란 무엇인가?
원발성 담즙성 담관염(Primary Biliary Cholangitis, PBC)은 담관에 만성 염증이 발생해 소구경 담관이 점진적으로 파괴되는 자가면역 질환이다. 과거에는 원발성 담즙성 간경변증(Primary Biliary Cirrhosis)으로 불렸으나, 질환의 초기 및 중기 단계에서는 간경변이 동반되지 않는 경우가 많아 현재는 원발성 담즙성 담관염이라는 명칭이 공식적으로 사용되고 있다.
담즙은 간에서 생성되는 액체로, 지방의 소화와 지용성 비타민의 흡수를 돕고 콜레스테롤, 독소, 노화된 적혈구의 대사산물을 배출하는 역할을 한다. 간에 지속적인 염증이 발생하면 담관의 염증과 손상, 즉 담관염이 나타나며, 질환이 진행될 경우 간 조직에 영구적인 섬유화가 형성되어 간경변으로 이어질 수 있다. 심한 경우에는 간부전으로 진행하기도 한다(Figure 1).

PBC는 남녀 모두에서 발생할 수 있으나 여성에서 더 흔하게 나타난다. 자가면역 질환의 하나로, 면역 체계가 정상적인 담관 상피세포를 비정상적으로 공격하는 것이 특징이다. 현재까지의 연구에 따르면 유전적 소인과 환경적 요인이 복합적으로 작용해 발병하는 것으로 알려져 있다. 질환은 대체로 서서히 진행되며, 완치할 수 있는 치료법은 아직 없으나 조기에 진단하고 치료를 시작하면 약물 치료를 통해 간 손상의 진행 속도를 효과적으로 늦출 수 있다.
PBC는 조기에 적절한 치료가 이루어지지 않을 경우 간경변 및 간부전으로 진행할 수 있다. 임상적으로는 알칼리성 인산분해효소(alkaline phosphatase, ALP)와 감마-글루타밀 전이효소(γ-glutamyl transferase, GGT)를 포함한 담즙정체성 간효소의 지속적인 상승과, 항미토콘드리아 항체(antimitochondrial antibody, AMA) 또는 PBC 특이 항핵항체인 anti-sp100 및 anti-gp210의 검출이 특징적이다.
ALP와 GGT는 모두 담즙정체성 간질환에서 상승하는 혈청 효소로, 간·담도계 손상을 평가하는 데 널리 사용된다. 그러나 두 효소는 기원 조직과 생리적 역할, 임상적 활용 측면에서 차이를 보인다.
ALP는 간 내 담관 상피세포와 조골세포에 풍부하게 존재하는 효소로, 인산에스터 결합의 가수분해에 관여한다. 담즙정체가 발생하면 담관 압력 상승과 담관 상피세포 손상으로 인해 혈청 ALP 수치가 현저히 증가한다. 이러한 특성으로 인해 ALP는 담즙정체의 정도를 반영하는 대표적인 생화학적 지표로 활용된다. 다만 ALP는 뼈, 태반, 소장 등 다양한 조직에서도 발현되므로, 수치 상승 시 간 유래 여부에 대한 감별이 필요하다.
반면 GGT는 세포막에 결합된 효소로, 주로 간세포와 담관 세포의 미소체막에 존재하며 글루타티온 대사와 아미노산 수송에 관여한다. GGT는 뼈 조직에서는 발현되지 않기 때문에, ALP 상승이 간담도계 기원인지 여부를 판단하는 보조 지표로 유용하다. 담즙정체성 간질환에서 GGT 역시 상승하지만, 질환 특이성보다는 간담도계 침범의 존재를 확인하는 데 주로 활용된다.
임상적으로 ALP와 GGT는 상호 보완적으로 해석된다. 혈청 ALP 상승과 함께 GGT가 동반 상승하는 경우 간담도계 기원의 담즙정체를 강하게 시사하는 반면, ALP만 상승하고 GGT가 정상인 경우에는 뼈 질환 등 비간성 원인을 고려해야 한다. 이러한 이유로 PBC를 포함한 만성 담즙정체성 간질환의 진단 및 치료 반응 평가에서 ALP는 주요 지표로, GGT는 감별 진단을 위한 보조 지표로 활용된다.
또한 PBC의 특징적인 조직병리학적 소견인 만성 비화농성 파괴성 담관염(chronic nonsuppurative destructive cholangitis)은 소구경에서 중간구경의 소엽간 담관 상피에 대한 림프구 침윤과 담관 파괴를 특징으로 하며, 이는 궁극적으로 담관 소실(ductopenia)과 담즙정체로 이어진다.
PBC에서 가려움증(pruritus)과 피로(fatigue)는 흔히 나타나는 증상이지만 질환 특이적이지 않아 초기에는 질환과의 연관성이 간과되기 쉽다. 그러나 이러한 증상과 더불어 쇼그렌 증후군과 같은 동반 자가면역 질환에서 나타나는 안구 및 구강 건조 증상은 환자의 건강 관련 삶의 질(health-related quality of life, HRQOL)을 현저히 저하시킬 수 있다. 따라서 임상의는 이러한 증상의 임상적 중요성을 인식하고 적극적으로 평가해야 한다.
과산화소체 증식자 활성화 수용체-델타(Peroxisome proliferator-activated receptor delta, PPAR-δ)는 무엇인가?
과산화소체 증식자 활성화 수용체-델타(peroxisome proliferator-activated receptor-δ, PPAR-δ)는 세포의 대사와 염증 반응을 조절하는 리간드 의존적 핵수용체의 한 아형이다.
과산화소체(Peroxisome)는 세포 내에 존재하는 소형 소기관으로, 지방산 분해, 독성 물질 해독, 과산화수소(H₂O₂) 처리 등의 기능을 수행한다. 이러한 작용을 통해 과산화소체는 세포 대사 과정에서 생성되는 유해 물질을 제거하고 지방 대사를 조절하며, 세포의 대사 처리와 항상성 유지에 핵심적인 역할을 한다.
과산화소체 증식자(Peroxisome proliferator)는 과산화소체의 수와 기능을 증가시키는 물질을 의미한다. 이들 물질이 세포 내로 유입되면 과산화소체의 형성이 촉진되고 지방산 분해 능력이 향상되며, 대사 관련 효소의 발현이 증가한다. 초기 연구에서는 이러한 물질이 과산화소체 증식을 유도한다는 현상이 관찰되었고, 이후 그 작용이 특정 수용체를 통해 매개된다는 사실이 밝혀졌다.
이 수용체가 바로 과산화소체 증식자 활성화 수용체(peroxisome proliferator-activated receptor, PPAR)이다. PPAR는 과산화소체 증식자에 의해 활성화되는 리간드 의존적 핵수용체로, 주로 세포핵 내에서 전사 조절 인자로 기능한다. 간세포, 지방세포, 근육세포, 면역세포 등 다양한 조직에서 발현되며, 아형에 따라 조직 분포와 생리적 기능에 차이를 보인다. 이러한 특성으로 인해 PPAR는 전신 에너지 대사와 염증 반응 조절에 중요한 역할을 수행한다.
PPAR는 내인성 지방산 및 지방산 유도체와 같은 생체 내 신호물질이나 합성 리간드와 결합해야 활성화된다. 리간드 결합 후 PPAR는 구조적 변화를 거쳐 활성화되며, 활성화된 PPAR는 retinoid X receptor(RXR)와 이합체(heterodimer)를 형성한다. 이 PPAR–RXR 이합체는 세포핵 내에서 표적 유전자의 프로모터 영역에 존재하는 PPAR response element(PPRE)에 결합해 유전자 전사의 활성 또는 억제를 조절한다(Figure 2).

이러한 기전을 통해 PPAR는 지방산 산화, 포도당 대사, 에너지 소비, 염증 반응, 담즙산 대사와 관련된 다양한 유전자들의 발현을 전사 수준에서 조절한다. 특히 내인성 지방산 유도체는 세포의 대사 상태를 반영하는 신호 분자로 작용해 PPAR 활성도를 조절함으로써, 세포가 환경 변화에 적응하도록 돕는다.
PPAR는 구조적·기능적 특성에 따라 PPAR-α, PPAR-γ, PPAR-δ(β/δ)의 세 가지 아형으로 구분된다. PPAR-α는 주로 간에서 지방산 β-산화를 촉진해 지질 대사를 조절하며, PPAR-γ는 지방조직에서 지방세포 분화와 인슐린 감수성 조절에 관여한다. 이에 비해 PPAR-δ는 다양한 조직에 광범위하게 발현되며, 에너지 대사 조절과 항염증 반응에 관여할 뿐 아니라 간 내 담즙산 항상성 유지와 담즙정체 관련 경로 조절에도 중요한 역할을 수행하는 것으로 보고되고 있다.
최근 연구들에서는 PPAR-δ가 담즙산 합성 및 수송 경로 조절, 간 내 염증 반응 억제, 담관 손상 완화와 연관된 신호전달 경로에 관여함으로써 담즙산 항상성 유지와 담즙정체(cholestasis) 조절에 핵심적인 역할을 한다는 점이 제시되고 있다. 이러한 특성으로 인해 PPAR-δ는 원발성 담즙성 담관염(PBC)과 같은 만성 담즙정체성 간질환에서 유망한 치료 표적으로 주목받고 있다.
이러한 생물학적 특성에 근거해, 셀라델파(seladelpar)는 PPAR 아형 중 PPAR-δ에 선택적으로 결합하는 경구용 작용제로 개발되었다. 셀라델파는 PPAR-δ 신호전달 경로를 활성화함으로써 담즙정체와 염증 반응을 조절하고, 간 내 대사 이상을 개선하는 것을 치료 전략의 핵심 기전으로 한다.
PPAR(Peroxisome proliferator-activated receptor) 기능 저하의 원인은 무엇인가?
PPAR는 정상적인 대사 항상성과 항염증 반응 유지에 중요한 전사 조절 인자이나, 다양한 병리적 조건에서 그 발현이나 활성도가 감소할 수 있다. 이러한 PPAR 기능 저하는 단일 기전에 의해 발생하기보다는, 여러 내·외적 요인이 복합적으로 작용한 결과로 나타난다.
첫째, 만성 염증 상태는 PPAR 기능 저하의 주요 원인으로 알려져 있다. 염증성 사이토카인(예: TNF-α, IL-1β, IL-6)은 PPAR 유전자 발현을 억제하거나 PPAR의 전사 활성 능력을 감소시키는 신호전달 경로를 활성화한다. 특히 NF-κB와 같은 염증 신호 경로는 PPAR와 상호 억제 관계를 형성해, 염증이 지속될수록 PPAR의 항염증 기능이 점차 약화되는 악순환을 초래한다.
둘째, 리간드 결핍 또는 리간드 환경의 변화 역시 PPAR 기능 저하에 기여한다. PPAR는 내인성 지방산 및 지방산 유도체와 결합해야 활성화되므로, 대사 이상이나 영양 상태 변화로 적절한 리간드 공급이 감소할 경우 PPAR 활성은 저하된다. 또한 산화 스트레스 환경에서는 정상적인 리간드가 변형돼 PPAR 결합 친화도가 감소할 수 있다.
셋째, 산화 스트레스와 미토콘드리아 또는 과산화소체 기능 이상은 PPAR 신호 전달을 간접적으로 억제한다. 활성산소의 과도한 축적은 PPAR 단백질의 구조적 안정성을 저해하거나, 전사 공조절인자(coactivator)의 기능을 손상시켜 PPAR 매개 유전자 발현을 감소시킨다.
넷째, 후성유전학적(Epigenetic) 조절 변화 역시 중요한 기전으로 제시된다. DNA 메틸화 증가, 히스톤 변형 변화, microRNA에 의한 억제 등은 PPAR 유전자 발현을 장기적으로 감소시킬 수 있으며, 이러한 변화는 만성 간질환이나 대사성 질환에서 흔히 관찰된다.
다섯째, 질환 특이적 조직 손상도 PPAR 기능 저하와 밀접하게 연관된다. 예를 들어, 원발성 담즙성 담관염(PBC)과 같은 만성 담즙정체성 간질환에서는 담관 손상과 간세포 스트레스가 지속되며, 이로 인해 PPAR 발현 감소 또는 신호 전달 효율 저하가 동반되는 것으로 보고되고 있다. 이 경우 PPAR 기능 저하는 질환의 직접적인 원인이라기보다는 질병 진행 과정에서 나타나는 이차적 변화로 작용해, 담즙정체와 염증 반응을 더욱 악화시키는 요인이 될 수 있다.
원발성 담즙성 담관염(PBC)의 기존 치료약제는 무엇인가?
원발성 담즙성 담관염(PBC)의 치료는 질병의 진행을 억제하고 간 기능 악화를 지연시키는 것을 목표로 하며, 오랫동안 제한된 약물 옵션에 의존해 왔다. 현재까지 임상적으로 확립된 치료 전략의 중심에는 우르소데옥시콜산(UDCA)이 있다. UDCA는 모든 PBC 환자에서 1차 표준 치료제로 권고되며, 담즙의 친수성을 증가시켜 독성을 감소시키고 담즙 흐름을 개선함으로써 담관 상피세포 손상을 완화한다.
다수의 장기 추적 연구에서 UDCA는 혈청 알칼리성 인산분해효소(ALP)와 빌리루빈 수치를 감소시키고, 간이식 없는 생존율을 향상시키는 것으로 입증되었다. 그러나 전체 환자의 약 30–40%에서는 UDCA 치료에도 불구하고 생화학적 반응이 불충분하거나, 위장관 증상 등의 부작용으로 인해 약물 내약성에 문제가 발생한다.
이러한 UDCA 불충분 반응 또는 불내성 환자를 대상으로 개발된 대표적인 2차 치료제가 오베티콜산(obeticholic acid, OCA)이다. OCA는 파네소이드 X 수용체(farnesoid X receptor, FXR) 작용제로, 담즙산 합성을 억제하고 담즙정체를 완화하는 기전을 통해 ALP 감소 효과를 나타낸다. 임상시험에서 OCA는 UDCA 단독요법 대비 추가적인 생화학적 개선 효과를 입증했으며, 이를 근거로 UDCA 불충분 반응 환자에서 승인되었다.
그러나 OCA는 소양증을 악화시키는 부작용이 흔하고, 비대상성 간경변 환자에서는 중대한 안전성 문제로 인해 사용이 제한되는 한계를 지닌다. 이러한 점은 실제 임상 현장에서 OCA의 활용을 제약하는 주요 요인으로 작용해 왔다.
한편, 공식 허가 적응증은 아니지만 피브레이트 계열 약물이 오프라벨(off-label) 치료로 사용돼 왔다. 대표적으로 베자피브레이트(bezafibrate)와 페노피브레이트(fenofibrate)는 PPAR 계열 수용체를 활성화해 담즙산 대사와 염증 반응을 조절하는 것으로 알려져 있다. 여러 연구에서 UDCA 병용 시 ALP, GGT, 면역글로불린 M(IgM) 감소 효과가 보고됐으며, 일부 관찰 연구에서는 예후 개선 가능성도 제시되었다. 그러나 근육 독성, 신기능 악화 등의 안전성 우려와 함께 장기 임상 근거가 제한적이라는 점에서 표준 치료로 확립되지는 못했다.
질병 조절 치료와는 별도로, PBC 환자의 삶의 질에 큰 영향을 미치는 소양증에 대한 대증 치료 역시 중요한 치료 축을 이뤄 왔다. 콜레스티라민(cholestyramine), 리팜피신(rifampicin), 날트렉손(naltrexone), 설트랄린(sertraline) 등은 담즙산 결합이나 신경전달 조절 등의 기전을 통해 소양증 완화에 사용돼 왔으나, 질병의 병태생리를 근본적으로 조절하지는 못한다는 한계를 지닌다.
요약하면, PBC의 기존 치료는 UDCA를 중심으로 한 제한적인 치료 전략에 기반해 왔으며, UDCA 불충분 반응 환자에서는 OCA나 피브레이트 계열 약물이 보조적으로 사용돼 왔다. 그러나 이러한 치료제들은 효과의 한계와 안전성 문제를 동시에 안고 있어, 상당수 환자에서 미충족 의료 수요(unmet medical need)가 지속돼 왔다. 이러한 배경 속에서 PPAR 계열을 포함한 새로운 핵수용체 표적 치료제들이 등장하게 되었으며, 이는 기존 치료 패러다임을 보완하거나 대체할 가능성을 제시하고 있다.
PPAR(Peroxisome proliferator-activated receptor) 작용제에는 어떤 약제들이 있는가?
PPAR-α 작용제로는 페노피브레이트(fenofibrate)와 베자피브레이트(bezafibrate)와 같은 피브레이트 계열 약물이 있으며, 이들은 트리글리세리드(triglyceride, TG)와 유리 지방산(free fatty acid, FFA)을 감소시키고 고밀도 지단백(high-density lipoprotein, HDL) 수치를 증가시켜 이상지질혈증 치료에 사용된다.
한편 PPAR-γ 작용제로는 로시글리타존(rosiglitazone)과 피오글리타존(pioglitazone) 등 티아졸리디네디온(thiazolidinedione, glitazone) 계열 약물이 대표적이다. 이들 약물은 인슐린 민감도를 개선하고 혈장 포도당, TG 및 FFA 수치를 감소시키는 동시에 HDL 수치를 증가시켜 제2형 당뇨병 치료에 활용되고 있다.
이중 PPAR 작용제(dual PPAR agonists)는 두 가지 이상의 PPAR 아형을 동시에 활성화하도록 설계된 약제로, 주로 PPAR-α/γ 또는 PPAR-α/δ를 표적으로 하여 지질 대사, 에너지 대사 및 염증 반응을 복합적으로 조절하는 것을 목표로 개발돼 왔다. 이러한 약제는 각 PPAR 아형이 담당하는 생리적 기능을 동시에 활용함으로써, 단일 PPAR 작용제에 비해 보다 광범위한 대사 개선 효과를 기대할 수 있다는 이론적 장점을 지닌다. 기전적으로는 지방산 β-산화 촉진, 중성지방 감소, 에너지 소비 증가 및 항염증 효과를 동시에 유도해 전신 대사 항상성 조절에 기여한다.
그러나 이중 PPAR 작용제 가운데 미국 FDA 승인을 받은 약제는 아직 제한적인 상황이며, 최근까지 임상적으로 의미 있는 성과를 보인 사례도 많지 않았다. 이러한 가운데 PPAR-α/δ 이중 작용제인 엘라피브라노르(elafibranor)가 원발성 담즙성 담관염(PBC)을 적응증으로 FDA 가속 승인을 받으면서, 이중 PPAR 작용제가 간질환 영역에서도 임상적 가치를 가질 수 있음을 보여주는 사례로 평가되고 있다. 엘라피브라노르는 PPAR-α를 통한 지질 대사 개선 효과와 PPAR-δ를 통한 항염증 및 담즙산 대사 조절 효과를 동시에 유도함으로써, 담즙정체와 간 내 염증을 완화하는 기전을 갖는 것으로 설명된다.
반면 선택적 PPAR-δ 작용제는 PPAR 아형 중 PPAR-δ만을 표적으로 활성화하는 약제로, 보다 제한된 신호 경로를 정밀하게 조절하는 전략을 취한다. PPAR-δ는 다양한 조직에 광범위하게 발현되며 에너지 대사 촉진, 지방산 산화 증가, 항염증 반응 조절과 더불어 간 내 담즙산 항상성 유지 및 담즙정체 관련 경로 조절에 관여하는 것으로 알려져 있다. 이러한 특성을 바탕으로 선택적 PPAR-δ 작용제는 불필요한 대사 경로의 과도한 활성화를 최소화하면서 치료 효과를 유도하는 것을 목표로 개발돼 왔다.
선택적 PPAR-δ 작용제의 대표적인 예로는 셀라델파(seladelpar)가 있으며, 이는 우르소데옥시콜산(UDCA)에 불충분한 반응을 보이거나 UDCA를 사용할 수 없는 PBC 환자를 대상으로 FDA 가속 승인을 받았다. 셀라델파는 담즙정체의 주요 생화학적 지표인 알칼리성 인산분해효소(ALP)를 감소시키고, 환자의 삶의 질을 저해하는 소양감을 완화하는 효과를 보여 PPAR-δ 선택적 활성화의 임상적 유용성을 입증했다.
종합하면, 이중 PPAR 작용제는 두 가지 경로를 동시에 조절함으로써 보다 폭넓은 대사 및 항염증 효과를 기대할 수 있다는 장점을 지니는 반면, 활성화 범위가 넓은 만큼 안전성과 내약성에 대한 면밀한 평가가 요구된다. 이에 비해 선택적 PPAR-δ 작용제는 표적 특이성이 높아 비교적 안전성이 우수하며, 특히 담즙정체성 간질환과 같이 특정 병태생리를 중심으로 한 치료에 적합한 특성을 가진다.
결론적으로 FDA 승인 사례를 기준으로 볼 때, 이중 PPAR 작용제는 아직 임상 적용이 제한적인 단계에 있으나 엘라피브라노르의 승인으로 그 가능성이 확장되고 있다. 동시에 선택적 PPAR-δ 작용제는 질환 특이적 기전을 정밀하게 표적하는 전략으로서, 원발성 담즙성 담관염과 같은 만성 담즙정체성 간질환에서 중요한 치료 옵션으로 자리매김하고 있다.
셀라델파(Seladelpar)는 어떤 약제인가?
원발성 담즙성 담관염(PBC)은 자가면역 기전에 의해 간 내 소담관이 점진적으로 파괴되는 만성 담즙정체성 간질환으로, 이로 인해 담즙 배설 장애, 간 내 담즙산 축적, 염증 반응 및 섬유화가 점차 진행된다. 현재 PBC의 표준 1차 치료는 우르소데옥시콜산(UDCA)이지만, 상당수 환자에서 불충분한 생화학적 반응을 보이거나 약물 불내성이 관찰돼 추가적인 치료 옵션에 대한 필요성이 지속적으로 제기돼 왔다.
셀라델파(Seladelpar)는 선택적 PPAR-δ 작용제로, UDCA에 불충분한 반응을 보이는 성인 PBC 환자에서는 UDCA와의 병용요법으로, UDCA를 견딜 수 없는 환자에서는 단독요법으로 사용하도록 적응증이 승인되었다. 이 적응증은 알칼리성 인산분해효소(ALP) 감소를 근거로 승인되었으며, 현재까지 생존율 개선이나 간 대상부전 사건 예방에 대한 효과는 입증되지 않았다. 따라서 해당 적응증의 지속적인 승인은 확인 임상시험을 통해 임상적 유익성이 검증되고 충분히 설명되는 것을 조건으로 한다. 또한 비대상성 간경변, 즉 복수, 정맥류 출혈 또는 간성 뇌병증이 있거나 치료 중 이러한 상태가 발생한 환자에서는 셀라델파의 사용이 권장되지 않는다.
임상시험 및 기전 연구에 따르면, 셀라델파는 PBC의 병태생리에 관여하는 여러 경로를 조절함으로써 치료 효과를 나타내는 것으로 보고되고 있다. 특히 셀라델파 투여 시 담즙정체와 관련된 주요 생화학적 지표가 유의하게 개선되며, ALP 감소와 함께 총 빌리루빈을 포함한 담즙정체 지표의 개선이 일관되게 관찰되었다. 이러한 생화학적 반응은 임상적 예후를 반영하는 대리지표(surrogate marker)로 간주돼 규제 당국의 승인 근거로 활용되었다.
아울러 셀라델파는 PBC 환자에서 흔히 나타나며 삶의 질을 현저히 저해하는 증상인 소양감(pruritus)을 유의하게 완화시키는 효과를 보였다. 여러 임상 연구에서 셀라델파 투여군은 위약 대비 소양감 점수의 의미 있는 감소를 나타냈으며, 이는 단순한 간수치 개선을 넘어 증상 조절 측면에서도 임상적 가치를 지님을 시사한다.
기전적으로 PPAR-δ의 활성화는 항염증 및 면역조절 작용과 더불어 담즙산 대사 경로 조절에 관여하는 것으로 알려져 있다. 선행 연구 및 문헌 고찰에 따르면, PPAR-δ 활성화는 섬유아세포 성장인자 21(fibroblast growth factor 21, FGF21)에 의존적인 방식으로 담즙산 합성의 핵심 효소인 cholesterol 7α-hydroxylase(CYP7A1)를 포함한 관련 경로의 발현을 조절한다. 이를 통해 간 내 담즙산 축적을 완화하고, 담즙정체로 인한 간세포 손상을 감소시키는 것으로 제안된다. 이러한 다면적 작용 기전은 셀라델파가 PBC의 핵심 병태생리인 담즙정체, 염증 반응 및 증상 부담을 동시에 조절할 수 있는 치료제로 주목받는 근거가 된다(Figure 2).

셀라델파(LIVDELZIⓇ)의 허가임상은 어떻게 진행되었나?
LIVDELZI의 유효성은 12개월 동안 진행된 무작위배정, 이중눈가림, 위약 대조 임상시험인 Trial 1 (NCT04620733)에서 평가되었다. 이 연구에는 우르소데옥시콜산(UDCA)에 대해 반응이 불충분하거나 내약성이 없는 원발성 담즙성 담관염(PBC) 성인 환자 193명이 포함되었다.
환자는 알칼리성 인산분해효소(ALP)가 정상 상한치(ULN)의 1.67배 이상이고, 총 빌리루빈(TB)이 ULN의 2배 이하인 경우에만 시험에 포함되었다. 다른 만성 간질환이 있거나, 합병증을 동반한 문맥고혈압을 포함한 임상적으로 중요한 간 대상부전이 있는 경우, 또는 합병증을 동반한 간경변(예: 말기 간질환 평가 점수[Model for End Stage Liver Disease, MELD]가 12 이상이거나, 식도정맥류가 알려져 있거나 정맥류 출혈 병력이 있는 경우, 간신증후군 병력 등)이 있는 환자는 시험에서 제외되었다.
환자들은 LIVDELZI 10 mg군(N=128) 또는 위약군(N=65)으로 무작위 배정되어 12개월 동안 1일 1회 투여받았다. 시험 기간 동안 181명(94%)의 환자는 UDCA와 병용하여 LIVDELZI 또는 위약을 투여받았으며, UDCA를 견딜 수 없는 12명(6%)의 환자는 단독요법으로 LIVDELZI 또는 위약을 투여받았다.
<기저 인구통계학적 특성 및 임상적 특성>
환자들의 평균 연령은 57세(범위: 28~75세)였으며, 95%가 여성이었다. 인종 분포는 백인 88%, 아시아인 6%, 흑인 또는 아프리카계 미국인 2%, 아메리칸 인디언 또는 알래스카 원주민 3%였다. 전체 환자의 29%가 히스패닉/라티노로 확인되었으며, LIVDELZI 10 mg 투여군에서는 23%, 위약군에서는 42%였다. 전체 환자의 32%가 미국에서 등록되었고, LIVDELZI 10 mg군에서는 38%, 위약군에서는 20%였다.
기저 시점에서 LIVDELZI 투여 환자 18명(14%)과 위약 투여 환자 9명(14%)가 다음 기준 중 최소 하나를 충족하였다: FibroScan 결과가 16.9 kPa 초과 / 과거 생검 또는 영상의학적 검사에서 간경변을 시사하는 소견 / 혈소판 수가 140,000/μL 미만이면서 혈청 알부민 < 3.5 g/dL, 국제정상화비율(INR) > 1.3, 또는 총 빌리루빈(TB) > ULN의 1배 초과 중 최소 하나의 추가 검사 이상 소견이 있는 경우 / 연구자가 임상적으로 간경변으로 판단한 경우
기저 시점의 평균 알칼리성 인산분해효소(ALP) 농도는 리터당 314 단위(U/L)(범위: 161~786)로, 정상 상한치(ULN)의 2.7배에 해당하였다. 평균 총 빌리루빈(TB) 농도는 0.8 mg/dL(범위: 0.3~1.9)이었으며, 환자의 87%에서 ULN 이하였다. 기타 간 생화학 검사 수치의 기저 평균값은 알라닌 아미노전이효소(ALT) 48 U/L(범위: 9~115), 아스파르테이트 아미노전이효소(AST) 40 U/L(범위: 16~94)였다.
<생화학적 결과>
1차 평가변수는 12개월 시점의 생화학적 반응으로, 생화학적 반응은 다음 세 가지 기준을 모두 충족하는 것으로 정의되었다:
- ALP가 정상 상한치(ULN)의 1.67배 미만일 것
- 기저치 대비 ALP가 15% 이상 감소할 것
- 총 빌리루빈(TB)이 ULN 이하일 것
12개월 시점에서의 ALP 정상화(즉, ALP가 ULN 이하)는 주요 2차 평가변수였다. ALP의 ULN는 116 U/L로 정의되었고, TB의 ULN는 1.1 mg/dL로 정의되었다.
Table 3에는 12개월 시점에서 생화학적 반응을 달성한 환자의 비율, 생화학적 반응을 구성하는 각 요소를 달성한 비율, 그리고 ALP 정상화를 달성한 비율에 대한 결과가 제시되어 있다. LIVDELZI는 위약과 비교하여 12개월 시점에서 생화학적 반응과 ALP 정상화 모두에서 더 큰 개선 효과를 보였다.
전체 환자의 87%는 기저 시점에서 TB 농도가 ULN 이하였으므로, 12개월 시점의 생화학적 반응률 결과는 주로 ALP 개선에 의해 좌우되었다.

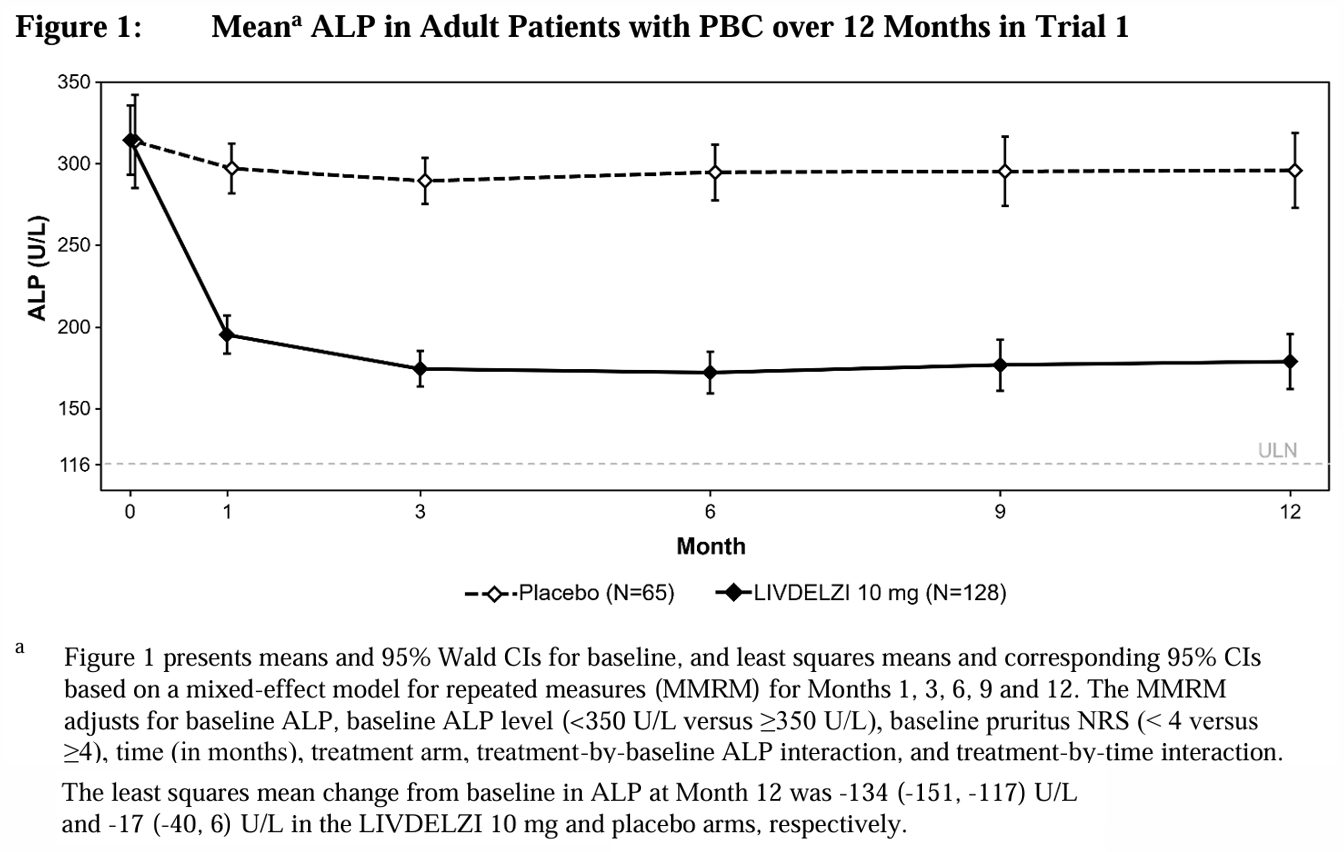
Figure 1은 12개월 동안의 ALP 평균값(95% 신뢰구간)을 보여준다. 1개월 시점부터 12개월 시점까지, LIVDELZI 투여군에서 위약군에 비해 ALP 수치가 더 낮은 경향이 지속적으로 관찰되었다.
LIVDELZI 단독요법과 위약을 비교한 3개월 시점의 생화학적 반응은, Trial 1과 유사한 환자군을 대상으로 한 또 다른 무작위배정, 이중눈가림, 위약 대조 임상시험에서 선별된 환자 하위집단을 통합(pooled) 분석하여 평가되었다. 그 결과, 3개월 시점에서 LIVDELZI 단독요법군은 위약군에 비해 생화학적 반응의 개선 경향을 보였다.
<소양증(Pruritus)>
Trial 1에서는 단일 항목 환자 보고 결과(patient-reported outcome, PRO) 지표인 소양증 수치평가척도(pruritus Numerical Rating Scale, NRS)를 사용하여 환자의 일일 최대 가려움 강도를 평가하였다. 소양증 NRS는 0점(“가려움 없음”)부터 10점(“상상할 수 있는 가장 심한 가려움”)까지의 11점 척도로 구성되었다. 이 평가는 무작위 배정 이전 14일간의 런인(run-in) 기간부터 6개월 시점까지 매일 시행되었다.
Table 4에는 기저 평균 소양증 점수가 4점 이상인 환자들을 대상으로, 6개월 시점에서 기저 대비 소양증 점수 변화에 대해 LIVDELZI와 위약을 비교한 주요 2차 평가변수의 결과가 제시되어 있다. 각 환자의 기저 평균 소양증 점수는 런인 기간 동안과 치료 시작 전 1일차(Day 1)에 측정된 소양증 NRS 점수의 평균으로 산출되었다. 6개월 시점의 소양증 점수는 해당 월의 마지막 1주일 동안 측정된 소양증 NRS 점수의 평균으로 계산되었다. LIVDELZI로 치료받은 환자들은 위약군에 비해 소양증에서 더 큰 개선을 보였다.

셀라델파는 추후 어떤 쟁점이 예상되는가?
셀라델파(Seladelpar)는 선택적 PPAR-δ 작용제로서 원발성 담즙성 담관염(PBC) 치료 분야에서 새로운 기전 기반 치료제로 주목받고 있다. 특히 알칼리성 인산분해효소(ALP)의 유의한 감소와 소양증 개선 효과를 근거로 가속 승인을 획득하며, 기존 치료 옵션이 제한적이었던 PBC 영역에서 중요한 치료적 진전을 제시했다. 그러나 이러한 성과에도 불구하고 셀라델파의 장기적인 임상적 위치를 확립하기 위해서는 여전히 해결해야 할 여러 쟁점이 남아 있다.
가장 핵심적인 쟁점은 임상적 유익성의 최종 입증 여부이다. 현재 셀라델파의 승인 근거는 ALP 감소라는 대리지표에 기반하고 있으며, 이는 질병 활성도와 예후를 반영하는 중요한 생화학적 지표이지만 환자의 생존율 개선이나 간 대상부전 발생 감소와 같은 직접적인 임상 결과를 대변하지는 않는다.
따라서 향후 확증 임상시험에서 간이식 필요성 감소, 간 대상부전 예방, 장기 생존 개선과 같은 하드 엔드포인트에 대한 효과가 입증되지 않을 경우, 적응증의 유지 또는 확대에 제한이 발생할 가능성이 있다. 이는 가속 승인 제도의 본질적인 한계이자, 셀라델파가 반드시 넘어야 할 가장 중요한 관문이라 할 수 있다.
또 다른 중요한 과제는 장기 안전성이다. PBC는 만성적이고 진행성인 질환으로, 환자들은 수년에서 수십 년에 걸쳐 지속적인 약물 치료가 필요하다. PPAR-δ는 간뿐 아니라 다양한 조직에서 발현되는 핵수용체이므로, 장기간의 지속적 활성화가 지질 대사, 근육 대사, 심혈관계 또는 종양 발생 위험에 어떠한 영향을 미칠 수 있는지에 대해서는 아직 충분한 장기 데이터가 축적되지 않았다. 특히 현재 진행 중인 장기 안전성 연구의 결과는 셀라델파가 실제 임상에서 신뢰할 수 있는 만성 치료제로 자리매김할 수 있는지를 판단하는 데 중요한 근거가 될 것이다.
간경변 환자에서의 사용 범위 또한 중요한 논점이다. 현재 셀라델파는 비대상성 간경변 환자에서 사용이 권장되지 않으며, 이는 주로 안전성 우려에 따른 제한이다. 그러나 실제 임상 현장에서는 보상성 간경변과 비대상성 간경변의 경계에 있는 환자들이 적지 않으며, 이러한 환자군에서 셀라델파를 어느 시점까지 사용할 수 있는지에 대한 명확한 기준은 아직 확립되지 않았다. 향후 보상성 간경변 환자를 대상으로 한 추가 임상 연구 결과에 따라 사용 범위가 확대되거나, 반대로 제한이 강화될 가능성도 존재한다.
치료 전략 내에서의 위치 설정 역시 향후 중요한 쟁점으로 남아 있다. 셀라델파는 대부분의 임상시험에서 UDCA와의 병용요법으로 평가되었으며, UDCA 불내성 환자에서는 단독요법이라는 잠재적 장점을 가진다. 그러나 단독요법 환자군의 규모는 제한적이었고, 장기적인 효과와 안전성에 대한 근거는 상대적으로 부족하다. 이에 따라 UDCA 불내성 환자에서 셀라델파가 표준 치료로 자리 잡을 수 있을지는 추가적인 임상 근거의 축적에 달려 있다.
한편 셀라델파의 차별적 강점으로 평가되는 소양증 개선 효과의 지속성 또한 중요한 평가 대상이다. 소양증은 PBC 환자의 삶의 질을 현저히 저하시키는 주요 증상으로, 기존 치료제들이 충분히 해결하지 못한 영역이었다. 셀라델파가 보여준 소양증 개선 효과가 장기적으로 유지되는지, 그리고 다른 치료제 대비 임상적으로 의미 있는 우월성을 지속적으로 입증할 수 있는지는 실제 처방 환경에서 약물 선택에 중요한 영향을 미칠 것이다.
마지막으로 기전적 측면에서도 아직 해결되지 않은 과제가 존재한다. 셀라델파는 FGF21 유도를 통한 담즙산 합성 억제, 항염증 및 면역조절 효과를 통해 PBC의 병태생리에 관여하는 것으로 제시되고 있으나, 담관 상피세포 사멸 과정이나 자가면역 반응의 핵심 단계에서 PPAR-δ가 수행하는 직접적인 역할은 아직 명확히 규명되지 않았다. 이러한 기전적 불확실성은 향후 기초 및 중개 연구를 통해 보완돼야 할 영역이다.
종합하면, 셀라델파는 PBC 치료에서 유망한 치료제로 부상했으나, 그 장기적 가치는 ALP 감소를 넘어 실제 환자 예후를 개선할 수 있는지, 장기간 안전하게 사용 가능한지, 그리고 기존 치료 옵션 대비 명확한 임상적 우위를 확보할 수 있는지에 의해 최종적으로 결정될 것이다. 이러한 쟁점들에 대한 답은 현재 진행 중인 확증 임상시험과 장기 안전성 연구의 결과를 통해 점진적으로 명확해질 것으로 기대된다.
참고문헌
1. Anna Skoczy ´nska et al. “PPARs in Clinical Experimental Medicine after 35 Years of Worldwide Scientific Investigations and Medical Experiments” Biomolecules 2024, 14, 786).
2. Tetsuya Kouno et al. “Selective PPARδ agonist seladelpar suppresses bile acid synthesis by reducing hepatocyte CYP7A1 via the fibroblast growth factor 21 signaling pathway” J. Biol. Chem. (2022) 298(7) 102056.
3. Chang Yin “The Potential of Bile Acids as Biomarkers for Metabolic Disorders” Int. J. Mol. Sci. 2023, 24, 12123.
4. Abigail Medford “Emerging Therapeutic Strategies in The Fight Against Primary Biliary Cholangitis” Journal of Clinical and Translational Hepatology 2023 vol. 11(4) | 949–957.
5. Ji Hye Roh and Jeong-Hyun Yoon “Bile Acids and the Metabolic Disorders” Korean J Clin Pharm, Vol. 28, No. 4, 2018.
6. 6. 기타 인터넷 자료(보도 자료, 제품 설명서 등.
관련기사
-
⑱ 유일한 부갑상선기능저하증 호르몬 대체요법 '요비패스'
2025-12-19 06:00
-
⑰ 전이성·절제 불가능성 GIST, 광범위 억제제 '리프레티닙'
2025-12-05 06:00
-
⑯ 방광암 면역치료 최초 IL-15 초작용제 '안크티바'
2025-11-20 17:29
-
⑮ 첫 킬로미크론혈증 증후군 ASO 치료제 '올레자르센'
2025-11-06 21:18
-
⑭ 세계 첫 항체 무관 혈우병 A·B 치료제 '피투시란'
2025-10-23 23:25
- 익명 댓글
- 실명 댓글
- 댓글 0
- 최신순
- 찬성순
- 반대순
오늘의 TOP 10
- 1"이모튼과 약포지 바꿔요"…소모품 품귀에 약국도 궁여지책
- 2비만치료제 ‘사계절 장사’ 됐다…고용량 선호 경향 뚜렷
- 3중동 전쟁에 의약품 수급 불똥 튈라...규제 풀고 현황조사
- 4제약사 유통 경로 구조 개편, 대체조제 검토 등 현실화
- 5휴젤, 영업이익률 47%…역대급 이익 이끈 세 가지 힘
- 6부광, 싱가포르 신약 합작사 56억 손상처리…"자산 재평가"
- 7라온파마, 2025년 매출 149억…탈모제 성장 지속
- 8'녹십자 인수' 이니바이오, 매출 32%↑…누적 결손금 991억
- 9의료쇼핑 제동…'연 300회 초과' 외래진료, 본인부담금 90%
- 10화이자, GLP-1 개발전략 선회…파이프라인 수혈 속도전















































![[리쥬올]레티노 멜라세럼 저자극 레티놀](https://cdn.platpharm.co.kr/2025/09/2509260219360000145.webp)
![[신신] 새사래 상처연고 습윤밴드](https://cdn.platpharm.co.kr/2025/10/2510210339570001784.webp)
![[SK케미칼] 트라스트패취 피록시캄 성분](https://cdn.platpharm.co.kr/2025/10/2510020656150002375.webp)

![[종근당] 벤포벨에스 어른들의 피로회복제](https://cdn.platpharm.co.kr/2025/07/2507290841210004645.webp)
![[유한양행] 콘택콜드 걸렸구나 생각되면](https://cdn.platpharm.co.kr/2025/10/2510282252420008436.webp)
![[셀로맥스] 베베락스 온가족 안심 관장약](https://cdn.platpharm.co.kr/2025/09/2509171131320018843.webp)
![[리쥬올]리쥬올 PDRN 약국 1위 PDRN](https://cdn.platpharm.co.kr/2025/09/2509260220180000170.webp)
![[SK케미칼] 속편한정 복합소화제](https://cdn.platpharm.co.kr/2025/12/2512040916400005920.webp)
![[더본메디칼] ATC인쇄리본 특가](https://cdn.platpharm.co.kr/2025/04/2504100527360001454.jpg)
![[유한양행] 미녹펜겔 탈모스팟 집중케어](https://cdn.platpharm.co.kr/2025/09/2509220824180004563.webp)
![[신신] 아렉스 두번효과로 강력한](https://cdn.platpharm.co.kr/2025/10/2510230254510000664.webp)
![[휴온스 ] 비듬을 한번에, 니조랄 2%액](https://i.baropharm.com/products/478a284d-4361-4b4a-8a00-8bab80f34319.png?label=PLAN_01)
![[아워팜] 우리아이 맞춤설계, 바로타민 kids 엘더베리맛](https://i.baropharm.com/partner/products/3f39593e-6318-4dd9-a778-c008c868b5c8.png)
![[알엑스미] 알엑스미 리쥬영 울트라 PDRN 10000 딥리페어 크림](https://i.baropharm.com/partner/products/70c72dd0-cfd3-4d80-87e4-dc4f8de6658b.png?label=바뷰페로고)
![[아워팜] CJ웰케어, 바이오코어 1000억 유산균](https://i.baropharm.com/products/202512/1765955416559.png)
![[레킷코리아] 목 아플 때, 스트렙실 허니&레몬 트로키 12정](https://i.baropharm.com/products/202502/1739520767049.png?label=PLAN_01)
![[리쥬올] 닥터 리쥬올 어드밴스드 PDRN 리쥬비네이팅 크림 30ml](https://i.baropharm.com/partner/products/a201d2b4-f21e-4b13-957c-846d286b3d21.jpg?label=바뷰페로고)
![[켄뷰] 다양한 통증에, 타이레놀정 500mg 10정](https://i.baropharm.com/products/6c6ea4f4-7ab2-44f2-a165-f062d80f525b.png)
![[오펠라] 부드럽고 편안한, 둘코락스에스장용정 20정](https://i.baropharm.com/products/202511/1762260404625.png)
![[레비온] PDRN+EGF, 레비온RX PDRN EGF 크림](https://i.baropharm.com/products/202512/1765949426601.png)
![[켄뷰] 오리지널 폼타입, 로게인5%폼에어로졸60g](https://i.baropharm.com/products/dc84d96e-d0b4-46bc-bcc8-d62016406fe4.png)
![[한독] 붙이는 통증 전문가, 케토톱 액티브 플라스타(쿨) 40매](https://i.baropharm.com/products/202503/1741829602305.png)
![[아워팜] 에너지 바로 충전, 바로콤](https://i.baropharm.com/products/202512/1764922282624.png)



