2편: First-in-class 액티빈A 수용체 IIA 억제제, 원레브에어
윈레브에어는(WinrevairⓇ, WIN-reh-vair, 소타터셉트, Sotatercept-csrk, MSD)는 2024년 3월 미국 FDA와 2024년 8월 유럽 EMA에서 '성인 폐동맥 고혈압(Pulmonary Artery Hypertensin, PAH) 환자의 운동 능력 향상, WHO 기능 등급 개선, 임상 악화 사건 위험 감소를 위한 치료제'로 승인됐다.
국내에서는 2024년 12월 '허가신청-급여평가-약가협상 병행 시범사업'의 2호 대상으로 지정돼 품목 허가 신청이 이루어질 경우, 허가 절차가 신속하게 진행될 것으로 예상된다.
이 약제는 재조합 'activin receptor IIA-Fc 융합 단백질(fusion protein)'로, 'activin A' 및 기타 'TGF-β 슈퍼패밀리 리간드'에 결합하여 혈관 증식을 조절하도록 설계된 약제이다. 기존 PAH 치료제가 주로 혈관 이완 및 혈류 역학적 개선에 초점을 맞췄다면, 이 약제는 병적 폐혈관 리모델링과 평활근 세포 증식 억제를 통해 PAH의 근본적 병태생리를 타겟팅하는 기전을 가진다.
폐동맥 고혈압(Pulmonary Artery Hypertensin, PAH)의 현재 치료 방법은?
폐혈관 재형성 및 기능 이상(Pulmonary vascular remodelling and dysfunction)은 PAH의 특징적 병리 소견으로, PAH는 희귀하고 중증의 전모세혈관성 폐고혈압(pre-capillary pulmonary hypertension)의 일종이며, 호흡곤란, 피로, 흉통, 운동 능력 저하, 삶의 질 변화 및 현저히 감소된 기대 수명을 초래한다. 이는 권고 지침에 따른 치료제 사용에도 불구하고 나타나는 현상이다.
지난 30년 동안 PAH 치료를 위해 주로 혈관 이완 작용을 나타내는 여러 약제가 개발됐으며, 이들은 NO-sGC-cGMP 경로, prostacycline 경로 및 endothelin-1 경로를 표적으로 한다. 이에는 sGC 자극제, PDE5 억제제, prostacycline 유사체, IP(Iprostanoid) 수용체 작용제, ETA 수용체 길항제, ETA와 ETB수용체 길항제 등이 있다.
치료 지침에 따르면, 초기 또는 순차적 병합 요법(2제 또는 3제 병합)은 운동 능력을 향상시키고 임상적 악화까지의 시간을 지연시키는 것으로 나타났으나, 이러한 치료는 질병을 근본적으로 변형하는(disease-modifying) 치료법으로 간주되지는 않는다. 따라서 폐혈관 재형성의 주요 기전을 직접적으로 표적하는 새로운 치료 접근법이 필요하다.
폐혈관 재형성(Pulmonary vascular remodeling, PVR)이란 무엇인가?
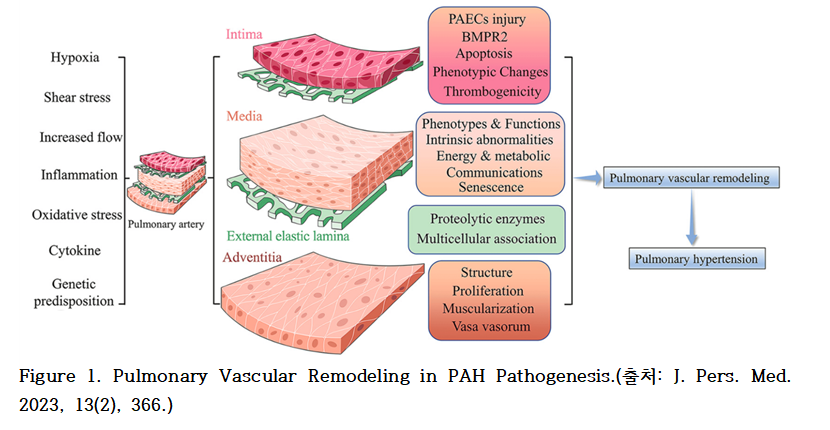
PAH은 혈관벽의 모든 층이 병변에 관여하는 범혈관병증(panvasculopathy)으로, 이는 유전-환경 상호작용의 결과물이며, 필수적인 유전적 및 후생유전학적 기전에서 비롯된다. PAH의 발병 기전은 복합적이며, 폐혈관 재형성이 핵심 병리학적 특징이다.
PVR은 중막(media)에 해당하는 폐동맥 내피세포(pulmonary artery endothelial cells, PAECs) 및 폐동맥 평활근세포(pulmonary artery smooth muscle cells, PASMCs)의 증식과 표현형 전환(phenotypic transformation)을 포함하며, 더 나아가 외막(adventitia)에 존재하는 폐동맥 섬유아세포(pulmonary artery fibroblasts, PAFs)와 세포외기질(extracellular matrix, ECM) 간의 복합적 상호작용이 수반되는 병태생리적 과정이다.
이러한 병태생리적 과정에는 염증 반응, 세포자멸사(apoptosis), 그리고 기타 다양한 분자 인자들이 관여하며, 이들은 서로 다른 신호 경로를 통해 혈관벽 내에서 정교하게 조절된다. 이들 경로 간의 상호작용은 폐혈관 재형성(PVR)에서 폐동맥고혈압(PAH)으로의 병태 전환을 촉진하는 데 중요한 역할을 한다.
내막(Intima)은 중막(media)과 혈류 사이에서 흐름을 매개하는 두꺼운 내피세포층(endothelial cells, ECs)으로 구성된다. 내피세포는 광범위하고 연속적인 유동 표면을 제공하여, 정상적인 폐순환(pulmonary circulation)에 필수적인 적절한 관류 압력(perfusion pressure)을 유지하는 데 기여한다. 중증 폐동맥고혈압(PAH) 환자에서는 내막 두께가 약 3배 증가하는 것으로 보고되었으나, 이러한 내막 손상의 정확한 병태생리학적 기전은 아직 명확히 규명되지 않았다.
중막(Media)은 주로 폐동맥 평활근세포(pulmonary artery smooth muscle cells, PASMCs)로 구성되며, 이들은 저산소성 폐혈관 수축(hypoxic pulmonary vasoconstriction)을 매개하는 특성으로 인해 PAH 병태생리의 핵심적인 역할을 수행한다. 그러나 PASMCs가 폐혈관 재형성에 기여하는 기전은 단순하지 않으며, 다양한 병리적 변화가 복합적으로 작용하는 것으로 보인다. 병리적 상태에서 PASMCs는 과도한 증식과 세포자멸사(apoptosis)에 대한 저항성을 획득하며, 이러한 변화는 혈관벽의 비후와 구조적 리모델링을 초래한다.
외막(Adventitia)은 폐동맥을 둘러싸는 결합조직(connective tissue sheath)으로 구성되어 있으며, 이 층에 존재하는 폐동맥 섬유아세포(pulmonary artery fibroblasts, PAFs)는 폐동맥고혈압 병태생리에서 중심적인 역할을 수행하는 세포군이다. 외막에서는 면역세포의 활성화 및 섬유화 과정이 주요한 병리 기전으로 작용하며, 특히 저산소 환경에서 유도되는 인터루킨-6(IL-6)은 대식세포의 M2형 극화를 촉진한다. 이들 M2 대식세포가 분비하는 다양한 사이토카인 및 성장인자는 PASMC의 증식을 유도하여 중막과 내막의 병변 형성을 가속화한다.
이에 따라, 내막층에서는 내피세포 손상과 함께 내피세포의 간엽세포화 전환(Endothelial-to-Mesenchymal Transition, EndMT)이 진행되어 혈관 내강의 협착을 초래하며, 중막층에서는 평활근세포의 비대 및 과도한 증식이 혈류 저항을 증가시킨다. 한편, 외막층에서는 면역세포의 활성화와 섬유화가 지속적인 염증 반응 및 구조적 혈관 리모델링을 매개함으로써 병태생리적 변화를 더욱 심화시킨다.
액티빈(Activin)은 어떤 물질인가?
액티빈은 변형 성장 인자 β(transforming growth factor-β, TGF-β) 계열에 속하는 펩타이드로, 배아 발생과 성체 조직의 항상성 유지에 필수적인 다기능성 성장인자(pluripotent growth factor)이다. 처음에는 난소 여포액(ovarian follicular fluid)에서 분리되었으며, 난포자극호르몬(follicle-stimulating hormone, FSH)의 분비를 유도하는 뇌하수체 자극 인자로 처음 기능이 규명되었다.
액티빈은 구조적으로 유사한 인히빈(inhibin)과 함께 하나의 하위 분류를 이루며, 두 인자는 공통의 β 서브유닛을 공유하는 시스테인 매듭 단백질(cysteine knot proteins)로 구성되어 있다. 이들 단백질은 β 서브유닛 간의 결합 형태에 따라 호모다이머 또는 헤테로다이머를 형성하며, 인간에서 확인된 네 가지 β 서브유닛 유전자(βA, βB, βC, βE) 중 특히 βA/βA(액티빈 A), βB/βB(액티빈 B), βA/βB(액티빈 AB)에 대한 연구가 활발히 이루어져 있다.
이 중 액티빈 A는 생리학적으로 여러 조절인자에 의해 정밀하게 조절된다. 폴리스타틴(follistatin)은 액티빈 A에 고친화도로 결합하여 생물학적 활성을 억제하는 대표적인 자연적 길항인자이며, 인히빈 α(INHA)와 β 서브유닛(INHB)으로 이루어진 인히빈도 액티빈 A와 직접 결합하거나 type II 수용체에 대한 경쟁적 결합을 통해 액티빈 A의 신호전달을 저해할 수 있다.
액티빈 A는 세포의 증식과 분화, 섬유화, 염증 반응을 포함한 다양한 생리 및 병리학적 과정에 관여하는 다기능성 사이토카인으로 다음과 같은 작용을 한다.
첫째, 염증성 사이토카인(예: IL-6, TNF-α 등)의 발현을 증가시켜 염증성 미세환경을 조성하며, 이러한 염증 반응은 폐혈관 리모델링을 유도하는 주요 촉진 인자로 작용한다.
둘째, 섬유아세포를 활성화하여 콜라겐과 세포외기질(extracellular matrix, ECM)의 생합성을 촉진함으로써, 혈관벽 비후 및 조직 섬유화를 야기한다.
셋째, 폐동맥 평활근세포(PASMCs)의 증식과 이동을 유도하여 혈관벽의 비후를 초래하고, 결과적으로 폐혈관 저항을 증가시킨다.
넷째, 내피세포의 항상성을 저해하고 산화 스트레스를 유도하는 동시에, 세포자멸사(apoptosis)를 촉진함으로써 내피 기능을 손상시키고 혈관 재생능력을 약화시킨다.
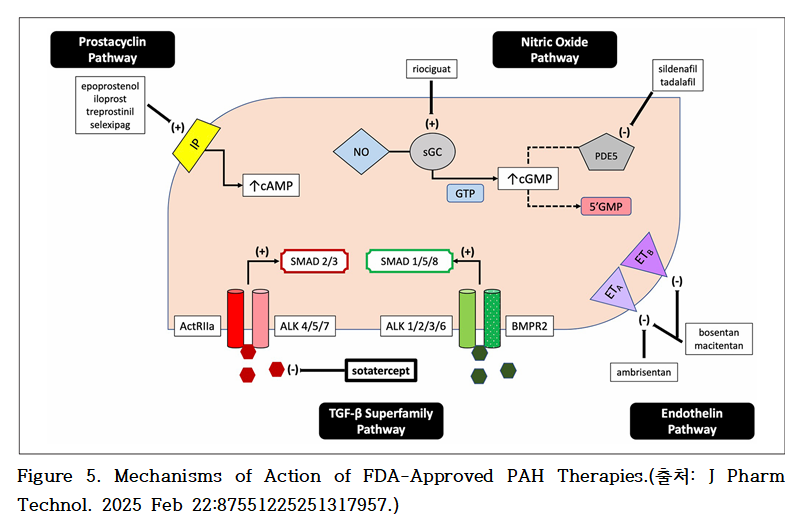
다섯째, PAH 병태생리에서 보호적 역할을 하는 bone morphogenetic protein receptor type 2 (BMPR2) 경로를 억제함으로써, 증식 억제 및 항염증 신호 전달이 감소하게 된다.
여섯째, SMAD2/3 경로를 선택적으로 활성화하여 세포 증식 촉진 신호를 강화하는 반면, 항염증 및 항섬유화 관련 신호전달을 억제함으로써 폐혈관 병변을 심화시킨다.
액티빈 신호 전달 결로는?
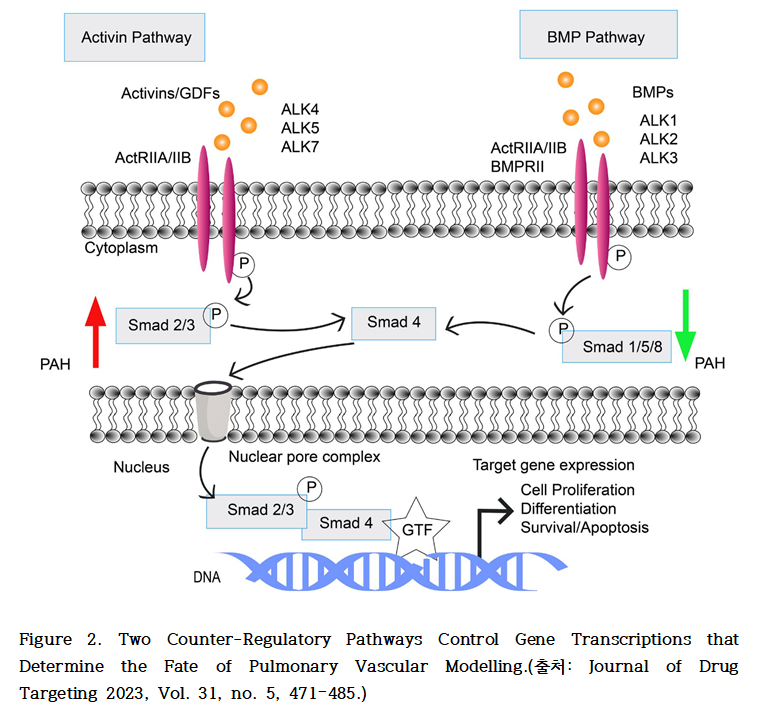
액티빈 신호 전달 경로(Activin Pathway)는 폐혈관 세포의 증식, 분화, 생존을 촉진하는 반면, bone morphogenetic protein (BMP) 경로(BMP Pathway)는 세포자멸사를 유도하고 세포의 증식 및 분화를 억제하는 작용을 한다. 생리적으로는 이 두 경로 간의 정교한 균형이 유지되며, 이는 폐혈관의 구조적 및 기능적 항상성 유지에 필수적이다.
그러나 이러한 신호 간 균형이 파괴될 경우 PAH의 병태생리적 진행에 핵심적인 역할을 하게 된다. 특히 액티빈 및 성장분화인자(growth differentiation factors, GDFs)는 액티빈 수용체 II형 A (activin receptor type IIA, ActRIIA)에 결합하여 SMAD2/3 신호전달 경로를 활성화시키며, 이를 통해 세포 증식 및 리모델링을 유도하는 하위 반응이 촉진된다.
반대로, BMP는 BMP 수용체 II형(BMPR2)을 통해 SMAD1/5/8 경로를 활성화하고, 이를 통해 세포 증식을 억제하고 항증식성 신호를 매개한다. 이러한 두 경로 간의 기능적 불균형은 PAH에서 관찰되는 병리적 혈관 재형성의 주요 분자 기전 중 하나로 간주된다.
폐동맥 고혈압(PAH)에서는 BMP/SMAD 1/5/8 경로에 비해 activin/SMAD 2/3 신호 전달이 상대적으로 우세하게 활성화되는 경향을 보이며, 이에는 BMPR2의 기능 상실(loss-of-function)이 관여하는 것으로 알려져 있다. BMPR2 유전자의 기능 상실 돌연변이는 유전성 PAH의 주요 원인 중 하나로, 특발성 PAH(idiopathic PAH) 환자의 약 25%에서도 이러한 변이가 보고되고 있다.
소타터셉트는 어떤 약제인가?
소타터셉트(Sotatercept-csrk, 제품명: 윈레베어주, WinrevairⓇ, MSD)는 2024년 3월 미국 FDA과 2024년 8월 유럽의약품청(EMA)으로부터 ‘성인 폐동맥고혈압(PAH) 환자의 운동 능력 개선, WHO 기능 등급 향상, 및 임상 악화 사건 위험 감소’를 적응증으로 승인받은 약제이다.
이 약제는 액티빈 수용체 II형 A(ActRIIA)의 세포외 도메인 유전자와 사람 IgG1 Fc 도메인을 융합하여 제조된 재조합 단백질로, TGF-β 슈퍼패밀리의 리간드인 액티빈 A 및 기타 관련 인자에 선택적으로 결합함으로써 액티빈 신호를 억제하는 최초의 약제이다.
PAH 동물 모델(랫드 모델)에서 소타터셉트는 염증 반응을 억제하고, 병변 혈관 내 내피세포 및 평활근세포의 증식을 감소시키는 효과를 보였다. 이러한 세포 수준의 변화는 혈관벽 비후의 완화, 우심실 재형성의 부분적 역전, 그리고 혈역학적 개선과 밀접한 관련이 있었다.
이 약제는 3주 간격으로 피하 투여되며, 초기 5회 투여까지는 헤모글로빈 및 혈소판 수치를 면밀히 모니터링해야 한다. 초기 모니터링 결과가 불안정한 경우, 모니터링 기간과 횟수를 연장해야 하며, 이후에도 용량 조정 필요성 평가를 위해 주기적인 모니터링이 요구된다.
이 약제는 헤모글로빈 수치를 상승시켜 적혈구증가증(polycythemia)을 유발할 수 있으며, 중증의 경우 혈전색전성 사건(thromboembolic events) 또는 과점도증후군(hyperviscosity syndrome)의 위험을 증가시킬 수 있다. 또한 혈소판 수치를 감소시켜 중증 혈소판감소증(thrombocytopenia) 및 관련 출혈 위험을 초래할 수 있으므로, 혈소판 수치가 50,000/mm³ 미만인 경우에는 투여를 시작해서는 안 된다.
소타터셉트의 약리기전은?
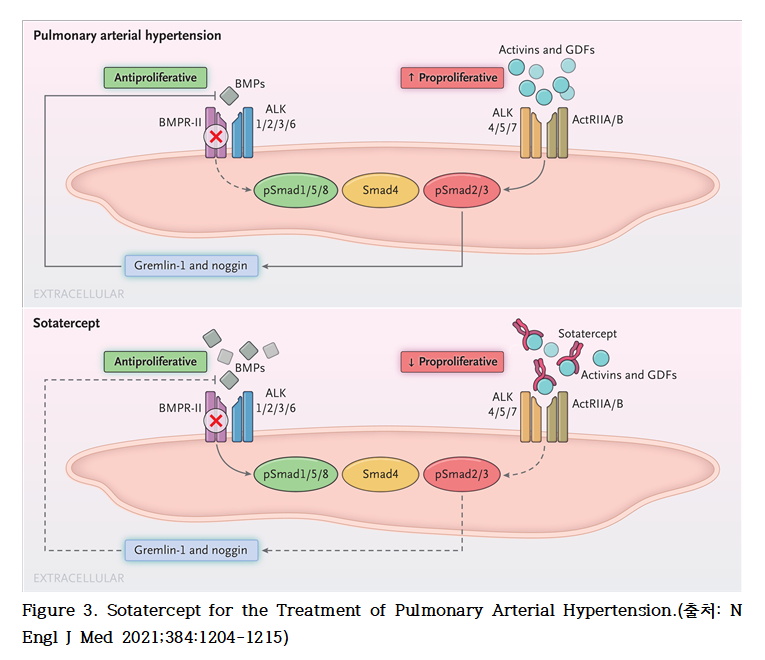
소타터셉트(Sotatercept)의 치료 개념은 증식 촉진(pro-proliferative) 신호와 증식 억제(anti-proliferative) 신호 간의 균형 회복에 근거한다. PAH은 폐혈관 평활근세포 및 내피세포에서의 뼈형성 단백질 수용체 II형(BMPR-II)–Smad1/5/8 경로의 기능 저하와 관련이 있으며, 이로 인해 세포 증식 억제 신호가 감소하고 증식 촉진 신호가 상대적으로 우세해지는 병태적 불균형이 발생한다.
BMPR-II–Smad1/5/8 경로의 하향 조절은 액티빈 A, GDF8, GDF11 등 액티빈 계열 리간드의 발현 증가로 이어지며, 이는 ActRIIA을 통한 Smad2/3 경로의 과활성화를 유도한다. 이로 인해 인산화된 Smad2/3(pSmad2/3)의 활성도가 증가하고, 그 결과 내인성 BMP 신호 길항제인 gremlin-1 및 noggin의 발현이 촉진된다. Gremlin-1과 noggin은 BMP–Smad1/5/8 경로를 추가로 억제함으로써 증식 억제 신호를 더욱 약화시키는 이차적 효과를 유발한다.
이러한 일련의 과정은 액티빈–Smad2/3 기반의 증식 촉진 신호가 병적으로 우세해지도록 만들며, 이는 폐혈관 리모델링(PVR)을 유도하는 핵심 병태기전으로 작용한다.
소타터셉트는 과잉 발현된 ActRIIA 리간드들을 포획(sequestration)함으로써 ActRIIA–Smad2/3 경로의 활성화를 저해하고, 이를 통해 증식 촉진 신호와 억제 신호 간의 균형 회복을 도모한다.
결과적으로, 소타터셉트는 액티빈 및 GDFs와 선제적으로 결합하여 ActRIIA–Smad2/3 매개 증식 신호를 차단함으로써 폐혈관벽 비후를 감소시키고, 리모델링된 혈관 구조의 역전 및 우심실 기능 개선에 기여한다. 이는 기존 치료제들과 달리 질환의 구조적·세포학적 병태생리에 직접적으로 개입하는 새로운 약리 기전을 보여준다.
소타터셉트의 주요 임상연구는 어떻게 진행되었나?
1. STELLAR 연구
2020년 10월에 시작된 본 연구는 다기관, 이중 눈가림, 무작위배정, 제3상 임상시험으로, 안정적인 기저 치료를 받고 있는 WHO 기능분류 II 또는 III의 폐동맥고혈압(PAH) 성인 환자를 대상으로 수행되었다.
총 323명의 환자가 1:1 비율로 무작위 배정되어, 소타터셉트군(목표 용량 0.7 mg/kg, n=163) 또는 위약군(n=160)으로 분류되었으며, 피하 주사 방식으로 3주 간격으로 투여되었다. 대부분의 환자는 3제 병용요법(61%) 또는 2제 요법(35%)을 기저 치료로 받고 있었으며, 약 40%는 프로스타사이클린 주입 치료를 병행하고 있었다. 등록 당시 WHO 기능 등급은 II(49%) 및 III(51%)로 분포되었다.
본 연구의 주요 평가 변수(primary endpoint)는 24주 시점에서의 6분 보행 거리(6-minute walk distance, 6MWD)의 기저치 대비 변화량이었으며, 총 9가지의 이차 평가 변수(secondary endpoints)는 계층적(hierarchical) 방식으로 분석되었다. 이 모든 평가는 24주 시점에서 수행되었으며, 사망 또는 임상적 악화까지의 시간(time to clinical worsening)은 마지막 환자의 24주 방문까지 추적되었다.
24주 시점에서 6MWD의 중앙값 변화량은 소타터셉트군에서 34.4m(95% CI, 33.0 to 35.5), 위약군에서는 1.0m(95% CI, −0.3 to 3.5)로 나타났으며, 두 군 간 변화량 차이에 대한 Hodges–Lehmann 추정치는 40.8m (95% CI, 27.5 to 54.1)로 통계적으로 유의하였다.
이차 평가 변수 중 8가지 지표는 소타터셉트군에서 위약군 대비 모두 유의한 개선을 보였으나, PAH-SYMPACT 도구에 기반한 인지/정서적 영향(Cognitive/Emotional Impacts) 영역 점수는 두 군 간 통계적으로 유의한 차이를 보이지 않았다.
소타터셉트군에서 위약군에 비해 더 높은 빈도로 보고된 이상반응(adverse events)은 비출혈(epistaxis), 어지럼증(dizziness), 모세혈관 확장증(telangiectasia), 헤모글로빈 수치 상승, 혈소판감소증(thrombocytopenia), 그리고 혈압 상승 등이었다.
2. Hyperion 연구
2021년 6월부터 전 세계적으로 시행된 본 연구는 새롭게 진단된 중등도 또는 고위험 폐동맥고혈압(PAH) 환자 약 300명을 대상으로 진행된 무작위배정, 이중 눈가림, 위약 대조 제3상 임상시험이다. 참가자는 소타터셉트와 기존 PAH 치료제를 병용 투여받는 군과 위약 + 기존 치료 병용군으로 1:1 무작위 배정되었다.
본 연구의 주요 평가변수는 임상적 악화까지의 시간으로 정의되었으며, 이는 무작위배정 시점부터 최초의 이환 사건(clinical worsening event) 또는 사망 발생까지의 기간을 측정하여 평가되었다. 임상적 악화(clinical worsening) 사건은 다음 중 하나 이상을 포함하는 복합 평가 지표로 정의되었다: 모든 원인의 사망, 24시간 이상 지속된 비계획적 PAH 관련 입원, 심방 중격 절개술(atrial septostomy), 폐 이식(lung transplantation), 또는 기저치 대비 6MWD 감소와 함께 WHO 기능분류(WHO FC) 악화, 우심부전(right heart failure)의 임상적 증상 또는 징후, 기존 PAH 치료제의 추가 사용 또는 정맥 주사형(parenteral) 치료제로의 전환 등이 이에 해당된다.
Merck 측은 2024년 초, ZENITH 연구에서 도출된 긍정적인 중간 분석 결과 및 소타터셉트에 대한 누적 데이터를 바탕으로, HYPERION 연구를 지속하는 것이 더 이상 윤리적으로 적절하지 않다고 판단하여 해당 임상시험을 조기 종료하였다.
3. ZENITH 연구
2021년 7월에 시작된 ZENITH 연구는 세계보건기구(WHO) 분류상 그룹 1에 해당하는 폐동맥 고혈압(PAH) 환자 중 기능적 분류(WHO FC) III 또는 IV 등급이며, 사망 위험이 높은 성인을 대상으로 소타터셉트의 유효성을 평가하였다. 본 연구에서 소타터셉트는 기존 표준 치료제와 병용 투여 시 위약 대비 이환 또는 사망 사건의 위험을 통계적으로 유의하고 임상적으로도 유의미하게 감소시키는 것으로 나타났으며, 이에 따라 탁월한 효능 결과를 바탕으로 2023년 말 조기 종료되었다.
이어 2025년 3월 말에 발표된 3상 ZENITH 연구 결과에 따르면, WHO 기능 등급 III 또는 IV에 해당하는 성인 PAH 환자에서 소타터셉트는 주요 이환 및 사망 사건의 발생 위험을 유의하게 감소시켰다. 본 연구 결과는 미국심장학회 연례 학술대회(ACC Scientific Session)에서 발표되었으며, New England Journal of Medicine에 게재되었다. 분석 결과에 따르면, 소타터셉트는 위약 대비 주요 임상 사건의 위험을 76%까지 감소시킨 것으로 보고되었다.
기존의 폐동맥 수축, 이완 및 증식에 관여하는 약제는?
폐동맥은 높은 혈류 압력과 벽 긴장(wall stress)을 견딜 수 있도록 구조적으로 특화되어 있으며, 상당한 혈액량을 수용할 수 있는 용적 탄력성을 지닌 혈관이다. 그러나 폐동맥 고혈압(PAH)에서는 광범위한 혈관 리모델링이 유도되며, 이로 인해 동맥 중막에 위치한 소평활근세포(small smooth muscle fibers)가 비정상적으로 증식하거나 확장되어 혈관 수축을 초래한다.
이러한 평활근세포의 증식은 내막 비후와 섬유화의 병리적 연쇄반응을 유발하는데, 이는 ‘평활근세포 증식 → 내막 비후 → 섬유화 → 혈관 협착 → 조직 자극 → 재증식’이라는 자가 증폭적 순환을 통해 진행된다. 일단 이러한 병적 순환이 시작되면, 그 진행 속도는 점차 가속화되고 비가역적으로 전개되어, 폐동맥 내강을 점차 폐쇄시키는 병변을 형성하며, 결국 폐혈관 저항의 지속적인 증가로 이어진다.
1995년 이전까지 PAH 치료에 사용 가능한 약제는 칼슘채널차단제(calcium channel blockers)와 항응고제(anticoagulants) 등에 국한되었다. 이후 PAH의 병태생리에서 세 가지 주요 경로인 NO-sGC-cGMP 경로, Prostacyclin 경로 그리고 Endothelin-1(ET-1) 경로의 중요성이 규명되면서, 각 경로를 표적으로 하는 치료 전략이 개발되어 PAH 치료의 새로운 전기를 마련하게 되었다.
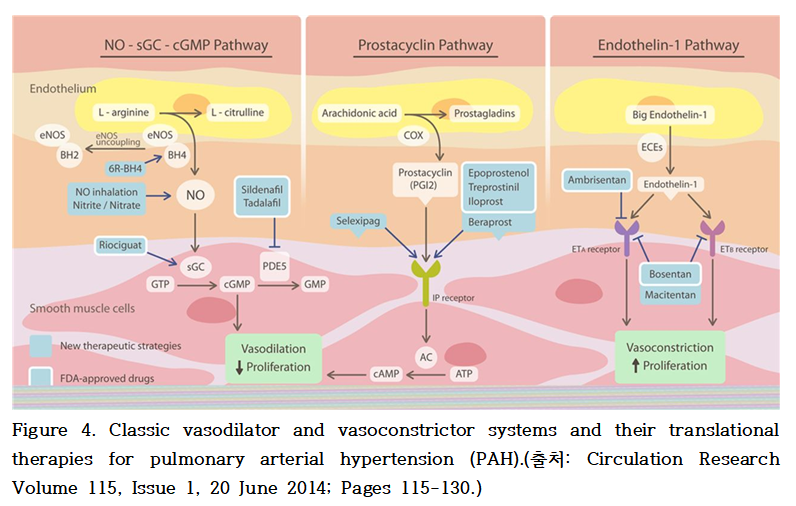
1. NO-sGC-cGMP 경로
일산화질소(Nitric oxide, NO)는 혈관 평활근 세포 내의 용해성 구아닐산 고리화효소(soluble guanylate cyclase, sGC)를 활성화시켜, 구아노신 삼인산(GTP)을 고리형 구아노신 일인산(cyclic guanosine monophosphate, cGMP)으로 전환시키며, 이는 혈관 이완 및 세포 증식 억제 작용을 유도한다. 그러나 cGMP는 PDE5(phosphodiesterase type 5)에 의해 비활성 형태인 GMP로 분해되어, 이와 같은 혈관 이완 작용이 소실된다.
NO-sGC-cGMP 경로와 관련되는 약제에는 NO의 흡입, 아질산염 또는 질산염의 투여, sGC 자극제 Riociguat(리오시구앗, 아뎀파스 정, AdempasⓇ), PDE5 억제제 Sidenafil 및 Tadanafil 등이 있다.
2. Prostacyclin 경로
프로스타사이클린(Prostaglandin I₂, PGI₂)은 혈관 평활근 세포의 수용체에 결합하여 아데닐산 고리화효소(adenylyl cyclase, AC)를 활성화시킨다. 이로 인해 아데노신 삼인산(ATP)이 고리형 아데노신 일인산(cyclic adenosine monophosphate, cAMP)으로 전환되며, 이는 혈관 이완 및 세포 증식 억제 효과를 유도한다.
Prostacyclin 경로와 관련되는 약제에는 Prostacyclin 유사체 Epoprostenol, Trepostinil(트레포스티닐, 레모둘린 주, RemodulinⓇ), Iloprost(일로프로스트, 벤타비스 흡입액, VentavisⓇ), 그리고 Beraprost와 IP(Iprostanoid) 수용체 작용제 Selexipag(셀레씨파그, 업트라비 정, UptraviⓇ)가 있다.
3. Endothelin-1(ET-1) 경로
전구물질인 Big ET-1은 엔도텔린 전환효소(endothelin-converting enzyme, ECE)에 의해 활성형 펩타이드인 엔도텔린-1(ET-1)로 전환된다. ET-1은 21개의 아미노산으로 구성된 강력한 혈관 수축 펩타이드로, 혈관 내피세포에서 주로 생성되며, 평활근 세포의 ETA 및 ETB 수용체에 결합하여 혈관 수축 및 세포 증식을 유도한다.
Endothelin-1(ET-1) 경로와 관련되는 약제에는 ETA 수용체 길항제 Ambrisentan(암브리산탄, 볼리브리스 정, VolibrisⓇ)과 ETA와 ETB수용체 길항제 Bosentan(보센탄, 트라클리어 정, TracleerⓇ) 및 Macitentan(마시텐탄, 옵서미트 정, OpsumitⓇ) 등이 있다.
기존 PAH 치료제 vs. 소타터셉트를 비교하면?
기존의 PAH 치료제들은 주로 폐혈관의 수축 및 이완의 불균형, 내피 기능 장애, 그리고 혈관 리모델링과 같은 병태생리적 현상을 조절하는 데 중점을 두고 있다. 이들 약제는 주로 폐혈관의 평활근 긴장을 완화하거나 혈관 확장을 유도함으로써 폐혈관 저항을 감소시키고 우심실의 후부하를 완화하는 데 기여한다. 그러나 이러한 약물들은 혈관 확장 작용에 기반한 기능적 개선에 초점을 두고 있으며, 혈관벽의 병적 리모델링이나 세포 수준의 병태생리 기전을 근본적으로 교정하는 데는 한계가 있다.
이와 대조적으로, 소타터셉트는 TGF-β 슈퍼패밀리 리간드(예: activin A 등)에 결합함으로써 ActRIIA를 매개로 한 신호전달을 차단하는 새로운 작용 기전을 지닌 약제로, 병적 혈관 리모델링을 표적하는 질병 조절적 접근을 가능하게 한다. 구체적으로, 소타터셉트는 증식 촉진 및 염증 유발성 경로인 ActRIIA/Smad2/3 신호를 억제하고, 동시에 증식 억제 경로인 BMPRII/Smad1/5/8 경로의 활성을 상대적으로 회복시킴으로써, 폐혈관 내피세포 및 평활근세포의 이상 증식, 염증 및 구조적 변화를 효과적으로 억제하는 것으로 나타났다.
소타터셉트의 앞으로의 전망은
소타터셉트는 기존 폐동맥 고혈압(PAH) 표준 치료제와 병용 시 운동 능력 개선 및 임상적 악화 위험 감소에 기여하는 치료제로, STELLAR 임상시험의 긍정적인 결과를 기반으로 현재까지 40개국 이상에서 승인을 획득하였다. 국내에서는 2024년 12월 '허가신청-급여평가-약가협상 병행 시범사업'의 제2호 대상으로 지정되어, 조만간 국내 도입이 예상된다.
ZENITH 임상시험은 탁월한 치료 효과로 인해 조기 종료되었으며, 참여 환자들은 이후 SOTERIA 공개 라벨 연장 연구에 등록되었다. 해당 연구에서 소타터셉트의 안전성 프로파일은 기존 임상시험 결과와 일관되었고, 약물 관련 이상 반응으로 인한 치료 중단 사례는 보고되지 않았다. 또한, 3상 HYPERION 연구 역시 ZENITH 시험의 긍정적 중간 분석 결과를 근거로 조기 종료되어 최종 분석에 돌입하였다.
결론적으로, 소타터셉트는 기존 PAH 치료제들과는 차별화된 작용 기전을 통해 폐혈관 구조의 병태생리에 직접적으로 작용하는 질병 조절제로 평가받고 있다. 임상 2상(PULSAR) 연구에서의 유망한 결과를 바탕으로, 임상 3상(STELLAR 및 ZENITH) 연구에서 확립된 유효성과 안전성은 PAH 치료의 새로운 치료 패러다임으로 자리매김할 가능성을 시사한다.
참고문헌
1. Zhuangzhuang Jia, Shuai Wang, Haifeng Yan, et al. “Pulmonary Vascular Remodeling in Pulmonary Hypertension” J. Pers. Med. 2023, 13(2), 366.
2. Tanvirul Hyea, Riajul Hossainb, Dipongkor Sahac et al. “ Emerging biologics for the treatment of pulmonary arterial hypertension” Journal of Drug Targeting 2023, Vol. 31, no. 5, 471–485.
3. Marc Humbert, Vallerie McLaughlin, J. Simon R. Gibbs, et al, “Sotatercept for the Treatment of Pulmonary Arterial Hypertension” N Engl J Med 2021;384:1204-1215)
4. Yen-Chun Lai, Karin C. Potoka, Hunter C. et al, “Pulmonary Arterial Hypertension: The Clinical Syndrome” Circulation Research Volume 115, Issue 1, 20 June 2014; Pages 115-130.)
5. Aimon C. Miranda, Cyrille K. Cornelio, Bao Anh C. Tran, and Joel Fernandez, “Sotatercept: A First-In-Class Activin Signaling Inhibitor for Pulmonary Arterial Hypertension” J Pharm Technol. 2025 Feb 22:87551225251317957
6. 2020년 폐고혈압 진료지침 대한심장학회, 대한결핵 및 호흡기학회, 2020
7. 기타 인터넷 자료(보도 자료, 제품 설명서 등)